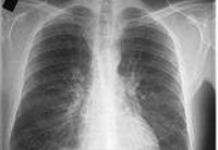
内臓の病気は最も潜行性です。 これは、患者が現れた痛みの原因を理解できず、時には注意を払っていない軽度の症状の発現とともに病気が発症するためです。 今日、腹腔の病気を診断するには、磁気共鳴とコンピューター断層撮影の 2 つの最も効果的な方法があります。 どちらも特別な機器を使用する必要がありますが、患者の病気の経過、提案された診断、および検査の目的に関する情報を持っている医師だけが、腹腔のCTまたはMRIよりも優れているかを判断できます。
磁気共鳴およびマルチスパイラルコンピューター診断は、腹腔を検査するための無痛で高精度の方法であり、内臓、血管および循環系の最小の病状または変化を明らかにすることができます。
磁気共鳴画像法は、主に軟部組織、膜、血管、管をスキャンするために処方されています。 MRI は、スライド テーブルがあるトンネルに非常によく似た機械で実行されます。 その上に患者が乗っており、その周りにスキャナーが配置されています。 それらは電磁波で体に作用します。
結果として生じる磁場のために、体のすべての臓器やシステムの一部である水素の最小粒子が動き始めます。 陽子の軌跡はセンサーによって読み取られ、信号が固定され、コンピューターに情報が送信されます。 受信したデータを処理し、レイヤーごとの画像をモニターに表示します。 この検査は、炎症の最小の病巣、腸の感染症を明らかにすることができ、それらの開始の段階であっても、異なる性質の新生物の発生を示します。
MSCT は、主に骨組織および構造の診断のために処方され、検査領域のらせん状の断面が得られます。 検査は断層撮影装置に非常によく似た装置で行われますが、装置の動作原理は根本的に異なります。 体はX線のビームにさらされます。 それらは組織に浸透し、コンピューターによって読み取られる電気信号で反射します。 画像がモニターに表示され、品質は MRI 画像よりも悪くありません。 しかし、コンピューターは放射線負荷を運ぶため、安全ではありません。
腹腔の磁気断層撮影は何を示しますか?
磁気共鳴スキャンにより、初期段階で病状や発達異常を特定できるため、タイムリーに治療を処方することができ、回復が成功する可能性が高くなります。 腹腔の MRI 検査では、以下の疾患が明らかになります。
- 肝硬変、臓器の新生物;
- 胆嚢の感染、管機能、結石または炎症過程の存在;
- 慢性または急性膵炎、悪性または良性;
- 炎症過程、脾臓の感染病巣、嚢胞または腫瘍の存在;
- 胆嚢の曲がり、脾臓の脚の曲がり;
- 腎不全、副腎の炎症;
- 多嚢胞;
- 腫瘍学;
- 腹腔の器官および血管の発達における他の病状または異常。
科学的および技術的進歩のおかげで、人間の活動の多くの分野が改善されましたが、その中にはもちろん医学があります。 現代の診療所での私たちの選択には、人体を検査するための多くの方法が用意されています。 腹部臓器を診断するための非常に有益な方法の中で、専門家は以下を好みます。
- 磁気共鳴画像法(MRI)。
- コンピュータ断層撮影(CT)。
患者は、腹部の MRI または CT スキャンを選択するのが難しいと感じることがよくあります。 腹部トモグラフィーは、専門家に次の領域を検査する機会を与えます。
- 後腹膜腔の臓器(後腹膜腔に隣接する血管、泌尿器系、腎臓)。
- 消化管の臓器(小腸、脾臓、肝臓、胆嚢、大腸、膵臓)。
磁気共鳴、コンピューター断層撮影、内部器官、その位置、構造、および寸法のおかげで、モニターにはっきりと表示されます。 これらの研究では、人体の病理学的変化を見逃すことはできません。 腫瘍学では、これらの方法により、医師は腫瘍を早期に検出することができ、これは治療の成功にとって重要です。
腹腔の検査を行うために、専門家は特別な診断装置を開発しました:
- コンピュータ断層撮影;
- 磁気共鳴画像。
この機器は可能な限り安全であると考えられており、人体に害を及ぼすことはありません。 これらのデバイスは、動作原理、人体組織への影響に違いがあります。
磁気共鳴断層撮影装置とコンピューターの違いは何ですか

CTはMRIとどう違うのですか? CT スキャナーでの研究では、専門家は X 線装置よりもはるかに低い強度を特徴とする X 線を使用します。 狭い集束ビームにより、デバイスは特定のポイントでのみ身体の透過照明を実行します。
MRI では、原子レベルで反応が起こります。 これがこの方法の特徴です。 電磁波は人体に影響を与えません。 この検査を行った後、身体パラメータに変化は見られませんでした。 磁気共鳴断層撮影装置は、水素原子のみが電磁場に反応するように設計されています。水分の量は臓器によって異なるため、反応の強さも異なります。 これはまさに二次放射線の検出器が修正するものです。
断層撮影後の情報はコンピューターによって表示され、画像、臓器の 3D モデルの形をしています。 必要に応じて、写真をデジタル メディアに転送できます。
CTとMRIの特徴・メリット

多くの患者が CT を好むのは、単に安価だからです。 手頃な価格での研究の有効性はかなり高いです。 MRIはやや高価ですが、研究の安全性という重要な利点を指摘する価値があります. この診断方法は、CTとは異なり制限なく実行できます。
CT 診断は X 線スキャンの原理に基づいており、MRI は体のすべての細胞を満たす水素原子に対する磁場の影響の原理に基づいています。
CTは、身体のあらゆる領域の最も正確な検査に使用されます。 この方法は、がんの研究において最も正確であると考えられています。 検査のおかげで、文字通り最大0.5mmの組織切片を得ることができます。 視覚化を改善するために、専門家は造影剤を注入します。

CTには次の利点があります。
- 手順の短い期間。
- 体内のすべてのプロセスを研究する機会。
- 正確な診断を行うために、必要な数のセクションを実行できます。
MRI は、すべての内臓、その特徴、位置、サイズ、形状に関するデータを提供します。 そのおかげで、病理学的プロセスと他の臓器との関係を追跡することが可能です。
MRIの利点は次のとおりです。
- 多重電離放射線の不在。
- 脳組織の密度における手の届かない変化の可視化。
- 任意の投影で画像を取得します。
- 頭蓋骨、脊髄、脳、脊柱のスライスの可視化。
- 特定の異常 (Arnold-Chiari、脳梁、脳虚血病巣、脳膿瘍、打撲病巣、脳組織の浮腫の領域) の可能な限り迅速な検出。
- 認知症の原因を探ります。
- 矢状断面に関する貴重な情報を提供します。 椎間板、椎骨、靭帯の状態を表示します。
CT、MRIで検出できる腹腔内の病状

現代の診断方法はそれぞれ、専門家の裁量で処方されています。 場合によっては、両方の診断方法が処方されることがあります。
腹腔の CT を検出するのに役立つ病状を考えてみましょう。
- 新生物、転移;
- 炎症過程;
- 異物;
- 腹部外傷による損傷;
- 筋骨格系の問題。
腹部 MRI では以下を検出できます。
- 急性膵炎;
- 腫瘍、転移;
- 肝硬変;
- 炎症過程;
- 開発の逸脱;
- 循環器系の機能障害。
CTとMRIどっちがいい?

患者は、同時に 2 つの検査 (MRI、CT) を行うように割り当てられることもあれば、コンピューター断層撮影または磁気共鳴画像法という選択に直面することもあります。 腹部のMRI検査とCT検査はどちらが良いですか? そのようなセンシティブな質問に答えることは非常に困難です。 これは、これら 2 つの診断方法が根本的に異なるためです。 お互いに補完し合うこともあります。
場合によっては、X 線ではなく磁場を使用するため無害であるため、MRI を好む人もいます。 軟部組織、脊髄、脳、関節、靭帯の研究に最適です。 同時に、CT は骨、肺、および胸部臓器を検査する際により正確な情報を提供します。
覚えて! 決定は専門家が行う必要があります。 病気を研究するには、1 つの診断方法では不十分な場合があります。
計算された磁気共鳴画像法は、必要な臓器の断面画像を取得するのに役立つハイテク研究です。 診断結果は画像ですが、装置の動作原理は異なります。
CTとMRIはどのように機能しますか?
その間 CT X 線を使用します。簡単に言えば、このようなスキャンは X 線を改良したものです。 多くのセンサーを使用すると、さまざまな投影で一度に多数の画像を撮影できるため、従来の X 線撮影のように臓器が互いに重なり合うことはありません。 特別なプログラムを使用して、専門家は 3 次元モデルを作成したり、病理学的領域を拡大したりできます。
MRI - 安全な診断方法。 検査中は、体の機能に悪影響を及ぼさない強力な磁場と電磁放射が使用されます。 ただし、動作原理上、金属が体内にある患者やペースメーカーなどの電子機器を使用している患者では、このような研究を行うことはできません。
腹診はどっちがいい?
内臓の検査には 2 種類の診断法が等しく使用されますが、どちらの方法を使用するのが最適かを判断できるのは医師だけです。
- 腹部の外傷;
- 腫瘍形成または転移の疑い;
- 体重の急激な変化;
- 黄疸;
- 腹痛;
- 外科的治療の準備;
- 治療の有効性を制御します。
軟部組織は MRI ではっきりと見え、骨構造は CT で優れていることを忘れないでください。 したがって、腎臓または尿管の結石をチェックする必要がある場合は、コンピューター断層撮影を選択することをお勧めします。 検査中、腎盂上皮系の石灰化が完全に見えます。
情報量を均等に分けて、両方の方法を使用して、肝臓、膵臓、胆汁、およびその管の状態を評価します。
CTとMRIどちらを選ぶ?
選択をするとき、医師は特定のパラメータを考慮に入れます:
- 安全性と情報の内容 - MRI の使用が可能であれば、医師は害を及ぼさない診断を選択します。 MRI検査は妊娠中・授乳中の方でもご利用いただけます。
- コントラスト強調 - 医師は、どの治療法が患者に最も適しているかを評価します。 CTではヨウ素含有製剤、MRIでは副作用の少ないガドリニウム製剤を使用します。
- 手続きの速さ。 スキャン中は、じっと横になっている必要があります。 ここでのメリットは CT 側にあります。MRI では検査に 40 ~ 60 分かかるのに対し、検査には 15 ~ 20 分しかかからないからです。
- 閉所恐怖症です。 CT スキャンは、通常、恐怖感を軽減します。
- 患者の年齢。
- 禁忌の可能性。
いずれにせよ、経験豊富な専門家だけが正しい決定を下すことができます。
医学の世界では、人体を研究する方法が数多くあります。 非常に有益な方法の 1 つは、腹腔の断層撮影法です。コンピューター断層撮影法 (CT) と磁気共鳴画像法 (MRI) です。 これらの2種類の診断により、診断を間違えず、適切な治療を時間内に処方することが可能になります。
腹腔の断層撮影には、消化管と後腹膜腔の研究が含まれます。 消化管の臓器には、肝臓、小腸と大腸、脾臓、膵臓、胆嚢が含まれます。 腎臓、泌尿器系、副腎、および血管が後腹膜腔に隣接しています。
CT と MRI の助けを借りて、内臓の画像、つまり構造、サイズ、位置が十分に得られます。 この点で、人間の臓器の病理学的変化を見逃すことはほとんど不可能です。これらの研究方法は、初期段階の悪性腫瘍の存在下で最も信頼できると言えます。
CTの利点には、多くの人にとって手頃な価格であることが含まれます。 同時に、その研究効率と成果は最新技術と同等です。
MRIはCTよりも高価ですが、磁気共鳴画像法には独自の利点があります(たとえば、研究の安全性、制限のない診断が可能であり、CTについては言えません)。
腹部臓器のコンピュータ断層撮影の研究は、X線で被験者の体をスキャンするという原理に基づいています。 その後、データは特別なプログラムによって慎重に処理されます。

磁気共鳴イメージングの研究の原理は、体のすべての細胞を満たす水素原子に対する磁場の影響です。 さらに、この効果は細胞に有害な影響を与えません。
腹部CTスキャンは何を示すことができますか?
腹腔のコンピューター断層撮影では、次のことがわかります。
- 炎症過程;
- 新生物および転移;
- さまざまな腹部の怪我によってどのような怪我が引き起こされるか;
- 異物;
- 筋骨格系のさまざまな問題。
特定の臓器の状態を正確に評価するために、CT はコントラストを使用して実行されます。 造影剤のタスクは、専門家のタスクを簡素化するために、内臓を視覚的に区切ることです。 造影CTは禁忌のため実施していません。 これらには、出血、造影剤に対するアレルギー反応、重度の肝疾患が含まれます。

そのような物質がどれだけ必要かは、専門家が個別に決定します。 コントラストは臓器に有害な影響を与えず、1日で体から排泄されます.
腹部 CT の紹介の適応には、原因不明の急性痛、外科的介入の決定の問題、突然の体重減少などもあります。
腹部MRIは何を示しますか?
腹部MRIは以下を示します:
- 肝硬変;
- 開発の逸脱;
- 急性膵炎;
- 腫瘍および転移;
- 炎症;
- 循環障害。
腹腔のMRIには多くの利点があります。画像は高品質であり、臓器を細部まで調べることができます。 さらに、この方法はすべての調査方法の中で最も安全です。

この診断は、造影剤を使用して行うこともできます。 静脈内投与された物質は、研究中の臓器に関する最も信頼できる情報を示しています。 MRI 検査の約 85% は造影剤を使用して行われます。 これに最も一般的に使用される薬は、Omnipaque と Vizipak です。
腹部断層撮影の準備
これらの診断手順 (CT および MRI) は、患者の特別な努力を必要としません。 ただし、準備中の研究にはいくつかの制限があります。
- 計画された診断の6〜8時間前に食べ物を拒否する必要があります。 また、CTスキャンまたはMRIの6時間前に液体を飲まないでください。
- 数日後、強力なガス発生を引き起こす可能性のあるすべての食べ物や飲み物(黒パン、キャベツ、マフィン、ビール、クワス)を食事から除外する必要があります。
- CTスキャンまたはMRIの前日には、洗浄浣腸を行って腸を準備する必要があります。

個別に、2 種類のトモグラフィーのいずれかの準備として、患者は炭水化物を含まない食事を処方される場合があります。
MRIとCTどっちがいい?
これらは根本的に異なる研究方法であり、場合によっては相互に補完できるため、この質問は非常に複雑です。 この検査は人間の臓器に有害な影響を与えないため(磁場が使用されます)、比較的無害であるという点ではMRIの方が優れているかもしれません。 CT は X 線を使用しますが、これは頻繁に使用する必要はありません。 しかし、骨を調べるときは、CTスキャンを受けるほうがよいでしょう。
決定: CT と MRI のどちらの診断を選択するのがよいか。 主治医に残ります。
MvxjsLANqRE
「」をクリックすると、個人データの処理に同意したことになります。
ありがとう
このサイトでは、情報提供のみを目的として参照情報を提供しています。 病気の診断と治療は、専門家の監督の下で行われるべきです。 すべての薬には禁忌があります。 専門家のアドバイスが必要です!
ここ数十年の技術の急速な発展により、新しく、非常に有益で正確な 診断方法、その機能は、長い間使用されてきた古い診断方法(X線、超音波など)の機能を超えています。 これらの比較的新しい診断方法には、 コンピュータ断層撮影(CT)と 磁気共鳴画像法 (MRI)、それぞれに独自の長所と短所があります。 近年非常に人気が高まっているのはこれら2つの新しい方法ですが、残念ながら、それらが常に処方され、適切かつ正しく使用されているわけではありません. さらに、これら2つの方法は診断機能が異なるため、単純かつ明確に最良のものを選択することは不可能であることを明確に理解する必要があります。 したがって、以下では CT と MRI の本質を検討し、特定の状況に関連してこれら 2 つの方法の最適な方法を選択する方法も示します。本質、物理原理、CTとMRIの違い
CT と MRI の方法の違いを理解し、それぞれの特定の状況で最適な方法を選択できるようにするには、それらの物理的原理、本質、および診断スペクトルを知る必要があります。 以下で検討するのは、これらの側面です。コンピュータ断層撮影の原理は単純です。それは、焦点を合わせたX線が体または臓器の検査された部分をさまざまな角度でさまざまな方向に通過するという事実にあります。 組織では、X 線のエネルギーはその吸収によって弱められ、さまざまな臓器や組織が異なる強度で X 線を吸収します。 次に、出力で、特別なセンサーがすでに減衰したX線ビームを記録し、そのエネルギーを電気信号に変換します。これに基づいて、コンピュータープログラムは、調査対象の臓器または体の一部のレイヤーごとの画像を作成します。 さまざまな組織がさまざまな強度の X 線を減衰させるという事実により、それらは最終的な画像で明確に区切られ、色むらのためにはっきりと見えるようになります。
過去に使用した 段階的なコンピュータ断層撮影、その後の各カットを取得するために、テーブルは臓器層の厚さに対応する正確に1ステップ移動し、X線管は身体の検査された部分の周りに円を描きました。 しかし、現在使用されている スパイラルCT、テーブルが絶え間なく均等に移動し、X 線管が検査対象の体の部分の周りにらせん状の軌道を描いている場合。 スパイラル CT の技術のおかげで、得られた画像は平らではなくボリュームがあり、切片の厚さは 0.5 ~ 10 mm と非常に小さく、最小の病巣でさえ識別することが可能になりました。 さらに、ヘリカルCTのおかげで、造影剤が血管を通過する特定の段階で写真を撮ることが可能になり、別の血管造影技術の出現が確実になりました( CT血管造影)、X 線血管造影よりもはるかに有益です。
 CTの最新の成果は、 マルチスライスCT(MSCT)、X線管が検査対象の体の部分の周りをらせん状に移動し、組織を通過した減衰した線が数列に並んだセンサーによってキャプチャされます。 MSCTを使用すると、心臓、脳の正確な画像を同時に取得し、血管の構造と血液の微小循環を評価できます。 原則として、医師と科学者は、造影剤を使用した MSCT が最良の診断方法であると考えています。これは、軟部組織に関しては MRI と同じ有益な価値がありますが、さらに、MRI では不可能な肺と緻密な臓器 (骨) の両方の可視化を可能にします。 .
CTの最新の成果は、 マルチスライスCT(MSCT)、X線管が検査対象の体の部分の周りをらせん状に移動し、組織を通過した減衰した線が数列に並んだセンサーによってキャプチャされます。 MSCTを使用すると、心臓、脳の正確な画像を同時に取得し、血管の構造と血液の微小循環を評価できます。 原則として、医師と科学者は、造影剤を使用した MSCT が最良の診断方法であると考えています。これは、軟部組織に関しては MRI と同じ有益な価値がありますが、さらに、MRI では不可能な肺と緻密な臓器 (骨) の両方の可視化を可能にします。 .
スパイラル CT と MSCT の両方の情報量が非常に多いにもかかわらず、これらの方法の使用は、生産中に人が受ける高い放射線被ばくのために制限されています。 したがって、CT は適応がある場合にのみ実施する必要があります。
磁気共鳴イメージングは、核磁気共鳴の現象に基づいており、簡略化して次のように表すことができます。 水素原子の原子核に対する磁場の作用下で、それらはエネルギーを吸収し、磁場の影響が終了した後、電磁パルスの形でそれを再放出します。 特別なセンサーによって捕捉され、電気信号に変換されるのは、まさにそのようなインパルスであり、これに基づいて研究中の臓器の画像が特別なコンピュータープログラムによって構築されます(CTのように) )。 異なる正常組織と病的組織の水素原子の数は同じではないため、これらの構造によって磁場から吸収されたエネルギーの再放出も不均一に発生します。 その結果、再放射されたエネルギーの違いに基づいて、コンピューター プログラムは研究中の臓器の層状の画像を構築し、各層には色の異なるその構造と病巣がはっきりと見えます。 ただし、MRIは水素原子への曝露に基づいているため、この技術では、そのような原子が多く存在する、つまりかなりの量の水を含む臓器のみの高品質の画像を取得できます。 そして、これらは軟組織構造です - 脳と脊髄、脂肪組織、結合組織、関節、軟骨、腱、筋肉、生殖器、肝臓、腎臓、膀胱、血管内の血液など. しかし、骨や肺などの水分をほとんど含まない組織は、MRI ではほとんど見えません。
CT と MRI の物理的原理を考えると、いずれの場合も検査方法の選択は診断の目的に依存することは明らかです。 そのため、CT はより有益であり、骨格や頭蓋骨の骨、肺、頭蓋脳損傷、急性脳卒中の検査に適しています。 さまざまな臓器の循環障害を診断したり、血管の構造の異常を特定したりするために、組織の明るさを高める特殊な物質を静脈内に注入する造影CTが使用されます。 また、十分に大量の水分を含む「湿った」臓器や組織 (脳や脊髄、血管、心臓、肝臓、腎臓、筋肉など) を調べるには、MRI の方が有益です。
一般に、CT は MRI よりも制限や禁忌が少ないため、放射線被ばくにもかかわらず、この方法がより頻繁に使用されます。 したがって、患者が20〜40秒間息を止められない場合、体重が150kgを超える場合、または妊婦の場合、CTは禁忌です。 しかし、MRIは、妊娠初期の体重が120〜200kgを超える場合、閉所恐怖症、重度の心不全、および埋め込みデバイス(ペースメーカー、神経刺激装置、インスリンポンプ、耳インプラント、人工心臓弁、大きな血管の止血クリップ )、磁石の影響下で動いたり動かなくなったりする可能性があります。
CT が優れているのはいつで、MRI が優れているのはいつですか?
MRI および CT は、それらの生産の適応が正しく定義されている場合、最初の選択肢となる可能性があります。そのような場合、それらの結果はすべての診断上の質問に答えるからです。MRIは、脳、脊髄および骨髄の疾患(腫瘍、脳卒中、多発性硬化症など)、脊椎の軟部組織の病状(椎間ヘルニア、椎間板突出、脊椎炎など)、疾患の診断に適しています。男女の骨盤内臓器(前立腺、子宮、膀胱、卵管など)や循環障害 さらに、半月板、靭帯、軟骨の関節面を画像で見ることができるため、MRI は CT よりも優れており、関節疾患の診断にも優れています。 また、MRI は、心臓の解剖学と機能活動、心臓内の血流、および心筋の血液供給を評価する上で、より有益です。 造影剤を導入せずに血管を視覚化する能力など、CT に対する MRI の利点について言及せずにはいられません。 ただし、この研究では血流のみが表示され、血管壁は表示されないため、MRI では血流の状態のみを判断できます。したがって、血管壁の状態については何も言えません。 MRIの結果で。
MRIは、情報量が少ないため、肺の病理、胆嚢と腎臓の結石、骨折と骨の骨折、胆嚢の病気、胃と腸の診断には実際には使用されていません。 これらの臓器の病変の検出における情報量が少ないのは、水分がほとんど含まれていない (骨、肺、腎臓、または胆石)、または中空である (腸、胃、胆嚢) ためです。 低水臓器に関しては、現段階ではMRIの情報量を増やすことはできません。 しかし、管腔臓器に関しては、それらの疾患の検出に関連する MRI の情報量は、口腔 (口から) 造影剤を導入することによって増やすことができます。 ただし、CTスキャンの作成には、中空器官の病理診断とまったく同じコントラストを使用する必要があるため、そのような場合、MRIには明らかな利点はありません。
CT と MRI の診断能力は、あらゆる臓器の腫瘍の検出、および脾臓、肝臓、腎臓、副腎、胃、腸、および胆嚢の疾患の診断においてほぼ同等です。 ただし、肝血管腫、褐色細胞腫、および腹腔内の血管構造の浸潤の診断には MRI の方が優れています。
CTとMRIのどちらかを選択するときは、各方法に独自の診断機能があることを覚えておく必要があり、これらの方法をどの疾患にも使用する必要はまったくありません。 結局のところ、多くの病気は、X線や超音波などのはるかに簡単で、アクセスしやすく、安全で安価な方法で完全に診断されています. たとえば、膨大な数の肺疾患や骨損傷は、X 線を使用して完全に診断されます。これは、肺または骨の病変が疑われる場合の主要な検査方法として選択する必要があります。 男性と女性の骨盤内臓器、腹腔、および心臓の疾患は、従来の超音波を使用しても同様に診断されます。 したがって、骨盤、腹腔、心臓を検査するときは、まず超音波スキャンを行い、その結果が疑わしい場合にのみ、CTまたはMRIに頼る必要があります。
このように、検査方法の選択は、特定の状況と、どのような病理学およびどの臓器が疑われるかに依存することは明らかです。 したがって、CT は、肺疾患、外傷性骨損傷の診断、および CT 冠動脈造影時の冠動脈疾患の検出に最適です。 MRI は、脊髄、脳、関節、心臓、骨盤内臓器の病理診断に最適です。 しかし、腹部臓器、腎臓、縦隔、および血管の疾患を MRI と CT の比較的同等の診断能力で診断するには、医師は CT を好みます。
各種臓器疾患に対するCTまたはMRI
以下では、CTを使用する方が良い場合と、特定の臓器やシステムのさまざまな疾患にMRIが適している場合について詳しく検討します。 特定の臓器の特定の病気が疑われる場合、どのような種類の研究を受けるのがより良いかを一般的に知ることができるように、これらのデータを提示します.脊椎および脊髄の病理におけるCTまたはMRI
 脊椎の病気が疑われる場合、そもそも CT も MRI も行われません。 最初に、X線が正面および横方向の投影で撮影されます。多くの場合、病理の性質に関する診断または既存の仮定の明確化を可能にするのは彼です。 そして、病理の性質について十分に明確な仮定が得られた後、診断をさらに明確にするためにCTまたはMRIのいずれかが選択されます。
脊椎の病気が疑われる場合、そもそも CT も MRI も行われません。 最初に、X線が正面および横方向の投影で撮影されます。多くの場合、病理の性質に関する診断または既存の仮定の明確化を可能にするのは彼です。 そして、病理の性質について十分に明確な仮定が得られた後、診断をさらに明確にするためにCTまたはMRIのいずれかが選択されます。 一般に、脊椎と脊髄の病理に関する診断を明確にする主な方法はMRIです。これにより、脊髄、脊髄根、神経叢、大きな神経線維、血管を見ることができます。軟部組織(軟骨、靭帯、腱、筋肉、椎間板)、脊柱管の幅を測定し、脳脊髄液(CSF)の循環を評価します。 また、CT では、骨髄のすべての柔らかい構造をそのように正確に表示することはできないため、脊椎の骨をより詳細に視覚化することができます。 しかし、骨は X 線でよく見えるため、CT は脊椎や脊髄の病気の診断を明確にする最良の方法ではありません。 ただし、MRI が利用できない場合は、造影 CT で置き換えることも十分に可能です。これは、良好で非常に有益な結果が得られるためです。
一般に、脊髄と脊椎の病状の診断には MRI の方が優れているという事実にもかかわらず、以下では、CT で疑われる特定の疾患と、どの MRI を選択する必要があるかを示します。
したがって、脳の症状(めまい、頭痛、記憶障害、注意力など)と組み合わされた頸椎の病状がある場合、この場合の選択方法は血管のMRI検査(MR血管造影法)です。 )。
人に脊柱の変形(脊柱後弯症、脊柱側弯症など)がある場合は、まずX線検査が行われます。 また、X線の結果によると、脊髄の損傷が疑われる場合(たとえば、圧迫、根の侵害など)、追加のMRIを実行することをお勧めします。
脊椎の変性ジストロフィー疾患(骨軟骨症、脊椎症、脊椎関節症、ヘルニア/椎間板の突出など)が疑われる場合は、X線とMRIが最適です。 これとは別に、MRI が不可能な場合は、CT を使用して腰部の椎間板ヘルニアを診断できることに注意してください。 脊椎の他のすべての部分におけるヘルニアの診断は、MRIの助けを借りてのみ行われます。
脊柱管の狭窄および脊髄またはその根の圧迫が疑われる場合は、両方の方法を同時に使用することで狭窄の原因、その正確な局在、および脳圧迫の程度。 脊柱管を狭くするときに、靭帯、神経根、および脊髄自体の状態を評価する必要がある場合は、MRI のみを実行するだけで十分です。
脊椎または脊髄への腫瘍または転移が疑われる場合は、CT と MRI の両方が実施されます。これは、両方の検査方法のデータのみが、増殖のタイプ、サイズ、位置、形状、および性質の最も完全な全体像を提供するためです。新生物の。
くも膜下腔の開存性を確認する必要がある場合は、MRIが実行され、情報量が不十分な場合は、腰椎内造影剤(硬膜外麻酔など)を導入したCTスキャンが実行されます。
脊椎の炎症過程(さまざまな種類の脊椎炎)が疑われる場合は、CT と MRI の両方を行うことができます。
脊髄の炎症過程(脊髄炎、クモ膜炎など)が疑われる場合は、MRIを使用する必要があります。
外傷性脊髄損傷がある場合、MRI と CT のどちらを選択するかは、脊髄損傷の徴候としての神経学的症状の存在に依存します。 したがって、犠牲者が神経学的症状(運動の協調障害、麻痺、麻痺、しびれ、体のあらゆる部分の感覚の喪失など)を伴う脊髄損傷を負っている場合、彼はX線+ MRIを受ける必要があります。骨損傷脊椎および脊髄損傷を検出します。 脊髄損傷の犠牲者に神経学的症状がない場合は、X線検査が行われ、次の場合にのみCTスキャンが処方されます。
- 上部頸部および頸胸部領域の脊椎構造の視認性が悪い。
- 中央または後部椎骨への損傷の疑い;
- 椎骨の重度の圧縮楔形骨折;
- 脊椎手術の計画。
| 脊椎または脊髄の病理 | 一次審査方法 | 審査方法の明確化 |
| 骨軟骨症 | X線 | MRIまたは機能性X線 |
| 椎間板ヘルニア | MRI | - |
| 脊髄腫瘍 | X線 | CT+MRI |
| 脊髄腫瘍 | MRI | - |
| 脊椎または脊髄への転移 | 骨シンチグラフィー | MRI + CT |
| 脊椎炎 | X線 | MRI、CT |
| 多発性硬化症 | MRI | - |
| 脊髄空洞症 | MRI | - |
| 多発性骨髄腫 | X線 | MRI + CT |
脳病理のためのCTまたはMRI
 CTとMRIは異なる物理原理に基づいているため、それぞれの検査方法では、脳と頭蓋骨の同じ構造の状態について異なるデータを取得できます。 たとえば、CT は頭蓋骨、軟骨、新鮮な出血をよく可視化しますが、MRI は血管、脳構造、結合組織などを可視化します。 したがって、脳疾患の診断において、MRIとCTは競合する方法ではなく、補完的なものです。 それにもかかわらず、以下では、どの脳疾患でCTを使用するのが良いか、どの脳疾患でMRIを使用するかを示します。
CTとMRIは異なる物理原理に基づいているため、それぞれの検査方法では、脳と頭蓋骨の同じ構造の状態について異なるデータを取得できます。 たとえば、CT は頭蓋骨、軟骨、新鮮な出血をよく可視化しますが、MRI は血管、脳構造、結合組織などを可視化します。 したがって、脳疾患の診断において、MRIとCTは競合する方法ではなく、補完的なものです。 それにもかかわらず、以下では、どの脳疾患でCTを使用するのが良いか、どの脳疾患でMRIを使用するかを示します。 一般的に言えば、MRI は後頭蓋窩、脳幹および中脳の構造の変化を検出するのに適していると言えます。これらの変化は、鎮痛剤で緩和されない頭痛、嘔吐などの非常に特徴的な神経症状によって現れます。体位の変化、心臓収縮の頻度の低下、筋肉緊張の低下、動きの協調障害、眼球の不随意運動、嚥下障害、声の「喪失」、しゃっくり、強制的な頭の位置、体温の上昇、見上げることができない、等 また、CT は一般に、頭蓋骨の損傷、新鮮な出血性脳卒中の疑い、または脳内のアザラシの存在に適しています。
外傷性脳損傷の場合、損傷後最初の数時間で頭蓋骨、髄膜、血管の損傷を診断できるため、CT を最初に行う必要があります。 MRIは、脳挫傷、亜急性および慢性の脳出血、およびびまん性軸索損傷(不均一な呼吸によって明らかにされる神経突起の破裂、目の瞳孔の水平方向のさまざまなレベルの立ち方)を検出するために、損傷後3日以内に実施されます、頭の後ろの強い筋肉の緊張、さまざまな方向への白目の不随意の変動、ブラシを自由にぶら下げて肘で腕を曲げるなど)。 また、脳浮腫が疑われる昏睡状態の人には、外傷性脳損傷のMRI検査が行われます。
脳腫瘍の場合、CT と MRI の両方を行う必要があります。両方の方法の結果のみが、新生物の性質に関するすべての詳細を明らかにすることができるからです。 ただし、後頭蓋窩または脳下垂体の領域に腫瘍が疑われる場合は、筋肉の緊張の低下、頭の後ろの頭痛、体の右側または左側の動きの調整障害、不随意さまざまな方向への眼球の動きなど、その後はMRIのみ。 脳腫瘍を切除する手術の後は、造影剤を使用した MRI を使用して治療の有効性を監視し、再発を検出することをお勧めします。
脳神経の腫瘍が疑われる場合は、MRIを使用することをお勧めします。 CT は、腫瘍による側頭骨ピラミッドの破壊が疑われる場合の追加の検査方法としてのみ使用されます。
急性脳血管障害(CVA)では、治療法が異なる虚血性脳卒中と出血性脳卒中を明確かつ正確に区別できるため、常にCTが最初に行われます。 CTスキャンでは、損傷した血管から形成された出血性脳卒中および血腫がはっきりと見えます。 血腫がCTスキャンで見えない場合、脳卒中は虚血性であり、血管収縮による脳の一部の急激な低酸素症によって引き起こされます. 虚血性脳卒中では、CTに加えて、低酸素症のすべての病巣を特定し、それらのサイズを測定し、脳構造への損傷の程度を評価できるため、MRIが実行されます。 脳卒中の合併症 (水頭症、二次出血) を診断するために、脳卒中の発症から数か月後に CT スキャンが行われます。
急性脳出血が疑われる場合、新鮮な血腫を特定し、そのサイズと正確な位置を評価できるのはこの方法であるため、そのような病気の発症の初日にCTスキャンを行う必要があります。 ただし、出血後 3 日以上経過している場合は、MRI を実施する必要があります。この期間中は CT よりも情報が多いためです。 脳出血の 2 週間後、CT は一般に有益でなくなるため、脳内に血腫が形成された後の段階では、MRI のみを行う必要があります。
脳血管の構造に欠陥や異常(動脈瘤、奇形など)が疑われる場合は、MRI検査を行います。 疑わしいケースでは、MRI は CT 血管造影によって補足されます。
脳の炎症過程(髄膜炎、脳炎、膿瘍など)が疑われる場合は、MRIを使用することをお勧めします。
各種脱髄疾患(多発性硬化症、筋萎縮性側索硬化症など)やてんかんが疑われる場合は造影MRIを選択します。
水頭症および中枢神経系の変性疾患(パーキンソン病、アルツハイマー病、前頭側頭型認知症、進行性核上性麻痺、アミロイド血管障害、脊髄脳変性症、ハンチントン病、ウォーラー変性症、急性および慢性炎症性脱髄症候群、多巣性変性白質脳症症候群)の場合、CTとMRIを実施する必要があります。
副鼻腔の疾患に対するCTまたはMRI
副鼻腔に疾患がある場合は、まずレントゲン撮影を行い、レントゲンデータが不十分な場合にCTやMRIなどの追加検査を行います。 副鼻腔の疾患でCTやMRIが用いられる場面を下表に示します。| CT が副鼻腔の疾患に適しているのはいつですか? | 副鼻腔の病気にMRIが適しているのはいつですか |
| 慢性異常流動性副鼻腔炎(前頭炎、篩骨炎、副鼻腔炎) | 眼窩および脳への化膿性炎症過程(副鼻腔炎の合併症)の広がりの疑い |
| 副鼻腔の異常な構造の疑い | 副鼻腔の真菌感染症と細菌感染症を区別するには |
| 鼻炎または副鼻腔炎の合併症の発症(骨膜下膿瘍、頭蓋骨の骨髄炎など) | 副鼻腔の腫瘍 |
| 鼻腔および副鼻腔のポリープ | |
| ウェゲナー肉芽腫症 | |
| 副鼻腔の腫瘍 | |
| 選択的副鼻腔手術の前に |
眼疾患のためのCTまたはMRI
 眼および眼窩の疾患では、超音波、CT、およびMRIが使用されます。 したがって、MRIは、網膜剥離の疑い、眼の亜急性または慢性出血、眼窩の特発性偽腫瘍、視神経炎、眼窩のリンパ増殖性疾患、視神経の腫瘍、眼球の黒色腫、目に入った非金属の異物。 CT は、疑いのある眼疾患の最良の診断方法です。眼窩の血管腫瘍、眼窩の類皮腫または類表皮腫、眼の外傷です。 眼や涙腺の腫瘍、眼窩膿瘍が疑われる場合は、両方のタイプの研究からのデータが必要になるため、CT と MRI の両方を複雑に使用する必要があります。
眼および眼窩の疾患では、超音波、CT、およびMRIが使用されます。 したがって、MRIは、網膜剥離の疑い、眼の亜急性または慢性出血、眼窩の特発性偽腫瘍、視神経炎、眼窩のリンパ増殖性疾患、視神経の腫瘍、眼球の黒色腫、目に入った非金属の異物。 CT は、疑いのある眼疾患の最良の診断方法です。眼窩の血管腫瘍、眼窩の類皮腫または類表皮腫、眼の外傷です。 眼や涙腺の腫瘍、眼窩膿瘍が疑われる場合は、両方のタイプの研究からのデータが必要になるため、CT と MRI の両方を複雑に使用する必要があります。 首の軟部組織の疾患に対するCTまたはMRI
MRIは、首の組織における腫瘍プロセスの有病率を特定および評価する必要がある場合にのみ優先されます。 他のすべての状況では、首の軟部組織の病理が疑われる場合、最良の診断方法は超音波+横方向投影のX線です。 一般に、首の軟部組織の疾患では、CT や MRI の情報量は超音波よりも少ないため、これらの方法は追加的なものにすぎず、めったに使用されません。耳の病気のためのCTまたはMRI
中耳の病気の頭蓋内合併症、および難聴を背景にした前庭蝸牛神経の病変が疑われる場合、それらの診断に最適な方法はMRIです。 発達異常や内耳の病気、および側頭骨の骨折が疑われる場合は、CTが最良の診断方法です。咽頭および喉頭の疾患に対するCTまたはMRI
咽頭または喉頭の腫瘍または炎症過程が疑われる場合は、MRI の方が適しています。 MRIが不可能な場合は造影CTで代用でき、その場合の情報量はMRIと大差ありません。 他のすべての場合、喉頭と咽頭の病気では、最良の診断方法はCTです。顎疾患に対するCTまたはMRI
顎の急性、慢性および亜急性の炎症性疾患(骨髄炎など)、および顎の腫瘍または嚢胞が疑われる場合、CTは最良の診断方法です。 CTの結果により悪性腫瘍が検出された場合は、腫瘍学的プロセスの段階を評価するためにMRIをさらに実施する必要があります。 顎がんの治療後、CTとMRIの両方を使用して再発を検出しますが、そのような場合の情報内容は同等です。唾液腺の疾患に対するCTまたはMRI
唾液腺の病理を検出するための主な方法は、超音波と唾液造影です。 CT は、これらの腺の病理を診断するのにあまり有益ではありません。 また、唾液腺の領域に悪性腫瘍が疑われる場合にのみMRIが使用されます。顎関節(TMJ)の疾患に対するCTまたはMRI
TMJの機能障害では、最良の検査方法はMRIであり、それ以外の場合は、関節の軟部組織と骨の両方の状態を評価する必要があるため、CT + MRIの併用が必要です。顎顔面領域の損傷に対するCTまたはMRI
顔や顎の骨の外傷の場合、最適な方法は CT です。これにより、骨の小さな亀裂、変位、またはその他の損傷を視覚化することができます。胸部疾患(心臓を除く)のCTまたはMRI
胸部臓器(肺、縦隔、胸壁、横隔膜、食道、気管など)の病変が疑われる場合は、CT が最良の診断方法です。 胸部臓器の診断のための MRI は、あまり有益ではありません。肺やその他の中空臓器は、水分含有量が少ないため、また呼吸中に絶えず動いているため、MRI 画像ではあまり見えないからです。 CTに加えてMRIを実行することが示される唯一のケースは、胸部臓器の悪性腫瘍または転移の疑い、および大血管(大動脈、肺動脈など)の病理の疑いです。乳房疾患に対するCTまたはMRI
乳腺の病理が疑われる場合は、まずマンモグラフィーと超音波検査が行われます。 乳管の病変が疑われる場合は、乳管造影が行われます。 MRI は、腫瘍の疑いがないか乳腺を検査するための最良の方法です。 また、MRI は、女性が豊胸手術を受けている場合に最適な検査方法と考えられており、超音波やマンモグラフィーを使用すると、インプラントによる干渉のために結果が悪くなります。 CTは、その情報量がマンモグラフィーよりもはるかに高くないため、乳腺疾患の診断には使用されません。心血管疾患に対する CT または MRI
心臓病の一次診断の方法は、心臓の損傷の状態と程度に関する十分な情報を得ることができるため、EchoCG(心エコー検査)とそのさまざまな修正です。
CT は、心臓血管のアテローム性動脈硬化症の疑い、慢性心膜炎、および心臓内の X 線陰性の異物の存在に適応されます。
CT冠動脈造影は、従来の冠動脈造影に代わるものとして、アテローム性動脈硬化、心臓血管の発達異常の検出、冠動脈のステントやシャントの状態と開存性の評価、冠動脈(心臓)の狭窄の確認に使用されます。船。
CT と MRI の併用は、疑わしい腫瘍、心臓または心膜の嚢胞、および心臓損傷に対してのみ適応となります。
血管病理のためのCTまたはMRI
動脈や静脈のさまざまな病気の診断を開始するには、デュプレックスまたはトリプレックス超音波を使用するのが最適です。これは非常に有益であり、ほとんどの場合に診断を下すことができます。 CT と MRI は、血管損傷の性質と重症度を明らかにする必要がある場合に追加の方法として血管超音波検査の後にのみ使用されます。したがって、CT 血管造影は、大動脈とその分枝、頭蓋内および頭蓋外動脈、胸部と腹腔の血管、および腕と脚の動脈 (動脈瘤、狭窄、壁の切開、構造異常) のさまざまな疾患の診断に最適に使用されます。 、外傷、血栓症など).d.)。
MR アンギオグラフィーは、脚の動脈の疾患の診断に最適です。
下肢の静脈の疾患(血栓症、静脈瘤など)の診断および静脈の弁装置の状態の評価には、三重超音波が最適と見なされます。 ただし、そのような超音波はMRIに置き換えることができます。 下肢静脈疾患の診断における CT の有益性は低く、MRI よりもはるかに低い。
消化管の病理におけるCTまたはMRI
 腹腔内の異物を検出するために、超音波と X 線が使用されます。 超音波は、腹腔内の遊離液体を検出する最良の方法です。 内部瘻孔の診断は複雑に行われ、その過程でCT +超音波が使用されます。 腹膜腫瘍が疑われる場合、CT がそれらを検出する最良の方法です。
腹腔内の異物を検出するために、超音波と X 線が使用されます。 超音波は、腹腔内の遊離液体を検出する最良の方法です。 内部瘻孔の診断は複雑に行われ、その過程でCT +超音波が使用されます。 腹膜腫瘍が疑われる場合、CT がそれらを検出する最良の方法です。 食道、胃、十二指腸の病気の診断は、食道胃十二指腸鏡検査(EFGDS)とコントラストのあるX線を使用して行われます。これらの方法は優れた情報内容を持ち、これらの臓器のほとんどすべての病理を検出できるからです。 CTは、胃や食道のがんが発見された場合にのみ、転移を検出するために使用されます。 CTは、胸部食道穿孔の診断にも使用されます。 食道、胃、および十二指腸の病理診断における MRI の有益な価値は、これらの臓器が中空であるという事実のために低く、高品質の画像を得るためには、それらをコントラストで満たす必要があります。 また、コントラストのある中空器官の画像は、CT でより多くの情報を提供します。 したがって、食道、胃、十二指腸の病理では、CTはMRIよりも優れています。
結腸の病気の診断は、結腸内視鏡検査と虹彩鏡検査を使用して行われ、ほとんどすべての結腸の病理を検出することができます。 CTは、腫瘍学的プロセスの程度を評価するために、結腸の悪性腫瘍に対してのみ処方されます。 MRIは腸の病理学にはあまり有益ではありません。なぜなら、それは中空の器官であり、その適切な画像を得るためには、腸を造影剤で満たす必要があるからです. また、コントラストのある画像は、CT を実行するときにはるかに有益です。つまり、CT は大腸の病状の診断において MRI よりも優れています。 結腸の病状の診断において MRI が CT よりも優れている唯一の状況は、傍直腸炎 (直腸周囲の小さな骨盤にある組織の炎症) です。 したがって、傍直腸炎が疑われる場合は、MRI を実行するのが合理的で正しいでしょう。
小腸は中空器官であるため、小腸の疾患の診断におけるX線、CT、およびMRIの可能性は限られています。 したがって、研究は造影剤が腸を通過する研究に限定されています。 原則として、腸疾患の診断におけるCTおよび造影X線の情報量はMRIよりもわずかに高いため、必要に応じてCTを選択する必要があります。
肝臓、胆嚢および胆道の病理のためのCTまたはMRI
肝臓、胆嚢、胆道の一次検査に最適な方法は超音波です。 したがって、これらの臓器の病気の症状が現れた場合は、まず超音波検査を行い、正確な診断が困難な場合にのみCTまたはMRIを使用する必要があります。超音波データがびまん性肝疾患 (肝炎、肝炎、肝硬変) の存在を示している場合、超音波データはこれらの病状に対して非常に包括的であるため、CT も MRI も追加で必要ありません。 もちろん、CT および MRI 画像では、医師は損傷の画像をより明確に見ることができますが、これは超音波データに重要で根本的に新しいものを追加するものではありません。 定期的(1〜2年に1回)のMRIがびまん性疾患に適応される唯一の状況は、MRIの助けを借りて正確に検出される肝細胞癌を発症するリスクが高い肝硬変の長期的な存在です。 .
男性と女性の生殖器系の病理のための CT または MRI
男性と女性の生殖器の疑いのある病気を検査する最初の主な方法は超音波です。 ほとんどの場合、超音波は正しい診断を下し、病理学的プロセスの重症度と有病率を評価するのに十分です。 CTとMRIは、男性と女性の生殖器の病気の診断における追加の方法です。 通常、MRIは、超音波の結果によると、病気による正常な解剖学的構造の変化や相対的な位置が近いために、どの特定の臓器に病理学的形成が見つかったかを理解できない場合に使用されます。 CT は MRI よりも情報量が少ないため、生殖器疾患の診断に使用されることはめったにありません。超音波によって卵巣がんまたは子宮がんが検出された場合、腫瘍学的プロセスの程度を判断するために、造影剤を使用したCTまたは造影剤を使用したMRIが行われ、MRIの情報量はCTの情報量よりもわずかに高くなります。
女性で子宮頸がんまたは男性で前立腺がんが検出/疑われる場合は、腫瘍学的プロセスの段階と範囲を決定するために MRI が追加で実施されます。
生殖器がんの治療後、再発の早期発見には MRI が使用されます。このような状況では、CT よりも有益な情報が得られるからです。
超音波によると、小骨盤のリンパ節腫大(リンパ節の拡大、炎症)が検出された場合、リンパ系の病変の原因と性質を明らかにするために、造影CTを行うことが最適です。 MRI は、CT で疑わしい結果が得られた場合にのみ使用されます。
膿瘍、瘻孔などの合併症が性器への外科的介入後に発生した場合、MRI はその位置と重症度を評価するのに最適です。 MRI が利用できない場合は、造影 CT に置き換えることができます。
内分泌系の病理のためのCTまたはMRI
 下垂体の病理学と脳の傍鞍構造について話している場合、最良の診断方法はMRIです。
下垂体の病理学と脳の傍鞍構造について話している場合、最良の診断方法はMRIです。 甲状腺の病状が疑われる場合、従来の超音波検査が最適な主要な検査方法です。 超音波で結節形成が検出された場合、同じ超音波の制御下でその穿刺が行われ、続いて形成の性質(嚢胞、良性、悪性腫瘍)を決定するための組織学的検査が行われます。 さらに、甲状腺の悪性腫瘍が検出された場合、腫瘍学的プロセスの程度を決定するためにCTスキャンが実行されます。
副甲状腺の病理が疑われる場合、超音波が最良の診断方法です。
原発性骨腫瘍が疑われる場合、CT がそれを検出する最良の方法です。 腫瘍学的プロセスの段階と範囲を確立する必要がある場合は、MRIが追加で実行されます。
急性骨髄炎または慢性骨髄炎の悪化が疑われる場合、CT と X 線は病理学的プロセスの開始からわずか 7 ~ 14 日で特徴的な変化を明らかにするため、MRI がその診断に最適な方法です。
慢性骨髄炎では、最適な診断方法は CT であり、骨の隔離と瘻孔を完全に検出します。 瘻孔が検出された場合は、瘻孔造影が追加で行われます。
急性無菌性骨壊死が疑われる場合、CT も X 線もそのような病理学的プロセスの初期段階で特徴的な変化を示さないため、MRI が最良の診断方法です。 ただし、無菌性骨壊死の末期では、発症から少なくとも 2 週間が経過すると、CT が最良の診断方法となります。
関節疾患に関しては、最も有益な診断方法はまさにMRIです。 したがって、可能であれば、関節の病理学では、MRIを常に行う必要があります。 関節の病状が疑われてすぐに MRI を実施できない場合は、CT + 超音波検査を最初に行います。 仙腸関節炎と膝と肩の関節の損傷の診断では、主で最良の診断方法はMRIであることを覚えておく必要があります。
筋骨格系の軟部組織(靭帯、腱、筋肉、神経、脂肪組織、関節軟骨、半月板、関節膜)の疾患が疑われる場合は、まず超音波検査が行われ、情報量が不十分な場合はMRIが行われます。 MRI は筋骨格系の軟部組織の病理を診断するための最良の方法であることを知っておく必要があります。したがって、可能であれば、超音波を無視して、この研究をすぐに実行する必要があります。