Hronični pijelonefritis u pravilu je posljedica akutnog pijelonefritisa. Najvažniji razlozi za prelazak akutnog infektivno-upalnog procesa u bubregu u kronični su sljedeći.
1. Pravovremeno neprepoznati i neotklonjeni uzroci poremećaja odliva mokraće (urolitijaza, strikture urinarnog trakta, adenom prostate, vezikoureteralni refluks, nefroptoza itd.).
2. Netačno ili nedovoljno trajanje lečenja akutnog pijelonefritisa, kao i nedostatak sistematskog praćenja pacijenata koji su imali akutni pijelonefritis.
3. Formiranje L-forma bakterija i protoplasta kod pijelonefritisa, koji su u stanju da se dugo zadržavaju u intersticijskom tkivu bubrega u neaktivnom stanju, a sa smanjenjem zaštitnih imunoloških snaga organizma, idu u početno stanje i izazivaju pogoršanje bolesti.
4. Hronične prateće bolesti (dijabetes melitus, gojaznost, bolesti gastrointestinalnog trakta, upale krajnika i sl.), koje slabe organizam i stalni su izvor bubrežne infekcije.
5. Stanja imunodeficijencije.
Hronični pijelonefritis često počinje u djetinjstvu, češće kod djevojčica, nakon tipičnog napada akutnog pijelonefritisa. Za vrijeme ili nakon akutnih infektivnih i virusnih bolesti (gripa, tonzilitis, upala pluća, upala srednjeg uha, enterokolitis i dr.) javljaju se nova pogoršanja kroničnog pijelonefritisa, koja su često maskirana ovim bolestima i prolaze nezapaženo. Slabljenje organizma prenesenim infektivnim procesom i nedovoljan antibakterijski tretman doprinose progresiji hroničnog pijelonefritisa.
U budućnosti, njegov tok kod djeteta ima talasasti karakter. Faza remisije bolesti zamjenjuje se latentnom fazom upalnog procesa, a zatim aktivnom. Kod djece postoje dvije vrste kliničkog toka kroničnog pijelonefritisa: latentni i valoviti. Latentni tip karakteriziraju slabi simptomi. Kod većine djece ova bolest se otkriva na dispanzerskom pregledu ili pregledu u vezi sa interkurentnim oboljenjima. Mnogo rjeđe - u prisustvu pritužbi na periodični umor, loš apetit, nejasnu nisku temperaturu i izuzetno rijetko - bol u trbuhu.
Talasni tip karakteriziraju periodi remisije i egzacerbacija. Češće se bilježi kod djece s vezikoureteralnim refluksom i teškom hidronefrotskom transformacijom zbog različitih malformacija bubrega i urinarnog trakta.
Klasifikacija hroničnog pijelonefritisa
Hronični pijelonefritis se klasifikuje prema aktivnosti upalnog procesa u bubregu.
I. Faza aktivnog upalnog procesa:
a) - leukociturija - 25000 ili više u 1 ml urina;
b) bakteriurija - 100.000 ili više u 1 ml urina;
c) aktivnih leukocita (30% ili više) u urinu kod svih pacijenata;
d) Sternheimer-Malbin ćelije u urinu kod 25-50% pacijenata;
e) titar antibakterijskih antitela u reakciji pasivne hemaglutinacije (PHA) je povećan kod 60-70% pacijenata;
f) ESR - iznad 12 mm/sat kod 50-70% pacijenata;
g) povećanje broja srednjih molekula u krvi za 2-3 puta.
II. Faza latentnog upalnog procesa:
a) leukociturija - do 2500 u 1 ml mokraće;
b) bakteriurija je odsutna ili ne prelazi 10.000 u 1 ml urina;
c) aktivni leukociti u urinu (15-30%) kod 50-70% pacijenata;
d) Sternheimer-Malbin ćelije su odsutne (sa izuzetkom pacijenata sa smanjenom koncentracijskom sposobnošću bubrega);
e) titar antibakterijskih antitela u PHA reakciji je normalan (sa izuzetkom pacijenata koji su imali egzacerbaciju bolesti pre manje od 1,5 meseca);
e) ESR - ne veći od 12 mm/sat;
g) povećanje u krvi srednjih molekula za 1,5-2 puta.
III. Faza remisije ili kliničkog oporavka:
a) nema leukociturije;
b) bakteriurija je odsutna;
c) nema aktivnih leukocita; d) Sternheimer-Malbin ćelije su odsutne;
e) titar antibakterijskih antitela u PHA reakciji je normalan;
e) ESR - manji od 12 mm/h;
g) nivo srednjih molekula je unutar normalnog opsega.
Aktivna faza, kao rezultat liječenja ili bez njega, prelazi u latentnu fazu kroničnog pijelonefritisa, koja može trajati dugo (ponekad i nekoliko mjeseci), ustupajući mjesto remisiji ili aktivnoj fazi. Fazu remisije karakterizira odsustvo bilo kakvih kliničkih znakova bolesti i promjena u urinu.
Napad akutnog pijelonefritisa kod mladih žena često se javlja tokom trudnoće ili nakon porođaja. Dugotrajno smanjenje tonusa urinarnog trakta uzrokovano trudnoćom otežava liječenje pijelonefritisa, a može dugo ostati u aktivnoj fazi upale. Ponovljena trudnoća i porođaj u većini slučajeva dovode do egzacerbacije kroničnog pijelonefritisa.
Svako sljedeće pogoršanje kroničnog pijelonefritisa praćeno je uključivanjem u upalni proces svih novih područja funkcionalnog bubrežnog parenhima, koji se zatim zamjenjuju ožiljnim vezivnim tkivom. To u konačnici dovodi do smanjenja bubrega, au bilateralnom procesu - do kroničnog zatajenja bubrega, uremije i smrti. Često je cicatricijalno-sklerotični proces u bubrezima uzrok razvoja nefrogene arterijske hipertenzije, koju je teško liječiti konzervativno.
Kronični pijelonefritis kod djece, kao i kod odraslih, traje dugo, s naizmjeničnim fazama aktivnog, latentnog upalnog procesa u bubrezima i remisijom. Ako je pijelonefritis kod djeteta u remisiji ili latentan, onda njegovo zdravlje obično ne pati. Primjećuje se samo bljedilo kože, periodična pojava "senki" ispod očiju i blagi umor.
S prijelazom bolesti u fazu aktivne upale, djetetova dobrobit se primjetno pogoršava: pojavljuju se slabost, malaksalost, umor, gubitak apetita, bljedilo kože i "sjene" ispod očiju postaju sve izraženije. Neka djeca razvijaju bolove u trbuhu, lumbalnoj regiji, poremećaje mokrenja, pa čak i enurezu.
Antibakterijska terapija obično brzo zaustavi egzacerbaciju i pijelonefritični proces postaje latentan. Kod interkurentnih bolesti ponekad dolazi do pogoršanja kroničnog pijelonefritisa. Sa povećanjem broja egzacerbacija, uspješnost tekuće antibiotske terapije opada. Kod djece sa hroničnim pijelonefritisom uzrokovanim anomalijama u razvoju mokraćnog sistema, pijelonefritični proces karakterizira izuzetno brza progresija, posebno kod male djece.
Promjene u bubrezima kod kroničnog pijelonefritisa
Patološka anatomija. Budući da se kod pijelonefritisa infekcija u bubregu širi neravnomjerno, morfološka slika bolesti je žarišna. U lezijama bubrega nalaze se intersticijski infiltrati iz limfoidnih i plazma ćelija i ožiljno vezivno tkivo. Međutim, zbog periodičnih egzacerbacija pijelonefritisa u bubrežnom tkivu, otkriva se upalni proces različitih receptura: uz promjene karakteristične za stari proces, javljaju se žarišta svježih upalnih promjena u obliku infiltrata iz polimorfonuklearnih leukocita.
Morfološki, kod kroničnog pijelonefritisa postoje tri faze u razvoju upalnog procesa.
U stadijumu I dolazi do infiltracije leukocita u intersticijalnom tkivu medule bubrega i atrofije tubula sa intaktnim glomerulima.Prevladavajuća lezija tubula je karakteristična za ovaj stadijum hroničnog pijelonefritisa.
U II stadiju promjene u intersticijumu i tubulima su pretežno cicatricijalno-sklerotične prirode. To dovodi do odumiranja distalnih nefrona i kompresije sabirnih kanala. Kao rezultat toga, dolazi do kršenja funkcije i širenja onih dijelova nefroa koji se nalaze u korteksu bubrega. Područja proširenih uvijenih tubula ispunjena su proteinskim masama, po strukturi podsjećaju na štitnu žlijezdu. S tim u vezi, "tireoidizacija" bubrega smatra se karakterističnom osobinom morfološke slike kroničnog pijelonefritisa. Istovremeno, u ovoj fazi bolesti razvija se cicatricijalno-sklerotični proces oko glomerula i krvnih žila, pa se otkriva hijalinizacija i pustošenje glomerula. Upalni proces u žilama i tkivu koji ih okružuje dovodi do obliteracije jednih i sužavanja drugih.
U III, završnoj, fazi dolazi do skoro potpune zamjene bubrežnog tkiva ožiljnim tkivom, siromašnim krvnim sudovima, vezivnim tkivom (pijelonefritično naborani bubreg).
Simptomi hroničnog pijelonefritisa
Hronični pijelonefritis može trajati godinama bez jasnih kliničkih simptoma zbog usporenog upalnog procesa u intersticijskom tkivu bubrega. Manifestacije kroničnog pijelonefritisa u velikoj mjeri zavise od aktivnosti, prevalencije i faze upalnog procesa u bubregu. Različiti stupnjevi njihove težine i kombinacije stvaraju brojne varijante kliničkih znakova kroničnog pijelonefritisa. Dakle, u početnoj fazi bolesti sa ograničenim upalnim procesom u bubregu (latentna faza upale) nema kliničkih simptoma bolesti, već samo prisutnost u urinu blago povećanog broja leukocita uz detekciju. aktivnih leukocita među njima svjedoči u prilog pijelonefritisa. Kod roditelja djece sa hroničnim pijelonefritisom, tek nakon upornog ispitivanja, ponekad je moguće ustanoviti epizodu kratkotrajnog bola pri mokrenju djeteta, povišenje tjelesne temperature u tom periodu i umor. Termin otkrivanja slučajno otkrivenog urinarnog sindroma se najvećim dijelom smatra početkom bolesti.
Često se prilikom pregleda ove djece pronađu značajna kršenja urodinamike. Takav latentni tok kroničnog pijelonefritisa tipičan je za djecu, stoga je u svim slučajevima utvrđivanja urinarnog sindroma indiciran sveobuhvatan urološki pregled takvog djeteta. Početni stadij hroničnog pijelonefritisa u aktivnoj fazi upale manifestuje se blagim malaksalošću, gubitkom apetita, pojačanim umorom, glavoboljom i slabošću ujutro, blagim tupim bolom u lumbalnoj regiji, blagom smrzavanjem, bledilom kože, leukociturijom ( preko 25-103 leukocita u 1 ml mokraće). ), prisustvo aktivnih leukocita i, u nekim slučajevima, Sternheimer-Malbinovih ćelija u urinu, bakteriurija (105 ili više mikroorganizama na 1 ml urina), povećanje ESR i povećan titar antibakterijskih antitela, niska temperatura.
U kasnijoj fazi pijelonefritisa, ne samo aktivna i latentna faza, već i faza remisije se manifestuju opštom slabošću, umorom, smanjenom radnom sposobnošću, nedostatkom apetita. Pacijenti primjećuju neprijatan okus u ustima, posebno ujutro, pritiskajuće bolove u epigastričnoj regiji, nestabilnost stolice, nadimanje, tupe bolne bolove u lumbalnoj regiji, čemu obično ne pridaju značaj.
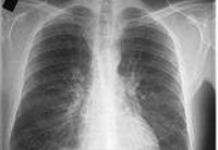
Smanjena funkcija bubrega dovodi do žeđi, suvih usta, nokturije, poliurije. Koža je suha, blijeda, žućkasto-sive boje. Uobičajeni simptomi hroničnog pijelonefritisa su anemija i arterijska hipertenzija. Kratkoća daha koja se javlja pri umjerenom naporu najčešće je posljedica anemije. Arterijska hipertenzija uzrokovana kroničnim pijelonefritisom karakterizira visok dijastolni tlak (preko 110 mm Hg) sa prosječnim sistolnim tlakom od 170-180 mm Hg. Art. i praktično odsustvo efekta antihipertenzivne terapije. Ako se u ranim fazama pijelonefritisa arterijska hipertenzija javlja kod 10-15% pacijenata, onda u kasnijim fazama - u 40-50%.
Dijagnoza hroničnog pijelonefritisa
U dijagnozi hroničnog pijelonefritisa od velike pomoći je pravilno prikupljena anamneza. Neophodno je sa istrajnošću utvrditi kod pacijenata sa oboljenjima bubrega i mokraćnih puteva prenetih u detinjstvu. Kod žena treba obratiti pažnju na napade akutnog pijelonefritisa ili akutnog cistitisa uočene u trudnoći ili ubrzo nakon porođaja. Kod muškaraca posebnu pažnju treba posvetiti ranijim ozljedama kičme, uretre, mokraćne bešike i upalnim bolestima genitourinarnih organa.
Takođe je potrebno utvrditi prisustvo faktora koji predisponiraju nastanak pijelonefritisa, kao što su anomalije u razvoju bubrega i urinarnog trakta, urolitijaza, nefroptoza, dijabetes melitus, adenom prostate itd.
Od velikog značaja u dijagnostici kroničnog pijelonefritisa su laboratorijske, radiološke i radioizotopske metode istraživanja.
Leukociturija je jedan od najvažnijih i najčešćih simptoma hroničnog pijelonefritisa. Međutim, opći test urina nije od male koristi za otkrivanje leukociturije kod pijelonefritisa u latentnoj fazi upale. Netočnost opće analize je u tome što ona ne uzima striktno u obzir količinu preostalog supernatanta urina nakon centrifugiranja, veličinu kapi uzete za istraživanje i pokrovno staklo. U gotovo polovice pacijenata s latentnom fazom kroničnog pijelonefritisa, leukociturija se ne otkriva u općem testu urina. Kao rezultat toga, ako se sumnja na hronični pijelonefritis, leukociturija je indikovana metodama Kakovsky - Addis (sadržaj leukocita u dnevnom urinu), Ambyurge (broj leukocita koji se oslobađaju u 1 min), de Almeida - Nechiporenko (broj leukociti u 1 ml urina), Stensfield - Webb (broj leukocita u 1 mm3 necentrifugiranog urina). Od gore navedenog, najpreciznija je metoda Kakovsky-Addis, jer se urin za istraživanje prikuplja tokom dužeg vremenskog perioda. Međutim, kako bi se izbjegli lažno pozitivni rezultati, urin treba skupljati u dvije posude: prve porcije urina se skupljaju u jednu (30-40 ml pri svakom mokrenju), a ostatak urina se skuplja u drugu. Budući da prva porcija sadrži veliki broj leukocita zbog ispiranja iz uretre, koristi se samo za obračun ukupne količine izlučenog urina. Proučavanje urina iz drugog spremnika omogućava vam da odredite leukocituriju urinarnog ili bubrežnog porijekla.
Ako liječnik pretpostavi da pacijent ima kronični pijelonefritis u remisiji, koriste se provokativni testovi (prednizolon ili pirogenal). Uvođenje prednizolona ili pirogenala izaziva oslobađanje leukocita iz žarišta upale kod bolesnika s kroničnim pijelonefritisom. Pojava leukociturije nakon primjene prednizolona ili pirogenala ukazuje na prisutnost kroničnog pijelonefritisa. Ovaj test postaje posebno uvjerljiv ako se u urinu istovremeno otkriju aktivni leukociti i Sternheimer-Malbinove stanice.
Dijagnostička vrijednost kod kroničnog pijelonefritisa je i smanjenje osmotske koncentracije u urinu (manje od 400 mosm/l) i smanjenje klirensa endogenog kreatinina (ispod 80 ml/min). Smanjenje koncentracijske sposobnosti bubrega često se može uočiti u ranijim fazama bolesti. To ukazuje na kršenje sposobnosti distalnih tubula da održavaju osmotski gradijent u smjeru krvi - tubula. Također postoji smanjenje tubularne sekrecije kao raniji simptom kroničnog pijelonefritisa.
Važne su metode za procjenu imunološke reaktivnosti, proučavanje karakteristika proteinurije i određivanje titra antibakterijskih antitijela. Trenutno se imunološka reaktivnost procjenjuje korištenjem skupa metoda koje uključuju određivanje ćelijskih i humoralnih faktora imuniteta. Od staničnih metoda, najširu primjenu imaju metode za određivanje broja imunokompetentnih stanica u perifernoj krvi i njihove funkcionalne korisnosti. Broj imunokompetentnih ćelija utvrđuje se u reakciji rozete, a različite modifikacije omogućavaju određivanje broja timus zavisnih, timus nezavisnih i tzv. nultih imunokompetentnih ćelija. Informacije o funkcionalnoj korisnosti imunocita dobijaju se tokom reakcije blastne transformacije limfocita periferne krvi.
Cistoskopija rijetko otkriva promjene na sluznici mokraćne bešike. Kromocistoskopija omogućava utvrđivanje različitih stupnjeva usporavanja izlučivanja i smanjenja intenziteta bojenja urina indigokarminom kod oko 50% pacijenata. Kod uznapredovalog pijelonefritisa, bojenje urina indigo karminom je jedva primjetno i pojavljuje se 12-15 minuta nakon njegove intravenske primjene.
Značajnu pomoć u dijagnozi hroničnog pijelonefritisa pružaju rendgenske metode istraživanja. Glavni radiološki simptomi bolesti su sljedeći:
1) promene u veličini i konturama bubrega;
2) oštećeno bubrežno izlučivanje radioprovidne supstance;
3) patološki pokazatelji bubrežno-kortikalnog indeksa (RCI);
4) deformacija pijelokalicealnog sistema;
5) Hodsonov simptom;
6) promene u angioarhitektonici bubrega.
Na preglednoj radiografiji kod kroničnog pijelonefritisa uočava se smanjenje veličine jednog od bubrega, primjetno povećanje gustoće sjene i vertikalni raspored osi zahvaćenog bubrega.
Ekskretorna urografija u različitim modifikacijama glavna je metoda rendgenske dijagnostike kroničnog pijelonefritisa. Rentgensku sliku kroničnog pijelonefritisa karakterizira polimorfizam i asimetrija promjena koje zavise od omjera infiltrativno-upalnih i cicatricijalno-sklerotičnih procesa.
Hronični pijelonefritis karakterizira asimetrija oštećenja bubrega i smanjenje njihove funkcije, što se jasnije uočava na ekskretornim urogramima napravljenim u ranim fazama (1, 3, 5 minuta) nakon uvođenja radioprovidne supstance i odgođeno (40 minuta, 1 sat, 1,5 h). Na kasnim urogramima, utvrđeno je usporavanje oslobađanja radionepropusne tvari kod više zahvaćenog bubrega zbog njegovog kašnjenja u proširenim tubulima.
U I stadiju kroničnog pijelonefritisa, kada prevladavaju infiltrativni procesi, rendgenski snimci otkrivaju proširenje čašica, grč njihovog vrata i karlice. Budući da grčevi traju 20-30 sekundi, češće se otkrivaju urokinemom nego ekskretornom urografijom.
U II stadiju pijelonefritisa, kada se razvijaju cicatricijalno-sklerotične promjene, pojavljuju se simptomi smanjenja tonusa čašice zdjelice i gornje trećine uretera u obliku njihovog umjerenog širenja i simptoma ruba psoasa. mišić (na mjestu kontakta zdjelice i uretera s rubom psoas mišića uočava se ravnomjerno izravnavanje njihove konture).
Pojavljuju se različite deformacije čašica: poprimaju oblik pečuraka, toljasti oblik, pomjerene su, vratovi im se produžuju i sužavaju, papile su zaglađene.
Otprilike 30% pacijenata s kroničnim pijelonefritisom ima Hodsonov simptom. Njegova suština leži u činjenici da se na ekskretornim ili retrogradnim pijelogramima linija koja povezuje papile pijelonefritski promijenjenog bubrega pokazuje oštro vijugavom, jer se približava površini bubrega na mjestima ožiljaka parenhima i udaljava se od njega. u područjima sa netaknutijim tkivom. Kod zdravog bubrega ova linija je ravnomjerno konveksna, bez udubljenja, paralelna s vanjskom konturom bubrega.
Retrogradna pijelografija se kod kroničnog pijelonefritisa primjenjuje izuzetno rijetko zbog rizika od infekcije bubrega, posebno kod bolničkih bakterijskih sojeva.
Kod kroničnog pijelonefritisa dolazi do postepenog smanjenja parenhima-bubrega, što se preciznije može odrediti pomoću bubrežno-kortikalnog indeksa (RCI). To je pokazatelj omjera površine pelvicalicealnog sistema i površine bubrega. Vrijednost RCT-a je u tome što ukazuje na smanjenje bubrežnog parenhima kod bolesnika s kroničnim pijelonefritisom u stadijumu I i II bolesti, kada se to ne može utvrditi bez proračunske metode.
Važne informacije o arhitektonici bubrega kod kroničnog pijelonefritisa mogu se ustanoviti bubrežnom arteriografijom. Postoje tri stadijuma vaskularnih promena u bubregu kod hroničnog pijelonefritisa.
I stadij karakterizira smanjenje broja malih segmentnih arterija do njihovog potpunog nestanka Velike segmentne bubrežne arterije su kratke, konično sužene prema periferiji i gotovo da nemaju grana - simptom "spaljenog drveta"
U II stadijumu bolesti, kada se javljaju izraženije promjene u parenhima bubrega, otkriva se suženje cijelog vaskularnog arterijskog stabla bubrega.Na nefrogramu se uočava smanjenje veličine i deformacija kontura bubrega. .
U III stadijumu, karakteriziranom naboranjem bubrega, dolazi do oštre deformacije, sužavanja i smanjenja broja bubrežnih sudova.Od metoda istraživanja radioizotopa kod kroničnog pijelonefritisa, renografija se koristi kao metoda za odvojeno određivanje funkcije bubrega i utvrđivanje strane najveća lezija. Metoda također omogućava dinamičko praćenje obnavljanja funkcije bubrega tokom liječenja.
Da bi se odredila količina i kvaliteta funkcionalnog parenhima, preporučljivo je koristiti dinamičku scintigrafiju. Sa segmentnim oštećenjem bubrega, dinamička scintigrafija otkriva kašnjenje u transportu hipurana u području cicatricijalno-sklerotičnih promjena.
Uz pijelonefritski naborani bubreg, statička i dinamička scintigrafija vam omogućava da odredite veličinu bubrega, prirodu nakupljanja i distribucije lijeka u njemu. Indirektna renoangiografija istovremeno vam omogućava da odredite stanje opskrbe bubrega krvlju i njegovu obnovu tijekom liječenja.
Kod kroničnog pijelonefritisa liječenje treba uključivati sljedeće glavne mjere:
1) otklanjanje uzroka koji su doveli do poremećaja prolaza urina ili bubrežne cirkulacije, posebno venske;
2) određivanje antibakterijskih sredstava ili hemoterapijskih lekova, uzimajući u obzir podatke antibiograma;
3) povećanje imunološke reaktivnosti organizma.
Obnavljanje odljeva mokraće postiže se prvenstveno primjenom jedne ili druge vrste kirurške intervencije (uklanjanje adenoma prostate, kamenaca iz bubrega i urinarnog trakta, nefropeksija s nefroptozom, plastična operacija uretre ili ureteropelvičnog segmenta itd.). Često je nakon ovih hirurških intervencija relativno lako postići stabilnu remisiju bolesti bez dugotrajnog antibakterijskog liječenja. Bez dovoljno obnovljenog prolaza urina, upotreba antibakterijskih lijekova obično ne daje dugotrajnu remisiju bolesti.
Antibiotike i hemijske antibakterijske lijekove treba propisati uzimajući u obzir osjetljivost mikroflore urina pacijenta na antibakterijske lijekove. Prije dobijanja podataka antibiograma, propisuju se antibakterijski lijekovi širokog spektra djelovanja.
Početni kontinuirani tok antibiotske terapije je 6-8 sedmica, jer je za to vrijeme potrebno suzbiti infektivni agens u bubregu i bez komplikacija otkloniti gnojni upalni proces u njemu kako bi se spriječilo stvaranje ožiljnog vezivnog tkiva. U prisustvu kroničnog zatajenja bubrega, imenovanje nefrotoksičnih antibakterijskih lijekova treba provoditi uz stalno praćenje njihove farmakokinetike (koncentracije u krvi i urinu). Uz smanjenje pokazatelja humoralnog i ćelijskog imuniteta, koriste se različiti imunomodulatorni lijekovi - decaris, taktivin.
Nakon što pacijent dođe u fazu remisije bolesti, liječenje antibioticima treba nastaviti povremenim kursevima. Vrijeme prekida antibakterijskog liječenja određuje se ovisno o stupnju oštećenja bubrega i vremenu pojave prvih znakova egzacerbacije bolesti, odnosno pojave simptoma latentne faze upalnog procesa.
U intervalu između uzimanja antibakterijskih lijekova, sok od brusnice se propisuje 2-4 čaše dnevno, infuzija bilja s diuretičkim i antiseptičkim svojstvima, natrijev benzoat (0,5 g 4 puta dnevno unutra), metionin (1 g 4 puta dnevno) dan unutra). Natrijum benzoat i sok od brusnice s metioninom povećavaju sintezu hipurinske kiseline u jetri, koja izlučivanjem mokraćom ima snažan bakteriostatski učinak na uzročnike pijelonefritisa. Ako je infekcija otporna na antibakterijske lijekove, tada se za liječenje koriste velike doze metionina (6 g dnevno) kako bi se stvorila oštro kisela reakcija urina.
Kao stimulatori nespecifične imunološke reaktivnosti kod pacijenata sa hroničnim pijelonefritisom, metiluracil (1 g 4 puta dnevno unutra) ili pentoksil (0,3 g 4 puta dnevno unutra) koristi se 10-15 dana svakog meseca.
Sanatorijsko-odmaralište bolesnika s kroničnim pijelonefritisom provodi se u Truskavetu, Železnovodsku, Jermuku, Sairmi itd. Unos niskomineralizirane vode povećava diurezu, što doprinosi oslobađanju produkata upale iz bubrega i urinarnog trakta. Poboljšanje opšteg stanja pacijenta povezano je sa odmorom, uticajem faktora odmarališta, balneološkim tretmanom, tretmanom blatom, unosom mineralne vode, racionalnom ishranom.
U ovim uslovima poboljšava se funkcija bubrega i mokraćnih puteva, jetre, gastrointestinalnog trakta i drugih organa i sistema organizma, što pozitivno utiče na tok hroničnog pijelonefritisa. Treba imati na umu da samo strogo sukcesivno liječenje bolesnika s kroničnim pijelonefritisom u bolnici, klinici i odmaralištu daje dobre rezultate. S tim u vezi, pacijenti s kroničnim pijelonefritisom u latentnoj fazi upale trebaju nastaviti antibakterijsko liječenje u odmaralištu prema shemi koju preporučuje ljekar koji prati pacijenta dugo vremena.
Prognoza. Kod kroničnog pijelonefritisa, prognoza izravno ovisi o trajanju bolesti, aktivnosti upalnog procesa i učestalosti ponovljenih napada pijelonefritisa. Prognoza je posebno lošija ako bolest počinje u djetinjstvu zbog abnormalnosti u razvoju bubrega i urinarnog trakta. Stoga, hiruršku korekciju treba izvesti što je prije moguće kada se ove anomalije otkriju. Hronični pijelonefritis je najčešći uzrok kroničnog zatajenja bubrega i nefrogene arterijske hipertenzije. Prognoza postaje posebno nepovoljna kada se ove komplikacije kombiniraju.
Za više informacija slijedite link
Konsultacije o liječenju tradicionalnom orijentalnom medicinom (akupresura, manualna terapija, akupunktura, biljna medicina, taoistička psihoterapija i druge nemedikamentne metode liječenja) održavaju se na adresi: Sankt Peterburg, ul. Lomonosov 14, K.1 (7-10 minuta hoda od stanice metroa "Vladimirskaja / Dostojevska"), sa 9.00 do 21.00, bez ručka i slobodnih dana.
Odavno je poznato da se najbolji učinak u liječenju bolesti postiže kombinovanom primjenom "zapadnog" i "istočnog" pristupa. Značajno skraćuje trajanje liječenja, smanjuje vjerojatnost ponovnog pojave bolesti. Budući da se u „istočnom“ pristupu, pored tehnika usmjerenih na liječenje osnovne bolesti, velika pažnja poklanja „čišćenju“ krvi, limfe, krvnih sudova, probavnog trakta, misli itd. – često je to čak i neophodan uslov.
Konsultacije su besplatne i ni na šta vas ne obavezuju. Na njoj vrlo poželjni svi podaci vaših laboratorijskih i instrumentalnih metoda istraživanja u poslednjih 3-5 godina. Nakon što potrošite samo 30-40 minuta svog vremena, naučićete o alternativnim metodama lečenja, naučiti kako poboljšati efikasnost već propisane terapije i, što je najvažnije, o tome kako se sami možete boriti protiv bolesti. Možda ćete se iznenaditi - kako će sve biti logično izgrađeno, a razumijevanje suštine i uzroka - prvi korak ka uspješnom rješavanju problema!
Hronični pijelonefritis nastaje iz akutnog. U nekim slučajevima, prva upala bubrega ostaje nedijagnosticirana, jer se odvija pod krinkom druge bolesti, najčešće dugotrajne ARVI. Ako nakon prvog napada pijelonefritisa simptomi bolesti traju duže od šest mjeseci ili nakon oporavka postoje najmanje dvije egzacerbacije u istom periodu, onda možemo govoriti o kroničnom obliku infekcije.
Zašto se razvija hronični pijelonefritis?
Sve je u organizmu individualno, teško tečni akutni pijelonefritis možda više nikada neće podsjetiti na sebe, a infekcija koja je prošla neprimjetno i vrlo lako ostat će u tijelu zauvijek.
Hronična upala bubrega doprinosi:
- Neadekvatno liječenje akutne infekcije, koje uključuje neodgovarajući odabir lijeka, premalo doziranja ili nedosljednu upotrebu, te nenastavljanje liječenja kada se subjektivno poboljša.
- Neprepoznato kršenje odljeva urina, što doprinosi stagnaciji i reprodukciji mikroflore.
- Dugi boravak neaktivnih oblika bakterija u intersticijskom tkivu bubrega, aktivirajući ih pod povoljnim imunološkim uslovima.
- Popratne bolesti koje slabe odbranu.
- imuni nedostatak.
Simptomi kronične upale bubrega
Akutni pijelonefritis ima karakteristične simptome, hronični pijelonefritis nema ništa tipično, sve je određeno količinom zahvaćenosti tkiva i vrstom upale u ovom trenutku. Međutim, u početku fokalni lokalni proces tokom godina pokriva cijeli bubreg, zamjenjujući normalno tkivo ožiljcima vezivnog tkiva uz zaustavljanje funkcija organa i razvoj zatajenja bubrega.
Kronična infekcija može teći bez ikakvih očitih manifestacija - latentna faza, u valovima s naizmjeničnom aktivnošću i remisijom procesa. Često je teško razumjeti da je egzacerbacija u tijeku, ali kada je aktivacija infekcije prilično jasno odvojena od remisije povećanjem intenziteta simptoma, tada se pretpostavlja rekurentna varijanta infekcije. Simptomi tokom egzacerbacije su isti kao i kod bilo koje spore infekcije:
- temperaturna reakcija različitog stepena ozbiljnosti,
- bolna nelagodnost u lumbalnoj regiji,
- slabost i umor.
Ako bez ikakvog razloga temperatura skoči, a slabost i umor potraju duže vrijeme, onda treba posumnjati na ozbiljne probleme, ambulanta Medicina 24/7 obavit će pregled u najkraćem mogućem roku i utvrditi osnovni uzrok simptoma malaksalosti.
Znakovi aktivnosti bolesti
Raznolikost kliničkih simptoma i česti latentni tok doveli su do utvrđivanja aktivnosti procesa prema objektivnim kriterijima za stanje urina i krvi. Što su urinarni „nalazi“ izraženiji, to je upala u bubrezima aktivnija.
U sedimentu mokraće nakon centrifugiranja urina određuje se broj "mrtvih" leukocita i udio aktivnih oblika - "živih" i uvećanih leukocita - Sternheimer - Malbinovih stanica, broj bakterija. U krvi se određuje titar proizvedenih antitijela protiv bakterija, brzina sedimentacije eritrocita, proteinski toksini.
Za svaku fazu bolesti utvrđeni su određeni kvantitativni kriterijumi, tokom egzacerbacije njihov nivo je maksimalan, u remisiji je blizu normalnog. Ako je nemoguće odrediti fazu procesa, pribjegavaju provokaciji, kada se upala javlja kao odgovor na upotrebu određenog lijeka.
Da li je moguće oporaviti se od hroničnog pijelonefritisa?
Hronični pijelonefritis- kronični nespecifični bakterijski proces koji se javlja uglavnom uz zahvaćenost intersticijalnog tkiva bubrega i pijelokalicealnih kompleksa. Hronični pijelonefritis se manifestuje malaksalošću, tupim bolom u leđima, subfebrilnim stanjem, disuričnim simptomima. U procesu dijagnosticiranja kroničnog pijelonefritisa provode se laboratorijski testovi urina i krvi, ultrazvuk bubrega, retrogradna pijelografija, scintigrafija. Liječenje se sastoji u pridržavanju dijete i štedljivog režima, propisivanju antimikrobne terapije, nitrofurana, vitamina i fizioterapije.
U nefrologiji i urologiji, kronični pijelonefritis čini 60-65% svih upalnih patologija genitourinarnih organa. U 20-30% slučajeva kronična upala je rezultat akutnog pijelonefritisa. Hronični pijelonefritis se uglavnom razvija kod djevojčica i žena, što je povezano s morfološkim i funkcionalnim karakteristikama ženske uretre, koje olakšavaju prodiranje mikroorganizama u mjehur i bubrege. Češće je hronični pijelonefritis bilateralni, ali stepen oštećenja bubrega može varirati.
Tijek kroničnog pijelonefritisa karakteriziraju naizmjenični periodi egzacerbacije i popuštanja (remisije) patološkog procesa. Stoga se u bubrezima istovremeno otkrivaju polimorfne promjene - žarišta upale u različitim fazama, ožiljna područja, zone nepromijenjenog parenhima. Uključivanje u upalu svih novih područja funkcionalnog bubrežnog tkiva uzrokuje njegovu smrt i razvoj kronične bubrežne insuficijencije (CRF).
Uzroci hroničnog pijelonefritisa
Etiološki faktor koji uzrokuje hronični pijelonefritis je mikrobna flora. Uglavnom su to kolibacilarne bakterije (para-Escherichia i Escherichia coli), enterokoki, Proteus, stafilokoki, Pseudomonas aeruginosa, streptokoki i njihove mikrobne asocijacije. Posebnu ulogu u nastanku kroničnog pijelonefritisa imaju L-oblici bakterija, koji nastaju kao rezultat neučinkovite antimikrobne terapije i promjene pH okoline. Takvi mikroorganizmi su otporni na terapiju, teško ih je identificirati, mogu dugo opstati u intersticijskom tkivu i aktivirati se pod utjecajem određenih uvjeta.
U većini slučajeva kroničnom pijelonefritisu prethodi akutni napad. Kroničnu upalu olakšavaju neriješeni poremećaji odljeva mokraće uzrokovani kamenjem u bubregu, strikturom uretera, vezikoureteralnim refluksom, nefroptozom, adenomom prostate itd. Ostali bakterijski procesi u tijelu (uretritis, prostatitis, cistitis, holecistitis, upala slijepog crijeva) mogu održavati u ., enterokolitis, tonzilitis, otitis, sinusitis, itd.), opšte somatske bolesti (dijabetes melitus, gojaznost), hronična imunodeficijencija i intoksikacija. Postoje slučajevi kombinacije pijelonefritisa s kroničnim glomerulonefritisom.
Kod mladih žena, poticaj za razvoj kroničnog pijelonefritisa može biti početak seksualne aktivnosti, trudnoća ili porođaj. Kod male djece, kronični pijelonefritis je često povezan s kongenitalnim anomalijama (ureterocela, divertikule mjehura) koje remete urodinamiku.
Klasifikacija hroničnog pijelonefritisa
Hronični pijelonefritis karakteriziraju tri stadijuma upale u bubrežnom tkivu. U fazi I otkriva se leukocitna infiltracija intersticijskog tkiva medule i atrofija sabirnih kanala; bubrežni glomeruli su netaknuti. U II stadiju upalnog procesa primjećuju se cicatricijalno-sklerotične lezije intersticija i tubula, što je praćeno smrću terminalnih dijelova nefrona i kompresijom tubula. Istovremeno dolazi do hijalinizacije i pustošenja glomerula, sužavanja ili obliteracije krvnih žila. U završnoj, III fazi kroničnog pijelonefritisa, bubrežno tkivo je zamijenjeno ožiljnim tkivom, bubreg je smanjene veličine, izgleda naborano s kvrgavom površinom.
Prema aktivnosti upalnih procesa u bubrežnom tkivu u razvoju kroničnog pijelonefritisa, razlikuju se faze aktivne upale, latentne upale, remisije (klinički oporavak). Pod utjecajem liječenja ili u njegovom odsustvu, aktivna faza kroničnog pijelonefritisa zamjenjuje se latentnom fazom, koja zauzvrat može preći u remisiju ili ponovo u aktivnu upalu. Fazu remisije karakterizira odsustvo kliničkih znakova kroničnog pijelonefritisa i promjene u testovima urina.
Prema kliničkom razvoju kroničnog pijelonefritisa razlikuju se obliterirani (latentni), rekurentni, hipertonični, anemični i azotemični oblici.
Simptomi hroničnog pijelonefritisa
Latentni oblik kroničnog pijelonefritisa karakteriziraju slabe kliničke manifestacije. Pacijenti su najčešće zabrinuti zbog opšte slabosti, umora, subfebrilnog stanja, glavobolje. Urinarni sindrom (dizurija, bol u leđima, edem), u pravilu, izostaje. Simptom Pasternatskog može biti slabo pozitivan. Postoji blaga proteinurija, intermitentna leukociturija, bakteriurija. Povreda koncentracijske funkcije bubrega u latentnom obliku kroničnog pijelonefritisa očituje se hipostenurijom i poliurijom. Neki pacijenti mogu imati blagu anemiju i umjerenu hipertenziju.
Rekurentna varijanta tijeka kroničnog pijelonefritisa teče valovito s periodičnim aktiviranjem i popuštanjem upale. Manifestacije ovog kliničkog oblika su težina i bolovi u donjem dijelu leđa, disurični poremećaji, periodična stanja s temperaturom. U akutnoj fazi razvija se klinika tipičnog akutnog pijelonefritisa. S progresijom rekurentnog kroničnog pijelonefritisa može se razviti hipertenzivni ili anemični sindrom. Laboratorijski, posebno tokom egzacerbacije hroničnog pijelonefritisa, određuje se izražena proteinurija, konstantna leukociturija, cilindrurija i bakteriurija, ponekad hematurija.
U hipertenzivnom obliku kroničnog pijelonefritisa, hipertenzivni sindrom postaje dominantan. Arterijska hipertenzija je praćena vrtoglavicom, glavoboljom, hipertenzivnim krizama, poremećajima spavanja, kratkim dahom, bolovima u srcu. Kod hroničnog pijelonefritisa hipertenzija je često maligna. Urinarni sindrom, u pravilu, nije izražen ili ima povremeni tok.
Anemična varijanta kroničnog pijelonefritisa karakterizira razvoj hipohromne anemije. Hipertenzija nije izražena, mokraćna - nestalna i oskudna.
Kod azotemičnog oblika kroničnog pijelonefritisa kombiniraju se slučajevi kada se bolest otkrije tek u fazi CRF-a. Klinički i laboratorijski nalazi azotemskog oblika su slični onima kod uremije.
Dijagnoza hroničnog pijelonefritisa
Poteškoće u dijagnosticiranju kroničnog pijelonefritisa uzrokovane su različitim kliničkim varijantama bolesti i mogućim latentnim tijekom.
U općoj analizi urina kod kroničnog pijelonefritisa otkrivaju se leukociturija, proteinurija, cilindrurija. Proučavanje urina prema metodi Addis-Kakovsky karakterizira prevlast leukocita nad ostalim elementima urinarnog sedimenta. Bakteriološka kultura urina doprinosi otkrivanju bakteriurije, identifikaciji uzročnika kroničnog pijelonefritisa i njihovoj osjetljivosti na antimikrobne lijekove. Za procjenu funkcionalnog stanja bubrega koriste se testovi Zimnitsky i Reberg, biokemijska studija krvi i urina. U krvi se otkrivaju kronični pijelonefritis, hipokromna anemija, ubrzana ESR, neutrofilna leukocitoza.
Stepen poremećene bubrežne funkcije utvrđuje se pomoću hromocistoskopije, ekskretorne i retrogradne urografije, nefroscintigrafije. Smanjenje veličine bubrega i strukturne promjene u bubrežnom tkivu otkrivaju se ultrazvukom bubrega, CT, MRI. Instrumentalne metode kod kroničnog pijelonefritisa objektivno ukazuju na smanjenje veličine bubrega, deformaciju pielokalicealnih struktura i smanjenje sekretorne funkcije bubrega.
U klinički nejasnim slučajevima kroničnog pijelonefritisa indicirana je biopsija bubrega. U međuvremenu, uzorkovanje nezahvaćenog bubrežnog tkiva tokom biopsije može dati lažno negativan rezultat u morfološkoj studiji biopsije.
U procesu diferencijalne dijagnoze isključuju se amiloidoza bubrega, kronični glomerulonefritis, hipertenzija, dijabetička glomeruloskleroza.
Liječenje hroničnog pijelonefritisa
Pokazalo se da pacijenti s kroničnim pijelonefritisom slijede štedljiv režim uz isključivanje faktora koji izazivaju pogoršanje (hipotermija, prehlada). Neophodna je adekvatna terapija svih interkurentnih bolesti, periodično praćenje urina, dinamičko praćenje od strane urologa (nefrologa).
Preporuke za dijetu uključuju odbijanje začinjene hrane, začina, kafe, alkoholnih pića, riblje i mesne juhe. Prehrana treba biti obogaćena, sadržavati mliječne proizvode, jela od povrća, voće, kuhanu ribu i meso. Potrebno je unositi najmanje 1,5-2 litre tekućine dnevno kako bi se spriječila prekomjerna koncentracija urina i osiguralo ispiranje urinarnog trakta. Kod egzacerbacija kroničnog pijelonefritisa i njegovog hipertoničnog oblika, nameću se ograničenja u unosu kuhinjske soli. Kod hroničnog pijelonefritisa korisni su sok od brusnice, lubenice, bundeve, dinje.
Pogoršanje kroničnog pijelonefritisa zahtijeva imenovanje antibiotske terapije, uzimajući u obzir mikrobnu floru (penicilini, cefalosporini, aminoglikozidi, fluorokinoloni) u kombinaciji s nitrofuranima (furazolidon, furadonin) ili preparatima nalidiksične kiseline (nevigramon). Sistemska kemoterapija se nastavlja sve dok bakteriurija ne prestane, što je utvrđeno laboratorijskim rezultatima.
U kompleksnoj terapiji kroničnim pijelonefritisom koriste se vitamini B, A, C; antihistaminici (diazolin, pipolfen, suprastin). U hipertenzivnom obliku propisuju se antihipertenzivi i antispazmodici; kod anemičnih - preparati gvožđa, vitamin B12, folna kiselina.
Kod hroničnog pijelonefritisa indikovana je fizioterapija. Posebno su se dokazali SMT terapija, galvanizacija, elektroforeza, ultrazvuk, natrijum hloridne kupke itd.
Ako se razvije uremija, potrebna je hemodijaliza. Daleko uznapredovali kronični pijelonefritis, koji nije podložan konzervativnom liječenju i praćen jednostranim borama bubrega, arterijska hipertenzija, osnova je za nefrektomiju.
Prognoza i prevencija hroničnog pijelonefritisa
Kod latentnog kroničnog pijelonefritisa pacijenti ostaju radno sposobni dugo vremena. Kod drugih oblika kroničnog pijelonefritisa, radna sposobnost je naglo smanjena ili izgubljena. Vrijeme razvoja kroničnog zatajenja bubrega je promjenjivo i ovisi o kliničkoj varijanti kroničnog pijelonefritisa, učestalosti egzacerbacija i stupnju poremećene funkcije bubrega. Smrt bolesnika može nastupiti od uremije, akutnih poremećaja cerebralne cirkulacije (hemoragični i ishemijski moždani udar), zatajenja srca.
Prevencija kroničnog pijelonefritisa sastoji se u pravovremenom i aktivnom liječenju akutnih urinarnih infekcija (uretritis, cistitis, akutni pijelonefritis), saniranju žarišta infekcije (kronični tonzilitis, sinusitis, holecistitis, itd.); otklanjanje lokalnih poremećaja urodinamike (uklanjanje kamenaca, disekcija striktura, itd.); korekcija imuniteta.
Kronični pijelonefritis se razvija u pozadini dugotrajnog neliječenog akutnog oblika bolesti i može uzrokovati razvoj zatajenja bubrega i invaliditeta pacijenta.
Hronični pijelonefritis je infektivno-upalna bolest koju karakterizira zahvatanje u patološki proces bubrežnih tubula i oštećenje glomerula i krvnih žila u budućnosti. Prema medicinskoj statistici, pijelonefritis bubrega u kroničnom obliku dijagnosticira se u 60% slučajeva među mogućim zaraznim bolestima genitourinarnog sistema i zauzima vodeću poziciju kao jedan od uzroka invaliditeta pacijenata.

Šta je ovo bolest i ko je u opasnosti?
Predstavnici slabijeg spola češće obolijevaju od kroničnog pijelonefritisa, što je zbog posebnosti strukture njihove uretre - kod žena je kratka i široka. Patogeni mikroorganizmi lako prodiru kroz uretru u mjehur, a zatim u bubrege, uzrokujući u njima upalni proces.
Glavna razlika između akutnog pijelonefritisa i kroničnog oblika je u tome što se u drugom slučaju patološki proces proteže na oba bubrega, dok se akutna upala opaža uglavnom samo na jednoj strani (često u desnom bubregu). Hronični oblik bolesti karakteriziraju periodi remisije i egzacerbacije, tokom kojih su simptomi izraženi, kao i kod.
Ako se akutni pijelonefritis ne oporavi u roku od 3 mjeseca, tada se bolest postepeno povlači i postaje kronična. Nadalje, svaki predisponirajući faktor će uzrokovati egzacerbaciju, a svaka egzacerbacija će zauzvrat uzrokovati parenhimske promjene u strukturi bubrega. Postepeno, promjene u strukturi organa potpuno remete njegov rad, što je direktan put do zatajenja bubrega i invaliditeta.
Simptomi hroničnog pijelonefritisa

Simptomi kroničnog pijelonefritisa direktno ovise o lokalizaciji upalnog procesa u bubrezima, o stupnju širenja upale na organ (jedan i oba bubrega odjednom), o prisutnosti popratnih komplikacija u obliku suženja lumen uretera ili uretre. Znakovi kroničnog pijelonefritisa se možda godinama uopće ne osjećaju, ali će se u međuvremenu upala sporo širiti na sva tkiva i dijelove bubrega.
Simptomi se jasno pojavljuju tokom perioda pogoršanja bolesti i karakteriziraju ih sljedeće:
- visoka tjelesna temperatura (do 38,5-39,0 stepeni);
- tup bol u lumbalnoj regiji s jedne ili obje strane;
- razne disurične pojave - kršenje odljeva mokraće, osjećaj nepotpunog pražnjenja mjehura, bol i grčevi u vrijeme mokrenja, smanjenje dnevne diureze;
- jake glavobolje i povišen krvni pritisak;
- mučnina, opšta slabost;
- oticanje udova i lica;
- povraćanje i simptomi opće intoksikacije tijela;
- blijeda koža i ubrzan puls.

Bitan! U periodu jenjavanja teških kliničkih simptoma vrlo je teško dijagnosticirati bolest, jer pijelonefritis prelazi u latentni (skriveni) oblik toka.
U periodu remisije mogu se pojaviti povremeni simptomi na koje pacijent ne obraća pažnju:
- rijetki bolovi u lumbalnoj regiji tupe vučne prirode - pojačavaju se nakon napora, upotrebe slanog, ljutog, alkohola;
- manje disurične pojave - oligurija, česti nagoni, nelagoda tokom mokrenja;
- tjelesna temperatura raste do subfebrilnih nivoa (37,0-37,4), ali opće stanje pacijenta nije poremećeno;
- česte glavobolje i oticanje lica i udova ujutru, posebno nakon jela kiseli krastavci, veće količine tečnosti, alkohola.

Ako se bolest dugo ne dijagnosticira i ne liječi se na bilo koji način, simptomi napreduju.
Pacijent ima sljedeće simptome:
- svrab i ljuštenje kože (koža postaje žućkasta ili zemljana);
- pojavljuje se sekundarna arterijska hipertenzija;
- česta krvarenja iz nosa.
Možete saznati više o tome kako se kronični pijelonefritis manifestira detaljnije na videu u ovom članku - informacije su samo u informativne svrhe i ne mogu zamijeniti savjet urologa.

Zašto se razvija hronični pijelonefritis: glavni razlozi
Uzroci kroničnog pijelonefritisa direktno su povezani s oštećenjem bubrega patogenim mikroorganizmima. Da bi infekcija ušla direktno u strukturu bubrega i razvila upala, za to su potrebni povoljni uslovi.
Najčešće razvoj akutnog pijelonefritisa, a potom i kroničnog oblika, pospješuju Escherichia coli, Pseudomonas aeruginosa, amoeba proteus, streptokoki i stafilokoki. Razvoju hroničnog patološkog procesa u bubrezima doprinose mikroorganizmi otporni na antibiotike i druge lijekove, a to se događa u situacijama kada se pacijent samoliječi ili samovoljno prekine terapiju koju mu je propisao liječnik, vjerujući da ima već oporavila.
Hroničnom pijelonefritisu uvek prethodi akutni upalni proces, a predisponirajući faktori za prelazak bolesti u hroničnu formu su:
- Bolesti mokraćnog sistema, koje su praćene kršenjem odliva mokraće. Takve patologije uključuju prolaps bubrega, adenom prostate kod muškaraca, urolitijazu, suženje sfinktera mjehura, onkološke formacije u ureterima i mjehuru.
- Neliječeni akutni upalni proces u bubrezima ili samoliječenje. Strogo je zabranjeno samovoljno započinjanje terapije ili prestanak uzimanja antibiotika koje je propisao ljekar. Osobe koje su bolovale od akutnog pijelonefritisa treba da budu pod dispanzerskim nadzorom urologa 3 meseca, jer je to kritičan period kada bolest može tajno da postane hronična.
- Stanja imunodeficijencije – oslabljene osobe sa slabim imunitetom sklonije su kroničnim upalama od ljudi s dobrim imunološkim odgovorom.
- Hronični pijelonefritis se često razvija kao komplikacija upale krajnika, SARS-a, gripe, upale pluća malih boginja, šarlaha.
- Prisutnost kroničnih upalnih procesa u tijelu - tonzilitis, sinusitis, sinusitis, gastritis i kolitis. Karijesni zapušteni zubi također mogu biti izvor širenja bakterijske flore koja uzrokuje upalu u bubrezima.
- Kod žena predisponirajući faktor za nastanak akutnog, a potom i kroničnog pijelonefritisa je trudnoća. U kasnijim fazama, kako fetus raste u maternici, svi unutrašnji organi su komprimirani, uključujući i mjehur. Stagnacija urina i kršenje njegovog odljeva doprinose umnožavanju bakterija u mjehuru, a s oslabljenim imunitetom kod buduće majke povećava se rizik od širenja infekcije na bubrege.
- Anomalije u razvoju organa mokraćnog sistema - hidronefroza bubrega, divertikule mokraćne bešike, suženje lumena uretera. Svi ovi uvjeti sprječavaju potpuni odljev urina i stvaraju preduvjete za aktivnu reprodukciju mikroba.
- Teška hipotermija tijela, posebno lumbalne regije.

Kako se manifestuje hronični pijelonefritis: stadijumi bolesti
Kronični upalni proces bubrega razvija se u fazama, od kojih svaka ima svoje kliničke simptome:
| Stadijum bolesti | Šta se manifestuje? |
| Prvo | U ovoj fazi razvoja bolesti, glomeruli bubrega nisu uključeni u patološki proces. Sabirni kanali organa su blago atrofirani |
| Sekunda | Neki glomeruli prestaju da rade, žile organa se značajno sužavaju, što otežava filtriranje urina. Nastaju destruktivno-sklerotične promjene u bubrežnim tubulima i brzo napreduju. |
| Treće | Većina glomerula odumire, tubuli atrofiraju, većina organa je zamijenjena vezivnim tkivom |
| Četvrto | Većina glomerula bubrega umire, organ se značajno smanjuje u veličini i smanjuje. Većina intersticijuma je zamenjena vezivnim tkivom |
Moguće komplikacije
Da li je moguće izliječiti kronični pijelonefritis bez komplikacija? U nedostatku pravovremene dijagnoze i terapije, to je gotovo nemoguće. Česta posljedica dugotrajnog neliječenog hroničnog upalnog procesa u bubrezima je pionefroza.
Šta je pionefroza? Ovo je gnojna lezija bubrega, koja je tipičnija za pacijente starije od 40 godina, a kod djece se takva komplikacija praktički ne javlja.

Ostale česte komplikacije neliječenog hroničnog pijelonefritisa su:
- akutno zatajenje bubrega- reverzibilno stanje koje karakterizira iznenadni poremećaj u radu bubrega ili potpuni prekid funkcija organa;
- hronično zatajenje bubrega- stanje uzrokovano odumiranjem ćelija bubrega i potpunim prestankom rada organa (takvi pacijenti su vezani za bubrežnu dijalizu i mogu živjeti samo zahvaljujući ovoj proceduri ili transplantaciji bubrega od donora);
- urosepsis- komplikacija, često fatalna i koju karakterizira širenje infekcije iz zahvaćenih bubrega krvotokom po cijelom tijelu;
- gnojna upala perirenalnog tkiva.
Metode za dijagnosticiranje bolesti
Kako bi se pacijentu postavila točna dijagnoza i razlikovao kronični pijelonefritis od drugih bolesti urinarnog trakta, potrebno je provesti sveobuhvatan pregled. Uključuje laboratorijske i instrumentalne dijagnostičke metode.
Laboratorijski pregled pacijenta

Pacijentu sa sumnjom na hronični upalni proces bubrega propisuje se:
- kompletna krvna slika - xp pijelonefritis, koji još nije liječen, karakterizira anemija, povećana ESR, pomak formule leukocita ulijevo, teška leukocitoza;
- opća analiza urina - ako liječenje xp pijelonefritisa još nije provedeno, tada se u analizi urina otkriva alkalno okruženje, niska gustoća i zamućenost, što je zbog visokog sadržaja bakterija i leukocita u materijalu;
- - izražena leukocitoza, aktivni leukociti;
- uzorak urina prema Zimnitsky - ova studija otkriva smanjenje gustoće urina u različitim dnevnim porcijama;
- biohemijski test krvi - otkriva povećanje uree, sijaličnih kiselina i seromukoida.
Instrumentalne dijagnostičke metode

Predstavljene dijagnostičke metode odabire liječnik koji prisustvuje odabiru i omogućavaju vam da razjasnite dijagnozu i težinu patološkog procesa:
- kromociotoskopija - studija koja vam omogućuje da odredite jednostrani ili bilateralni upalni proces;
- Ultrazvuk bubrega - uz pomoć ultrazvuka liječnik procjenjuje veličinu bubrega, naboranost organa, prisustvo grubih strukturnih promjena;
- retrogradna pijelografija - studija koja vam omogućuje dijagnosticiranje postojećih deformacija zdjelice i čašice bubrega;
- CT i MRI.
Ako se pronađu modificirani dijelovi bubrega, u nekim slučajevima se pacijentu propisuje biopsija radi razjašnjenja dijagnoze. Uzima se uzorak tkiva sa sumnjivog područja, koji se šalje na dalje detaljno proučavanje u histološki laboratorij. Ova metoda je vrlo informativna za otkrivanje raka bubrega u ranoj fazi.
Bitan! Prilikom pregleda bolesnika, kronični pijelonefritis treba razlikovati od amiloidoze bubrega, hipertenzije, dijabetes melitusa, jer ove patologije mogu imati slične kliničke simptome.
Liječenje hroničnog pijelonefritisa

Liječenje kroničnog pijelonefritisa je složeno i uključuje:
- režim i stroga dijeta;
- antibakterijska terapija;
- provedba mjera usmjerenih na normalizaciju odljeva urina.
Kako izliječiti hronični pijelonefritis? Prije svega, morate biti spremni na činjenicu da će terapija biti duga, a tijekom perioda pogoršanja, pacijent mora biti hospitaliziran u bolnici.
Način i dijeta
Tokom perioda pogoršanja bolesti, pacijent se mora pridržavati strogog mirovanja u krevetu - nepoštovanje ovog stanja povećava rizik od komplikacija i zatajenja bubrega. Dijetalna ishrana i režim pijenja sastavni su aspekti efikasnog liječenja.
Bitan! Glavna greška pacijenata s kroničnim oblikom pijelonefritisa je oštro ograničenje vode u prehrani, ali u međuvremenu ne treba ograničiti vodu, već količinu soli, jer sol izaziva edem i ometa odljev. urina.
Za piće je prikladna i obična čista voda, uključujući slabo alkalnu mineralnu vodu bez plina, kiselice, voćne napitke, kompote, sokove, juhu od šipka. Tokom pogoršanja bolesti, pacijent može popiti do 2 litre tekućine, ne računajući prva jela. Smanjenje vode u ishrani preporučljivo je samo kod izraženog povećanja krvnog pritiska i komplikacija na kardiovaskularnom sistemu.
Da biste spriječili edem i zadržavanje tekućine u tijelu, potrebno je smanjiti količinu kuhinjske soli, a ponekad je i potpuno eliminirati na određeno vrijeme. Pacijentu je prikazana dijeta br. 7 sa izuzetkom začinjenih jela, svinjetine, životinjskih masti, začina, začina, sirćeta, dimljenog mesa i konzerviranja.
Proteini su ograničeni, jer povećavaju opterećenje bubrega. U ishrani dominiraju jela biljnog porekla, dinstano povrće, sveže voće, supe od povrća, žitarice (heljda, ovsena kaša, pirinač).
Liječenje

Ako se dijagnosticiraju simptomi karakteristični za kronični pijelonefritis, liječenje nije potpuno bez antibiotika, koji, nažalost, nisu uvijek djelotvorni, posebno ako se patološki proces otkrije u uznapredovaloj kompliciranoj fazi. Kako liječiti svakog pojedinačnog pacijenta odlučuje urolog, ovisno o težini bolesti.
Za liječenje hroničnog upalnog procesa u bubrezima koriste se sljedeće grupe antibiotika:
- Penicilini sa klavulanskom kiselinom- Amoksicilin, Amoxiclav, Flemoxin solutab. Posebnost ovih lijekova od konvencionalnih penicilina je njihova sposobnost da otapaju zaštitnu kapsulu patogena otpornih na peniciline. Ovi lijekovi se mogu davati u obliku injekcija ili tableta, ovisno o težini bolesti.
- Cefalosporini- Ceftriakson, Lorakson, Cefiksim, Ceporin. Preparati ove grupe ponekad se mogu kombinovati sa antibioticima serije aminopenicilina kod teških upalnih procesa.
- Aminoglikozidi- Gentamicin, Amikacin. Dodijelite injekciju u kombinaciji s cefalosporinima ili penicilinima u kompliciranom pijelonefritisu.
- Preparati serije nitrofurana- Furadonin, Furazolidon. Oni su uroseptici i pojačavaju dejstvo antibiotika.
- Sulfonamidi- Biseptol. Ovi lijekovi se kombiniraju s antibioticima, imaju bakteriostatski učinak, odnosno usporavaju rast i reprodukciju patogena.
Za održavanje imunološkog sistema pacijenta obavezno je prepisivanje askorbinske kiseline u obliku injekcija i vitamina A i E, koji su snažni antioksidansi i bore se protiv slobodnih radikala.
Bitan! Kod kroničnog pijelonefritisa propisuje se tijek terapije antibioticima do 21 dan - u prvih 7 dana lijekovi se ubrizgavaju, a kada se rezultati testova poboljšaju, prelaze na uzimanje tableta.
Uspješnost terapije lijekovima može se ocijeniti prema sljedećim znakovima:
- uspostavlja se odljev mokraće i nestaju disurični fenomeni;
- testovi urina i krvi su normalizirani;
- tjelesna temperatura je u granicama normale;
- edem nestaje i krvni pritisak se normalizuje.
Pomoćni lijekovi
- kako bi se spriječile alergijske reakcije na brojne lijekove, pacijentu se moraju propisati antihistaminici - Suprastin, Loratadin, Diazolin;
- za liječenje anemije, koja je čest pratilac kroničnog oštećenja bubrega, propisuju se preparati željeza i vitamini B12 u obliku injekcija;
- za normalizaciju pokazatelja krvnog pritiska propisuju se lijekovi iz grupe antihipertenzivnih lijekova - Clonidine, Reserpine, Co-prenessa.
Tokom perioda remisije, pacijentu se pokazuje sanatorijsko liječenje.
Prevencija bolesti

Slijedi upute za radnje usmjerene na sprječavanje prelaska akutnog pijelonefritisa u kronični oblik toka:
- nakon akutnog pijelonefritisa potrebno je biti na evidenciji kod urologa najmanje 3 mjeseca, a u slučaju komplikovanog toka - 1 godinu;
- nakon infekcije izbjegavajte fizičko preopterećenje i težak rad šest mjeseci;
- nemojte prehlađivati;
- u prvih šest mjeseci nakon pijelonefritisa, obavezno slijedite dijetu broj 7, odustanite od alkohola, kafe i začina;
- svake 4 nedelje tokom prve godine nakon pijelonefritisa, potrebno je vaditi urin i krv - ako su svi pokazatelji u granicama normale, onda se pacijent može ukloniti iz ambulante.
Bitan! Ako je u roku od godinu dana nakon pijelonefritisa barem jednom došlo do relapsa bolesti, tada se ambulantna prijava produžava za 3 godine uz redovno praćenje pretraga i stanja pacijenta.
Za jačanje imunoloških snaga organizma potrebno je sanirati sva žarišta kronične infekcije, uključujući i karijesne zube, dobro jesti, više se odmarati i baviti se umjerenom fizičkom aktivnošću.
Pijelonefritis je nespecifična upalna bolest bubrega bakterijske etiologije koju karakterizira oštećenje bubrežne zdjelice (pijelitis), čašice i parenhima bubrega. S obzirom na strukturne karakteristike ženskog tijela, pijelonefritis je 6 puta češći kod žena nego kod muškaraca.Najčešći uzročnici upalnog procesa u bubrezima su Escherichia coli (E. coli), Proteus (Proteus), enterokoki (Enterococcus), Pseudomonas aeruginosa (Pseudomonas aeruginosa) i stafilokoki (Staphylococcus).
Prodiranje patogena u bubreg najčešće je povezano s refluksom mokraće u bubrege (vezikoureteralni refluks – VUR) zbog otežanog odljeva mokraće, prelijevanja mokraćne bešike, povećanog intravezikalnog pritiska zbog hipertonusa, strukturne anomalije, kamenca ili prostate. proširenje.
Zašto je pijelonefritis opasan?
Svako novo pogoršanje pijelonefritisa uključuje sva nova područja bubrežnog tkiva u upalni proces. Vremenom, normalno bubrežno tkivo odumire na ovom mestu i formira se ožiljak. Kao rezultat dugog toka kroničnog pijelonefritisa dolazi do postepenog smanjenja funkcionalnog tkiva (parenhima) bubrega. Na kraju, bubreg se smanjuje i prestaje funkcionirati. Uz obostrano oštećenje bubrega, to dovodi do kroničnog zatajenja bubrega. U tom slučaju, da bi se održala vitalna aktivnost organizma, funkcija bubrega mora biti zamijenjena aparatom "umjetni bubreg", odnosno redovno se provodi hemodijaliza - umjetno pročišćavanje krvi prolaskom kroz filter.Oblici pijelonefritisa
Dijagnoza pijelonefritisa
Pijelonefritis se manifestuje tupim bolom u donjem delu leđa, bolnom prirodom slabog ili umerenog intenziteta, povišenom temperaturom do 38-40°C, drhtavicom, opštom slabošću, gubitkom apetita i mučninom (svi simptomi se mogu javiti odjednom, a samo neki od njih). Obično kod refluksa dolazi do proširenja pelvicalicealnog sistema (PCS), što se uočava na ultrazvuku.Pijelonefritis karakterizira povećanje leukocita, prisustvo bakterija, proteina, eritrocita, soli i epitela u urinu, njegova zamućenost, zamućenost i sediment. Prisutnost proteina ukazuje na upalni proces u bubrezima i kršenje mehanizma filtracije krvi. Isto se može reći i za prisustvo soli: krv je slana, zar ne? Konzumacija slane hrane povećava opterećenje bubrega, ali nije uzrok prisustva soli u urinu. Kada bubrezi ne filtriraju dovoljno, pojavljuju se soli u mokraći, ali umjesto traženja uzroka pijelonefritisa, naši omiljeni urolozi sa slovom X (ne misle da su dobri) preporučuju smanjenje količine soli koju unosimo hranom. - da li je normalno?
Urolozi takođe vole da kažu da kod pijelonefritisa treba unositi što više tečnosti, 2-3 litre dnevno, uroseptike, brusnice, brusnice itd. Tako je, ali ne u potpunosti. Ako se uzrok pijelonefritisa ne eliminira, tada s povećanjem količine potrošene tekućine refluks postaje još intenzivniji, pa se bubrezi još više upale. Prvo morate osigurati normalan prolaz mokraće, isključiti mogućnost prelijevanja (ne više od 250-350 ml, ovisno o veličini mokraćnog mjehura), a tek onda unositi puno tekućine, samo u ovom slučaju, unos tekućine će biti od koristi, ali se iz nekog razloga vrlo često na to zaboravlja.
Liječenje pijelonefritisa
Liječenje pijelonefritisa treba da bude sveobuhvatno i da uključuje ne samo terapiju antibioticima, već, što je još važnije, mjere koje imaju za cilj otklanjanje samog uzroka pijelonefritisa.Uz pomoć antibiotika upala se uklanja u najkraćem mogućem roku, ali ako se ne otkloni sam uzrok, onda će se nakon nekog vremena, nakon prestanka uzimanja antibiotika, ponovo pogoršati pijelonefritis i nakon određenog broja ovakvih recidiva bakterija će steknu rezistenciju (otpornost) na ovaj antibakterijski lijek. S tim u vezi, naknadno suzbijanje rasta bakterija ovim lijekom će biti teško ili čak nemoguće.
Antibakterijska terapija
Poželjno je da se antibiotik bira na osnovu rezultata bakteriološke kulture urina uz određivanje osjetljivosti patogena na različite lijekove. U slučaju akutnog pijelonefritisa, odmah nakon setve, može se propisati antibiotik širokog spektra iz grupe fluorokinola, na primjer, Ciprolet, koji se može prilagoditi prema rezultatima sjetve. Antibakterijsku terapiju treba nastaviti najmanje 2-3 sedmice.Uzroci pijelonefritisa
Najvjerovatniji razlozi za nastanak pijelonefritisa su refluks uzrokovan otežanim mokrenjem, preljevom mjehura, povišenim intravezikalnim tlakom, komplikacija cistitisa, kao i anatomske anomalije u strukturi uretera, poremećaji sfinktera.Poremećaji mokrenja mogu biti uzrokovani hipertonusom sfinktera mokraćnog mjehura i samog mokraćnog mjehura, otežanim odljevom mokraće zbog upalnog oboljenja prostate (prostatitis), grčevima koji mogu biti uzrokovani cistitisom, strukturnim promjenama u ureteralni sfinkteri i anomalije, poremećena neuromuskularna provodljivost i, barem stepen - slabost glatkih mišića mokraćne bešike. Unatoč tome, većina urologa započinje liječenje stimulacijom snage kontrakcija detruzora, što dodatno pogoršava situaciju, iako u kombinaciji sa antibiotskom terapijom to u većini slučajeva daje vidljiva, ali kratkoročna poboljšanja. U slučaju otežanog prolaza (odliva) mokraće, kako bi se spriječili refleksi, potrebno je pribjeći periodičnoj kateterizaciji mjehura, odnosno ugraditi Foley kateter sa promjenom svakih 4-5 dana.
U slučaju hipertonusa sfinktera mokraćnog mjehura ili samog, potrebno je potražiti uzrok hipertonusa ili grčeva i otkloniti ga, čime se uspostavlja normalan odljev mokraće. Ako vam je dijagnosticiran cistitis, morate ga liječiti, jer pijelonefritis može biti komplikacija cistitisa.
Kod upalnih bolesti prostate potrebno je proći tečaj liječenja prostatitisa (pročitajte članak o prostatitisu).
Ako postoje strukturne anomalije mokraćne bešike, uretre, mokraćovoda, potrebno je konsultovati se sa lekarima i preduzeti mere za otklanjanje nedostataka, eventualno hirurški.
Za liječenje poremećaja neuromišićne provodljivosti postoji mnogo lijekova i tehnika, kvalificirani liječnici trebaju odabrati taktiku.
Prije nego što "glupo" stimulišete snagu kontrakcija mišića mokraćnog mjehura, potrebno je isključiti prisustvo svih navedenih poremećaja, biti oprezni i sami kontrolirati liječenje koje vam je propisano.
Egzacerbacije pijelonefritisa neminovno dovode do stanjivanja funkcionalnog dijela bubrega i odumiranja nefrona, stoga je, kako bi se što veći dio bubrega očuvao u radnom stanju, izuzetno važno otkloniti uzrok pijelonefritisa u najkraće moguće vreme. Zatražite mjerenje debljine parenhima bubrega tokom ultrazvuka. Debljina parenhima zdravih bubrega u prosjeku je 18 mm.