Renkantis konservatyvaus, chirurginio ir kombinuoto gydymo režimą, atsižvelgiama į formavimosi tipą, jo dydį ir augimo ypatybes. Pagrindinis vaistų terapijos tikslas – paveikti ligos priežastis ir atskirus patogenezės ryšius, taip pat sumažinti arba panaikinti klinikinius simptomus. Šiuo tikslu pacientui skiriama:
Hormoniniai vaistai. Hormonų terapija skiriama tik toms neoplazijos formoms, kurios derinamos su hormonų lygio pokyčiais (padidėjęs estrogenų, FSH ir LH kiekis, progestinų perteklius arba trūkumas, hipoestrogenemija, hiperprolaktinemija). Remiantis duomenimis apie naviko tipą, naudojami estrogenai, progesterono turinčios medžiagos, selektyvūs estrogenų receptorių moduliatoriai, antiprolaktinai, hipofizės gonadotropinių hormonų inhibitoriai. Hormonų lygio korekcija efektyvesnė gydant erdvę užimančius epitelinės kilmės darinius.
Nehormoniniai agentai. Stipriems skausmams malšinti poovuliaciniu laikotarpiu rekomenduojami nesteroidiniai vaistai nuo uždegimo, raminamieji (dažniausiai augalinės kilmės), mažos dozės diuretikų (kai skausmas derinamas su pieno liaukos patinimu). Veiksminga yra vitaminų terapija (ypač antioksidacinio poveikio vitaminai A ir E) bei seleno preparatai, kurie blokuoja navikinių ląstelių augimą G2 fazėje ir slopina nemažai genų. Norint pagerinti steroidų metabolizmą kepenyse, naudojami hepatoprotektoriai.
Kai kuriais atvejais prieš paskiriant pagrindinę nehormoninę ir hormoninę terapiją atliekama operacija. Dėl šiuolaikinių diagnostikos metodų chirurginio gydymo indikacijos yra labai ribotos, daugumai pacientų nurodomas dinaminis stebėjimas. Paprastai pašalinamos fibroadenomos, lapo formos navikai, latakų papilomos, mazginiai dariniai esant židininei proliferacinei mastopatijai, didelės (nuo 20 mm) cistos su proliferacija. Atsižvelgiant į histologinę sandarą, dydį ir vietą, atliekama naviko enukleacija, pašalinamas odos pažeidimas arba sektorinė krūties rezekcija, po to atliekamas histologinis audinio tyrimas. Esant kai kurioms latako papilomos formoms, galima selektyvi latako izoliacija, išsaugomos aplinkinės subareolinės zonos struktūros, o tai ypač svarbu jauniems pacientams. Cistos gali skleruotis.
Dietos ir gyvenimo būdo korekcija atlieka svarbų vaidmenį kompleksiniame gerybinių krūtų darinių gydyme. Nustačius naviką pieno liaukoje, rekomenduojama mesti rūkyti ir nevartoti alkoholio, pakankamai išsimiegoti naktimis (bent 8 val.), sportuoti, vengti stresinių situacijų. Mityboje reikia riboti riebios mėsos ir rūkytos mėsos, turinčios įtakos steroidinių hormonų apykaitai, kiekį, taip pat marinuotų agurkų, šokolado, kakavos, stiprios arbatos, kavos, kolos, kurios sulaiko skysčius ir skatina jungiamųjų medžiagų sintezę. audinių skaidulos. Mityba turėtų būti papildyta vaisiais (ypač citrusiniais vaisiais), daržovėmis (ypač daug karotino), grūdinėmis kultūromis ir maisto produktais, kuriuose gausu skaidulų. Per dieną reikia išgerti iki 1,5-2 litrų švaraus vandens.
Paprastai klasifikuojama pagal TNM sistemą, kuri nustato vėžio stadiją. Tačiau tikslesnei diagnozei nustatyti naudojamos ir kitos klasifikacijos. Dabar apibūdinsime jums pagrindinius.
Vėžio klasifikacija pagal TLK 10
- C50 piktybinis krūties navikas;
- C50.0 spenelis ir areola;
- C50.1 pažeidžiama centrinė pieno liaukos dalis;
- C50.2 pažeidimas viršutiniame vidiniame kvadrante;
- C50.3 apatinio vidinio kvadranto pažeidimas;
- C50.4 viršutinio išorinio kvadranto pažeidimas;
- C50.5 apatinio išorinio kvadranto pažeidimas;
- C50.6 pažasties sritis;
- Su 50,8 pralaimėjimu iš daugiau nei vienos pozicijos;
- C50.9 vėžio išsivystymo lokalizacija nenustatyta;
- D05.0 lobulinė karcinoma in situ;
- D05.1 intraduktalinė karcinoma in situ.
Histologinė klasifikacija
A. Neinvazinis vėžys
- intraduktalinis;
- lobulinis.
B. Invazinis vėžys
- latakas;
- lobulinis;
- gleivėtas;
- medulinis;
- vamzdinis;
- apokrininis;
- kitos formos (papiliarinė, jaunatvinė ir kt.).
C. Specialusis
- Pageto vėžys;
- uždegiminis vėžys.
Dažniausios šiandien diagnozuojamos vėžio formos yra plokščiųjų ląstelių karcinoma ir Pageto karcinoma.
Klasifikacija pagal naviko augimo greitį
Auglio augimo greitis rodo jo piktybiškumą, greitis nustatomas naudojant spindulinę diagnostiką. Pavyzdžiui:
- Sparčiai augantis navikas - jam būdingas naviko masės padidėjimas 2 kartus per ne ilgiau kaip 2 mėnesius.
- Vidutiniškai augantis navikas – tai būdingas naviko masės padidėjimas 2 kartus per 1 metus.
- Lėtai augantis navikas – jam būdingas naviko masės padidėjimas 2 kartus per daugiau nei 1 metus.
TNM klasifikacija
T – pirminis navikas
- TX – pirminis įvertinimui negalimas;
- TO – nėra pirminio naviko požymių;
- Tis – vėžys;
- Tis (DCIS) – latakų karcinoma;
- Tis (LCIS) – lobulinė karcinoma;
- Tis (Paget) – Pedžeto spenelio liga, nesusijusi su invazine karcinoma;
- T1 - navikas iki 2 cm dydžio;
- T2 - navikas, kurio dydis nuo 2 iki 5 cm;
- T3 - auglys didesnis nei 5 cm;
- T4 – bet kokio dydžio navikas, išplitęs į odą ar krūtinės sienelę.
N – regioniniai limfmazgiai
- NX – regioniniai limfmazgiai, kurių negalima įvertinti.
- N0 – nėra metastazių regioniniuose limfmazgiuose.
- N1 - metastazių buvimas pažasties limfmazgiuose, I.II lygis, kurie nėra susilieję vienas su kitu.
- N2 a - metastazių buvimas I.II lygio limfmazgių pažasties srityje, kurios yra sujungtos viena su kita. (c – vidinis pieno limfmazgis, kai nėra klinikinių požymių ir metastazių pažasties limfmazgiuose).
- N3 a - metastazių buvimas III lygio subklaviniuose limfmazgiuose (c - metastazių buvimas vidiniuose pieno ir pažasties limfmazgiuose, metastazės supraclavicular limfmazgiuose).
M – tolimos metastazės.
- Mo - tolimųjų metastazių buvimas nenustatytas;
- M1 – yra tolimųjų metastazių.
Krūties vėžio tipai
Priklausomai nuo hormonų
Nuo hormonų priklausoma - tokia liga kaip krūties vėžys tiesiogiai priklauso nuo moters organizmo hormoninio fono. Šiandien yra daug veiksnių, galinčių sukelti hormoninį disbalansą.
Beveik visos pieno liaukų hiperplazijos formos yra endokrininės sistemos sutrikimo pasekmė. Visa tai lemia estrogeno, prolaktino padidėjimas ir progesterono sumažėjimas organizme.
Taip pat dėl šių hormonų nepakankamumo pradeda vystytis krūties vėžys.
Mokslininkai įrodė, kad ilgalaikis, nenutrūkstamas hormoninių kontraceptikų vartojimas yra viena iš krūties vėžio priežasčių. Iš esmės ligos gydymo kompleksas apima hormoninius preparatus.
Neigiamas krūties vėžys
Neigiamas krūties vėžys yra viena iš sunkių ligos formų. Sunku gydyti. Nustatoma tik laboratoriniais metodais. Jis skiriasi nuo kitų tuo, kad neturi pagrindinių trijų baltymų – estrogeno, progesterono ir specifinio naviko baltymo – receptorių.
Luminalinis krūties vėžys
Luminalinis krūties vėžys skirstomas į 2 tipus – A ir B.
Luminal A. Diagnozuojama moterims menopauzės metu, 33-41 proc. Šio tipo vėžio ląstelės:
- receptoriai gerai reaguoja į estrogeną ir progesteroną;
- receptoriai praktiškai nereaguoja į ląstelių augimo žymenį Ki67;
- receptoriai nereaguoja į ląstelių specifinį baltymą HER2-neu.
Šis vėžio tipas yra gerai išgydomas. Gydymui naudojama hormonų terapija.
Luminal B. Pasitaiko vaisingo amžiaus moterims, santykiu 15-20% atvejų. Būdinga metastazėmis į netoliese esančius limfmazgius. Liga labai sunkiai gydoma. Iš esmės vėžio ląstelių augimo sustabdyti neįmanoma.
Vėžio stadijos
Yra 4 vėžio stadijos.
Pirmasis (pradinis) etapas
Jam būdinga:
- naviko dydis per 2 cm;
- metastazių nebuvimas.
Antrasis etapas
Jam būdinga:
- naviko dydis 2-5 cm;
- metastazių buvimas limfmazgiuose;
- galimos pavienės metastazės tolimuose organuose.
Trečias etapas
Jam būdinga:
- naviko dydis didesnis nei 5 cm;
- metastazių buvimas pažasties srities limfmazgiuose (mazgai nustatomi atskirai nuo metastazių);
- Gali atsirasti tolimų metastazių.
Ketvirtasis etapas
Jam būdinga:
- Naviko dydis yra didelis, daugiausia esantis už pieno liaukos. Gali būti kartu su mazgais.
- Metastazės iš abiejų pusių limfmazgiuose.
- Dauginės metastazės tolimuose organuose.
Vaizdo įrašas: krūties vėžio klasifikacija
medik-24.ru
Krūties vėžio klasifikacija
TNM piktybinių navikų klasifikacija, kurią PSO patvirtino visiems piktybiniams navikams, nustato krūties vėžio stadijas. Onkologinei mamologijai, remiantis pirmaujančių ekspertų rekomendacijomis, ji pritaikyta įvedus detales.
Krūties vėžio TNM klasifikacija matuoja anatominį naviko laipsnį pagal jo dydį, išplitimą į pažastų, kaklo ir krūties limfmazgius ir pažymi metastazių buvimą. Šią tarptautinę krūties vėžio klasifikaciją patvirtino Tarptautinė krūties vėžio asociacija ir Europos medicinos onkologijos draugija (EUSOMA).
Pagal TNM klasifikaciją krūties vėžys turi šias stadijas:
- T0 – krūties vėžio požymių nenustatyta (neįrodyta).
- Tis (navikas in situ) žymėjimas reiškia karcinomas ir reiškia: nenormalių ląstelių randama in situ (nėra invazijos), lokalizacija apsiriboja pieno liaukos kanalais (DCIS) arba skiltelėmis (LCIS). Taip pat yra Tis Paget, tai yra Pageto liga, kuri pažeidžia krūties spenelio ir areolės audinį.
- T1 – naviko skersmuo plačiausioje vietoje yra 20 mm arba mažesnis:
- T1a – naviko skersmuo > 1 mm, bet
- T1b – naviko skersmuo didesnis nei 5 mm, bet mažesnis nei 10 mm;
- T1c – naviko skersmuo >10 mm, bet ≤ 20 mm.
- T2 – naviko skersmuo > 20 mm, bet
- T3 – naviko skersmuo viršija 50 mm.
- T4 – bet kokio dydžio ir išplitęs navikas: į krūtinę (T4a), į odą (T4b), į krūtinę ir odą (T4c), uždegiminis krūties vėžys (T4d).

Limfmazgių rodikliai:
- NX – limfmazgiai negali būti įvertinti.
- N0 – limfmazgiuose vėžys nerastas.
- N0 (+) – pažasties limfmazgiuose aptinkami nedideli „izoliuotų“ naviko ląstelių ploteliai (mažiau nei 0,2 mm).
- N1mic – naviko ląstelių plotai pažasties limfmazgiuose, didesni nei 0,2 mm, bet mažesni nei 2 mm (matomi tik mikroskopu ir dažnai vadinami mikrometastazėmis).
- N1 – vėžys išplitęs į 1-2-3 pažastinius limfmazgius (arba tiek pat intratorakalinių), maksimalus dydis 2 mm.
- N2 – vėžio išplitimas į 4-9 limfmazgius: tik į pažastinius (N2a), tik į vidinius pieno mazgus (N2b).
- N3 – vėžys išplitęs į 10 ir daugiau limfmazgių: limfmazgius po ranka, po raktikauliu arba virš raktikaulio (N3a); į vidinius pieno ar pažasties mazgus (N3b); pažeidžiami supraclavicular limfmazgiai (N3c).
Tolimų metastazių rodikliai:
- M0 – metastazių nėra;
- M0 (+) – nėra klinikinių ar radiologinių tolimų metastazių požymių, tačiau naviko ląstelės randamos kraujyje ar kaulų čiulpuose, kituose limfmazgiuose;
- M1 – nustatomos metastazės kituose organuose.
Histologinė krūties vėžio klasifikacija
Dabartinė krūties vėžio histopatologinė klasifikacija grindžiama neoplazijos morfologiniais ypatumais, kurie tiriami atliekant naviko audinių mėginių histologinius tyrimus – biopsijas.
Dabartinė versija, patvirtinta PSO 2003 m. ir priimta visame pasaulyje, apima apie dvi dešimtis pagrindinių navikų tipų ir beveik tiek pat mažesnių (retesnių) potipių.
Išskiriami šie pagrindiniai krūties vėžio histotipai:
- neinvazinis (neinfiltruojantis) vėžys: intraduktalinis (latakų) vėžys; skiltinis arba lobulinis vėžys (LCIS);
- invazinis (infiltruojantis) vėžys: latakų (intraduktalinis) arba skilties vėžys.
Šios rūšys, remiantis Europos medicinos onkologijos draugijos (ESMO) statistika, sudaro 80% klinikinių piktybinių krūties navikų atvejų. Kitais atvejais diagnozuojami retesni krūties vėžio tipai, visų pirma: medulinis (minkštųjų audinių vėžys); kanalėlių (vėžio ląstelės sudaro vamzdines struktūras); gleivinės arba koloidinės (su gleivėmis); metaplastinė (skopinė, liaukinė-plokštelinė, adenoidinė cistinė, mikoepidermoidinė); papiliarinis, mikropapiliarinis); Pageto vėžys (spenelio ir areolės navikas) ir kt.
Remiantis standartiniu histologinio tyrimo protokolu, nustatomas normalių ir navikinių ląstelių diferenciacijos (diskriminacijos) lygis, todėl histologinė krūties vėžio klasifikacija leidžia nustatyti naviko piktybiškumo laipsnį (tai nėra tas pats, kas vėžys). etapai). Šis parametras yra labai svarbus, nes neoplazijos audinio histopatologinės diferenciacijos lygis leidžia suprasti jo invazinio augimo potencialą.
Atsižvelgiant į ląstelių struktūros nukrypimų skaičių, išskiriami laipsniai:
- GX – negalima įvertinti audinių diskriminacijos lygio;
- G1 – labai diferencijuotas navikas (žemo laipsnio), ty naviko ląstelės ir naviko audinio struktūra yra artima normaliai;
- G2 – vidutiniškai diferencijuota (vidutinė klasė);
- G3 – mažai diferencijuota (aukšta klasė);
- G4 – nediferencijuotas (aukštas įvertinimas).
G3 ir G4 laipsniai rodo didelį netipinių ląstelių vyravimą; tokie augliai sparčiai auga, o jų plitimo greitis yra didesnis nei navikų, kurių diferenciacija G1 ir G2 lygiuose.

Ekspertai įžvelgia pagrindinius šios klasifikacijos trūkumus ribotoje galimybėje tiksliau atspindėti krūties vėžio nevienalytiškumą, nes į vieną grupę buvo įtraukti visiškai skirtingo biologinio ir klinikinio profilio navikai. Dėl to histologinė krūties vėžio klasifikacija turi minimalią prognostinę reikšmę.
Imunohistocheminė krūties vėžio klasifikacija
Naudojant naujus molekulinius naviko žymenis – naviko ląstelių estrogeno (ER) ir progesterono (PgR) receptorių ekspresiją ir HER2 (epiderminio augimo faktoriaus EGFR transmembraninio baltymo receptoriaus, kuris stimuliuoja ląstelių augimą) statusą, atsirado nauja atsirado tarptautinė krūties vėžio klasifikacija, kuri turi įrodytą prognostinę vertę ir leidžia tiksliau nustatyti gydymo metodus.
Remiantis estrogenų ir progesterono receptorių, kurių aktyvacija lemia ląstelių pokyčius ir naviko augimą, būklę, imunohistocheminė krūties vėžio klasifikacija išskiria hormonams teigiamus navikus (ER+, PgR+) ir hormonų neigiamus (ER-, PgR-). ). Taip pat EGFR receptorių būklė gali būti teigiama (HER2+) arba neigiama (HER2-), o tai iš esmės turi įtakos gydymo taktikai.
Hormonų turintis krūties vėžys gali būti gydomas hormonų terapija, naudojant vaistus, kurie mažina estrogenų kiekį arba blokuoja estrogenų receptorius. Paprastai tokie navikai auga lėčiau nei hormonų neigiami.
Mamologai pastebi, kad pacientams, sergantiems tokio tipo navikais (kuris dažnai atsiranda po menopauzės ir pažeidžia kanalus išklojančius audinius), trumpalaikė prognozė yra geresnė, tačiau vėžys su ER+ ir PgR+ kartais gali atsinaujinti po daugelio metų.
Hormonų neigiami navikai daug dažniau diagnozuojami moterims, kurios dar nebuvo išgyvenusios menopauzės; Šios neoplazijos nėra gydomos hormoniniais vaistais ir auga greičiau nei hormonų teigiami vėžiai.
Be to, imunohistocheminė krūties vėžio klasifikacija nustato trigubai teigiamą vėžį (ER+, PgR+ ir HER2+), kurį galima gydyti hormoniniais preparatais ir vaistais su monokloniniais antikūnais, skirtais HER2 receptorių ekspresijai slopinti (Herceptin arba Trastuzumab).
O trigubas neigiamas vėžys (ER-, PgR-, HER2-), kuris priskiriamas molekuliniam baziniam potipiui, būdingas jaunoms moterims, turinčioms mutantinį BRCA1 geną; Pagrindinis gydymas vaistais yra citostatikai (chemoterapija).
Onkologijoje įprasta sprendimus dėl gydymo priimti pagal visas galimas ligos ypatybes, kurias gydytojui suteikia kiekviena krūties vėžio klasifikacija.
ilive.com.ua
Krūties vėžys: priežastys, gydymas ir prognozė
Piktybiniai navikai pieno liaukose yra viena rimčiausių medicininių ir socialinių problemų. Remiantis statistika, sergamumas krūties vėžiu yra labai didelis – iš viso pasaulyje yra apie 1,5 mln. moterų, turinčių šią diagnozę. Maždaug 400 tūkstančių iš jų liga yra mirtina, todėl labai svarbu laiku diagnozuoti ir gydyti krūties vėžį.
Krūties vėžys – kas tai?
Krūties vėžys yra dažnas vėžys, kuris išsivysto krūties liaukiniuose audiniuose. Šia liga serga ir moterys, ir vyrai, vyresni nei 13 metų. Patologinis procesas gali išsivystyti vienoje skiltyje arba keliose iš karto, dešinėje, kairėje arba abiejose krūtyse.Krūties vėžio statistika
Kasmet pasaulyje diagnozuojama daugiau nei 1 milijonas 250 tūkstančių naujų piktybinės krūties patologijos atvejų. Vien Rusijoje tokių atvejų kasmet fiksuojama 54 tūkst.. Be to, daugelyje šalių pastebima sergamumo didėjimo tendencija. Taip yra dėl kelių priežasčių. Pirmiausia dėl to, kad pagerėjo diagnostika ir pradėtas mamografinis patikrinimas. Tai leidžia aptikti naviką pradiniame etape, kai jis dar nepasireiškia jokiais simptomais. Gydytojai pataria lankytis pas mamologą ir reguliariai tikrintis. Taip pat būtina reguliariai atlikti pieno liaukų savityrą. Statistika nuvilia – kas aštunta moteris anksčiau ar vėliau susiduria su šia sunkia liga. Liga gali pasireikšti ir vyrams, tačiau tai yra nedažnas atvejis. Mokslininkų teigimu, sergančių vyrų ir moterų santykis yra maždaug 1:100. Rizika susirgti krūties vėžiu laikui bėgant didėja. Dauguma moterų, turinčių šią diagnozę (77 proc.), priklauso vyresnių nei 50 metų amžiaus grupei. Tarp sergančiųjų krūties vėžiu jaunų merginų yra nedaug – apie 0,3 proc.
Krūties vėžio kodas pagal TLK-10
C50 Piktybinė krūties liga. C50.0 Spenelis ir areola. C50.1 Centrinė pieno liaukos dalis. C50.2 Viršutinis vidinis kvadrantas. C50.3 Apatinis vidinis kvadrantas. C50.4 Viršutinis išorinis kvadrantas. C50.5 Apatinis išorinis kvadrantas. C50.6 Pažasties sritis. C50.8 Paplitęs daugiau nei vienoje iš pirmiau minėtų zonų. C50.9 Lokalizacija nenurodyta. D05.0 Lobulinė karcinoma in situ. D05.1 Intraduktalinė karcinoma in situ.Išsami krūties vėžio klasifikacija pagal stadiją (TNM) ir kitos klasifikacijos pateikiamos mūsų svetainėje.

Krūties vėžio priežastys
Ligos etiologija nėra iki galo išaiškinta. Konkretus etiologinis veiksnys dar nebuvo atrastas. Tam tikrą vaidmenį piktybinio proceso pradžioje turi nepalanki aplinkos įtaka ir net moters gyvenimo būdas. Tačiau tuo pačiu metu ne daugiau kaip 50% ligos atvejų gali būti susiję su žinomais veiksniais.Rizikos grupės
Šiuolaikinė medicina nustatė šias krūties vėžio rizikos grupes:
Mažos rizikos grupė (1-2 kartus didesnė). Tai apima moteris, kurios ankstyvame amžiuje vartojo SGK, ypač prieš pirmąjį nėštumą. PHT padidėja maždaug 35%. Šiai grupei taip pat priklauso moterys, kurioms buvo nutrauktas pirmasis nėštumas, ir moterys, kurių dietoje yra daug riebalų (sočiųjų), todėl padidėja estrodiolio koncentracija plazmoje.
Vidutinės rizikos grupė (padidėja 2-3 kartus). Pagrindiniai veiksniai čia yra: vėlyvas pirmasis gimdymas, ankstyvos mėnesinės, vėlyva menopauzė, kitos vėžio rūšys praeityje, piktnaudžiavimas alkoholiu, nevaisingumas, padidėjęs kūno svoris, proliferaciniai reiškiniai krūtyse, nutukimas po menopauzės.
Didelės rizikos grupė (padidėjusi 4 ir daugiau kartų). Šiai kategorijai priskiriamos moterys, vyresnės nei 50 metų, ir moterys, kurių 1-ojo laipsnio giminaičiams buvo nustatyta ši diagnozė. Rizika taip pat padidėja moterims, kurios praeityje sirgo krūties vėžiu, po spinduliuotės poveikio arba serga proliferacinėmis krūties ligomis su atipija. Rimtas veiksnys yra BRCA1, BRCA2 genų mutacija.
Paveldimas krūties vėžys
Kai kuriais atvejais nustatoma „paveldimo vėžio“ diagnozė. Jo nustatymo kriterijai yra šie:
Liga prasideda jauname amžiuje. Naviko vystymasis dviejose krūtyse. Pacientė turi 1 ir 2 laipsnio giminaičius, išgyvenusius krūties vėžį. Įvairios paciento ir (arba) giminaičių neoplazmos. Specifinių navikų asociacijų buvimas.

Iki šiol mokslininkams pavyko nustatyti keletą genų, atsakingų už polinkį į piktybinius procesus. Tai genai BRCA1, BRCA2, p53, PTEN. Paskutiniai du yra atsakingi už šeimos ir individualų polinkį į Cowden ir Lee-Fraumen sindromus. Tyrimų duomenimis, iki 40-70% paveldimo krūties vėžio atvejų yra susiję su BRCA1, BRCA2 genų mutacijomis. Paaiškėjo, kad šių mutacijų nešiotojai turi itin didelę piktybinio proceso vienoje liaukoje riziką – iki 80 proc. O auglio atsiradimo antroje krūtyje rizika yra 50-60 proc. (Visoje populiacijoje šie skaičiai yra 2 ir 4,8%). BRCA1 mutacijos nešiotojams didžiausias dažnis būna 35–39 metais, o BRCA2 geno mutacija – 43–54 metais. Verta paminėti, kad pacientams, turintiems BRCA2 mutaciją, prognozė yra geresnė nei tiems, kurie serga sporadiniu vėžiu arba BRCA1 mutacija. Nėštumas ir gimdymas su mutacijomis, kaip paaiškėjo, nėra apsauginiai veiksniai. Taigi moterys, pagimdžiusios su mutacijomis, vėžiu suserga iki 40 metų net dažniau nei negimdžiusios (apie 1,7 karto). Be to, su kiekvienu paskesniu nėštumu rizika didėja. Jei nustatoma genų mutacija, gydymas turi būti persvarstytas.
Tokių moterų gydymas turi savo ypatybes:
Organų išsaugojimo operacijos neatliekamos. Profilaktiniais tikslais rekomenduojama atlikti mastektomiją. Plečiasi chemoterapinio gydymo indikacijos. Esant BRCA1 mutacijai profilaktikai rekomenduojama atlikti ooforektomiją.
Krūties vėžio vystymosi mechanizmas
Iki šiol krūties vėžio patogenezė nėra iki galo ištirta ir nėra tiksliai apibrėžti visi naviko proceso vystymosi etapai. Šiuolaikinėje medicinos moksle įprasta išskirti tris pagrindinius ligos vystymosi etapus: pradžią, paaukštinimą, progresavimą. Kancerogenezė (piktybinis navikas) prasideda dėl proto-onkogenų mutacijos. Jie virsta onkogenais ir skatina ląstelių augimą. (Sustiprėja mutageninių augimo faktorių susidarymas arba pažeidžiami paviršiaus ląstelių receptoriai). Kai ląstelė yra pažeista, estrogenai skatina tos ląstelės replikaciją, kol pažeidimas bus ištaisytas. Estrogenai yra privalomas naviko proceso veiksnys, jį palaikantis skatinimo laikotarpiu. Kai prasideda angiogenezė, atsiranda tolimos metastazės. Tai įvyksta dar prieš klinikinius ligos pasireiškimus, per pirmuosius 20 padvigubėjimų. Piktybinis krūties auglys gali susidaryti bet kurioje pieno liaukos dalyje alveolėse iš išskiriančių ląstelių (laktocitų); stulpinio epitelio arba nekeratinizuojančio sluoksniuotojo plokščiojo epitelio šalinimo latakėliuose prie spenelio.Apskritai informaciją apie krūties vėžį šiuo metu pateikia B. Fisher postulatai:
Sklaida yra chaotiška, t.y. nėra griežtos piktybinių ląstelių sklaidos tvarkos. – Embolizuojant piktybines ląsteles prasiskverbia į regioninius limfmazgius, o šis barjeras nėra efektyvus. – Didelę reikšmę naviko plitimui turi piktybinių ląstelių plitimas po visą organizmą per kraują. – Operuojamas krūties vėžys yra sisteminė liga. – Mažai tikėtina, kad chirurginės galimybės turės įtakos paciento išgyvenamumui. – Iki 25 % ligonių, kurių limfmazgiai nepažeisti, ir apie 75 % moterų su pažeistais regioniniais limfmazgiais miršta per 10 metų dėl tolimų metastazių. – Sergant krūties vėžiu, reikalingi papildomi metodai, užtikrinantys sisteminį gydomąjį poveikį.
Krūties vėžio simptomai
Sergant šia liga, klinikinis vaizdas gali būti kitoks, taip yra dėl naviko proceso stadijos. Taigi, esant neapčiuopiamiems neoplazmams, klinikinių požymių nepastebima. Augliui toliau augant, stebimas klasikinis krūties vėžio vaizdas, kuris bus aprašytas, kai kalbėsime apie fizinį patikrinimą.
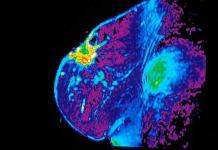
Krūties vėžys: nuotrauka




Krūties vėžio diagnozė
Istorijos ėmimas
Krūties vėžio diagnozė pradedama tiriant pacientės ligos istoriją. Tokiu atveju būtina išsiaiškinti, kada atsirado pirmieji ligos simptomai ir kokia seka įvyko pokyčiai. Tai yra, jie analizuoja naviko augimo dinamiką, patologinius spenelio, areolės, krūties odos pokyčius, regioninių limfmazgių padidėjimą. Gydytojas taip pat turėtų žinoti, ar pacientas praeityje buvo patyręs krūties traumų ar chirurginių intervencijų. Be to, turite pasiteirauti, ar per pastaruosius 8 mėnesius buvo gydomos kepenų, kaulų ir plaučių ligos (sritys, kuriose dažniausiai atsiranda tolimųjų metastazių).Pieno liaukų apžiūra ir palpacija
Fizinis patikrinimas atlieka svarbų vaidmenį diagnozuojant. Apžiūros metu atkreipkite dėmesį į pieno liaukų formą, įvertinkite sulčių, aureolių būklę (įtarimą sukelia atsitraukimas, išopėjimas). Taip pat būtina įvertinti odos būklę. Galimo vėžio požymiai yra paraudimas, patinimas ir metastazių buvimas odoje. Klasikinis požymis yra vadinamoji „apelsino žievelė“, kurią sukelia limfedema dermoje. Svarbus diagnostikos požymis yra "platformos" simptomas, kai oda virš naviko tampa standi. „Umbilizacija“ gali atsirasti, kai oda atsitraukia dėl Kuperio raiščių infiltracijos.
Palpacija yra informatyviausia pirmoje ciklo fazėje. Šis metodas leidžia ne tik nustatyti naviko buvimą, bet ir įvertinti jo dydį. Taip pat palpacijos pagalba galite ištirti limfmazgių būklę ir pasiūlyti ligos stadiją. Vėlesnėse vėžio vystymosi stadijose tyrimas laikomas bene informatyviausiu diagnostikos metodu. Šiame etape galite stebėti odos patinimą, audinių infiltraciją ir naviko augimą į krūties odą. Jei vėžinis navikas yra pereinamosios raukšlės srityje, rentgeno tyrimas gali jo neatskleisti. Štai kodėl apžiūra ir palpacija yra tokie svarbūs diagnozuojant. Palpacija ir apžiūra tiksliausius rezultatus duoda pirmoje ciklo fazėje (5-10 dienomis). Tačiau būna atvejų, kai jie neduoda rezultatų. Kalbame apie neapčiuopiamus navikus, kurių skersmuo nesiekia 1 cm. Taip pat reikia atsižvelgti į tai, kad šiais metodais taip pat neįmanoma tiksliai įvertinti regioninių limfmazgių būklės.
Laboratoriniai tyrimai
Kalbant apie dinaminį paciento būklės stebėjimą, didelę reikšmę turi naviko žymenų (CA 153, karcinoembriono Ag, audinių polipeptido Ag) tyrimas.Instrumentiniai metodai
Mamografija
Pagrindinis diagnostikos metodas, ypač tiriant vyresnio amžiaus pacientus, yra mamografija. Tokios diagnostikos jautrumas yra labai didelis, jis siekia 95%. Su jo pagalba galite tiksliai nustatyti naviko skersmenį, kai kuriais atvejais ištirti regioninių limfmazgių būklę ir aptikti naviko mazgus, kurių negalima nustatyti palpuojant.
Duktografija
Pacientams, kuriems įtariamas intraduktalinis navikas, nurodoma duktografija. Tai padeda ne tik tiksliai įvertinti naviko skersmenį, bet ir parodo jo atstumą nuo spenelio.Pneumocistografija
Kitas informatyvus metodas yra pneumocistografija. Su jo pagalba vizualizuojama vidinė ertmių darinių struktūra.Pieno liaukų ultragarsas
Ultragarsas yra dažnas diagnostikos metodas, nekonkuruojantis su mamografija. Tai leidžia tiksliau įvertinti pirminio naviko dydį, ištirti jo struktūrą ir kontūrus bei nustatyti jo aprūpinimo krauju pobūdį. Viena iš svarbiausių ultragarsinio metodo ypatybių – galimybė ištirti regioninius limfmazgius, leidžiančius patikslinti diagnozę.MRT ir rentgeno CT
KT ir MRT retai naudojami piktybiniams krūties navikams diagnozuoti. Šie metodai yra brangesni ir neturi tokio didelio specifiškumo bei tikslumo.Biopsija
Morfologinis tyrimas užbaigia krūties vėžio diagnozę. Jo rezultatai turi būti gauti prieš pradedant gydymo kursą. Medžiaga tyrimams paimama punkcijos aspiracinės biopsijos metodu. Tada tiriami biologiniai ir morfologiniai ląstelių parametrai. Šios diagnozės jautrumas yra 98%. Atsižvelgiant į tai, kad naviko procesas visada yra sisteminio pobūdžio, gydytojai pacientams skiria išsamią diagnostiką, tirdami kepenų, kaulų, plaučių ir kt.
Diferencinė krūties vėžio diagnostika
Mazginis krūties vėžys turi būti atskirtas nuo mazginės mastopatijos, krūtų cistų, Pedžeto vėžys turi būti atskirtas nuo spenelių adenomos. Diferencinė edeminio-infiltracinio vėžio diagnostika taip pat yra labai svarbi. Jis turi būti atskirtas nuo erysipelos ir mastito.
Formuluodami tikslią diagnozę, turite atsižvelgti į naviko vystymosi kryptį ir liaukos kvadrantą. Taip pat atsižvelgiama į augimo formą (difuzinį ar mazginį vėžį), naviko skersmenį, gretimų audinių būklę, paveiktų limfmazgių buvimą ir aptinkamas tolimas metastazes. Pateiksime diagnozės T2N1M0 (II B laipsnio) formulavimo pavyzdį. Tai reiškia, kad naviko skersmuo yra iki 5 cm, o pažasties limfmazgiuose yra pavienių metastazių (iki 3). Tolimų metastazių neaptikta.
Krūties vėžio gydymas
Krūties vėžio ar kitų piktybinių navikų negalima gydyti liaudiškomis priemonėmis! Nėra nė vieno patikimo išgijimo be medicininio gydymo atvejo. Kasdienis delsimas suteikti medicininę pagalbą gali sukelti patologinio proceso išplitimą ir mirtį.
Krūties vėžio gydymo taktika
Priimant sprendimą dėl paciento gydymo taktikos, atsižvelgiama į šiuos prognozės veiksnius:
Pirminio naviko dydis. - Piktybinių ląstelių buvimas regioniniuose limfmazgiuose. - Piktybiškumo laipsnis pagal histologiją. - Receptoriaus būsena. ER ir (arba) PR aptikimas naviko ląstelėse rodo, kad navikas yra labai diferencijuotas. Auglio ląstelių jautrumas hormoniniam gydymui daugiausia susijęs su ER ir PR ekspresija ląstelės membranoje. Skirtingų amžiaus kategorijų moterims ER ir PR turinys skiriasi. Taigi ER ir PR randami 45% pacientų prieš menopauzę ir 63% pacientų po menopauzės. Hormonų terapijos tikslas – sumažinti estrogenų poveikį naviko ląstelėms. Jei navikas priklauso nuo hormonų, jo augimas sulėtėja. - DNR sintezės veikla. Apie tai galima spręsti pagal šiuos rodiklius: aneuploidinių navikų DNR skaičių; ląstelių dalis ląstelių ciklo S fazėje; Ki67 per didelė ekspresija, ploidiškumas, timidinkinazės aktyvumas. Ki67 yra specialaus žymeklio, apibūdinančio neoplazmos gebėjimą daugintis, žymėjimas. Šis branduolinis Ag išreiškiamas bet kurioje ląstelės ciklo fazėje, išskyrus G0. Todėl tai yra ląstelių populiacijos augimo žymuo. Augimo faktoriaus receptoriai arba augimo reguliatoriai – EGFR; HER2/neu. Transmembraninis glikoproteinas HER2/neu yra tirozino kinazės receptorius. Kai jis stimuliuojamas, suveikia transkripcijos mechanizmai, kurie pagreitina ląstelių augimą ir dauginimąsi. Tyrimai su eksperimentiniais modeliais patvirtino, kad Her2/neu gali būti naviko atsparumo endokrininei ir chemoterapijai priežastis. Kraujagyslių endotelio augimo faktas VEGF skatina endotelio ląstelių proliferaciją ir migraciją. Bet tuo pačiu jis slopina šių ląstelių apoptozę (sunaikinimą) (naviko progresavimas ir metastazavusių židinių atsiradimas yra susijęs su angiogeneze). Endotelio augimo faktorius, kurį išskiria trombocitai, savo funkcija ir struktūra yra panašus į timidino fosforilazę. Tai fermentas, katalizuojantis atvirkštinį timidino defosforilinimą į timiną ir 2deoksiribozės 1 fosfatą. Jo pernelyg didelė ekspresija skatina greitą naviko augimą ir daro ląsteles atsparias apoptozei, kurią sukelia hipopsija. Onkogenai BRCA1, BRCA2. Šiuo metu aktyviai tiriami ir kiti biologiniai veiksniai. Visų pirma, tai susiję su Bcl2, p53, PTEN, CDh2, MS h3, ML h2, ALCAM/CD166. Bcl2 yra gana įvairi baltymų šeima. Kai kurie iš jų, pavyzdžiui, Bcl2 ir BclXI, sulėtina apoptozę, nes slopina apoptozę sukeliančio faktoriaus ir citochromo C išsiskyrimą. Tuo pat metu kiti baltymai (Bad ir Bax) turi priešingą poveikį, t.y. sukelti apoptozės pagreitį. Jei DNR struktūra pažeidžiama, p53 baltymas aktyvuoja apoptozės mechanizmą. Tai neleidžia daugintis ląstelėms, kurių genetinis aparatas yra pažeistas. Yra žinoma, kad normalus p53 yra linkęs greitai irti, todėl labai sunku nustatyti jo buvimą branduolyje. Mutantas p53 apsaugo nuo apoptozės, todėl ląstelės tampa atsparios chemoterapijai ir spinduliniam gydymui.
Krūties vėžio gydymo metodai
Gydymo planavimo etape patartina turėti šių specialybių gydytojų konsultaciją: chirurgą, spindulinį terapeutą ir chemoterapiją. Visoms pacientėms privaloma apžiūrėti ginekologą, kad būtų išvengta metastazavusių kiaušidžių pažeidimų, ir prieš atliekant ooforektomiją kaip kompleksinės terapijos dalį. Kompleksinis krūties vėžio gydymas apima kelių metodų kombinuotą naudojimą. Būtinas vietinio (chirurgija, spindulinis) ir sisteminio gydymo (hormonų ir chemoterapijos) derinys. Tai leidžia išgydyti pacientą arba bent jau stabilią remisiją. Jei moteriai aptinkami požymiai, kurie neatmeta piktybinio proceso, hospitalizacija yra privaloma.Gydymas nemedikamentiniais metodais
Pagrindinis nemedikamentinis metodas yra spindulinė terapija. Radiacinė apšvita paprastai nenaudojama kaip savarankiškas gydymas. Tai yra kompleksinės pacientų, sergančių piktybiniais pieno liaukų navikais, terapijos dalis. Radiacija naudojama pagalbiniam gydymui po konservatyvių chirurginių procedūrų, su medicinine terapija arba be jos. Jis taip pat naudojamas po radikalių operacijų, jei yra nepalankių veiksnių, turinčių įtakos prognozei. Pacientams, kuriems yra vidinė naviko lokalizacija, nurodomas spinduliuotės poveikis parasterninei sričiai. Jei pažeidžiami daugiau nei trys limfmazgiai, t.y. yra ryškių metastazių per limfinę sistemą, apšvitinamos regioninės limfodrenažo zonos. Spindulinis gydymas prasideda skirtingu laiku. Kai kuriais atvejais tai atliekama iškart po operacijos, po kurios skiriamas vaistų kursas. Kitais atvejais švitinimas atliekamas kartu su gydymu vaistais arba po jo, bet ne ilgiau kaip šešis mėnesius po operacijos. Konservatyviai gydant vėžį, spinduliniai metodai dažnai derinami su chemoterapija ar hormoniniais vaistais. Šis gydymas nėra alternatyva kompleksinei terapijai naudojant chirurginius metodus. Pacientai, kuriems buvo atliktas kompleksinis gydymas, turi didesnį 5 ir 10 metų išgyvenamumą. Tačiau kai kuriais atvejais reikia pasirinkti konservatyvų požiūrį, nes kai kurioms pacientų kategorijoms (pagyvenusiems žmonėms, sergantiems kitomis ligomis) operacija gali būti nepagrįstai rizikinga. Taigi šiuolaikinė vėžiu sergančių pacientų terapija turėtų būti visapusiška. Gydymas skiriamas atsižvelgiant į piktybinio proceso stadiją ir jo pobūdį. Taip pat itin svarbus individualus požiūris į kiekvieną pacientą, atsižvelgiant į gretutines patologijas ir amžių.Vaistai krūties vėžiui gydyti
Chemoterapija yra svarbi daugelio vėžio gydymo programų dalis. Jo įgyvendinimo indikacija yra ne tik tam tikra ligos stadija, bet ir nepalankūs prognostiniai veiksniai. Šie veiksniai yra šie: - naviko skersmuo viršija 2 cm - Amžius iki 35 metų. - II-IV piktybiškumo laipsnis. - Receptorių negatyvumas. - Metastazavęs limfmazgių pažeidimas. - Per didelė HER2/neu ekspresija. Šiandien gydytojai turi platų chemoterapinių vaistų pasirinkimą. Pacientams, kuriems yra padidėjusi naviko progresavimo rizika, skirti vaistai nuo vėžio, tokie kaip CMF (ciklofosfamidas, metotreksatas, 5fluorouracilas), AC (adriamicinas, ciklofosfamidas), FAC (5fluorouracilas, adriamicinas, ciklofosfamidas) arba antraciklinų ir taksanų (AT) derinys. Teigiamas šio metodo poveikis pacientų išgyvenimui buvo įrodytas. Operuojamų vėžio formų atveju chemoterapija prieš operaciją nepagerina išgyvenamumo, palyginti su adjuvantine chemoterapija. Tačiau tai padeda sumažinti naviko dydį, o tai leidžia atlikti organų išsaugojimo intervenciją, kai procesas yra lokaliai pažengęs. Jei chemoterapijos kursas derinamas su tokių vaistų kaip trastuzumabas ir bevacizumabas vartojimu, galima pasiekti dar didesnį terapijos efektyvumą. Hormoninis gydymas kaip nepriklausomas kursas naudojamas retai. Tačiau kai kuriais atvejais (receptorių teigiami navikai vyresnio amžiaus moterims) tai sukelia ilgalaikę remisiją. Didžiausią veiksmingumą hormonų terapija parodė kompleksiškai gydant pacientus, sergančius navikais, turinčiais steroidinių hormonų receptorių.Hormoninis vėžio gydymas turi dvi kryptis:
- Agentų, konkuruojančių su estrogenais, naudojimas kontroliuojant piktybines ląsteles. - Vaistų, mažinančių estrogenų gamybą, vartojimas. Pagal veikimo mechanizmą pirmajai grupei priklauso antiestrogeniniai vaistai. Pasirinktas vaistas adjuvantiniam gydymui yra tamoksifenas. Jis konkuruoja su estrogenu dėl receptorių ląstelėse. Be to, jis sumažina ląstelių skaičių S fazėje ir padidina jį G1 fazėje. Antroji vaistų grupė apima aromatazės inhibitorius. Šių medžiagų veikimo mechanizmas yra toks: atsiranda fermentų, atsakingų už estrogenų gamybą, slopinimas, dėl kurio sumažėja endogeninių estrogenų kiekis. Labiausiai specifiniai yra letrozolas ir anastrozolas. Šios dvi medžiagos gali slopinti androstenediono ir testosterono virsmą atitinkamai estronu ir estradioliu. Abiejų grupių vaistai yra labai veiksmingi ir plačiai naudojami kaip pirmoji krūties navikų hormoninio gydymo linija.Chirurgija kaip krūties vėžio gydymo metodas
Yra keletas krūties navikų chirurginio gydymo būdų:
Radikali mastektomija, išsauganti krūtinės raumenis. Ši procedūra yra standartinė. Po to galima atlikti pirminę mammoplastiką.

Areoles tausojanti mastektomija. Po šios intervencijos galima atlikti ir plastines operacijas.
Organus tausojanti operacija ir vėlesnis spindulinis gydymas.
Tumorektomija, kuri derinama su spinduliniu ir medikamentiniu gydymu. Šiuo metodu gydomi pacientai, sergantys intraduktaline karcinoma in situ. Tokiais atvejais turi būti ištirtas sarginis limfmazgis. Kai kuriems pacientams intraoperacinis švitinimas (20 Gy dozė).
Ilgametė medicinos praktika rodo, kad chirurginių procedūrų apimties didinimas neturi teigiamos įtakos pacientų išgyvenamumui. Radikali mastektomija atliekama, kai procesas yra lokaliai pažengęs arba kai navikas yra centre. Operacijos metu pašalinamos skaidulos (pažastinė ir tarpraumeninė, taip pat poraktinė ir poodinė). Išsaugomi krūtinės raumenys. Dėl mažo procedūros invaziškumo sumažėja komplikacijų (skausmo, neuralgijos, venų nepakankamumo, limfostazės) tikimybė. Siekiant išvengti psichinių traumų, atliekama vienos pakopos mammoplastika.

Esant 1 stadijos krūties vėžiui, taip pat 2a stadijai, galima krūtį tausojanti operacija. Kai kuriais atvejais krūtis galima išsaugoti net sergant 3 stadijos krūties vėžiu (po spindulinės ir chemoterapijos). Organus tausojančios intervencijos teigiamai veikia pacientų psichinę būklę ir gyvenimo kokybę. Senyvo amžiaus moterų naviko pašalinimas, po kurio taikoma spindulinė ir hormonų terapija, neturi didelės įtakos bendram išgyvenamumui ir be ligų. Šiuolaikinė medicina rekonstrukcines intervencijas laiko svarbiu kompleksinės terapijos etapu. Mamoplastikos tikslas – užkirsti kelią moters psichoemocinės būklės pablogėjimui. Ši procedūra gali būti pirminė arba atidėta.
Krūties operacija
Norint atkurti krūties formą ir apimtį, šiandien naudojami du būdai:
Endoprotezavimas. - Rekonstrukcija naudojant autogeninį audinį. Dėl neoperuojamo lokaliai išplitusio ar metastazavusio vėžio kartais atliekama paliatyvi operacija. Jie skirti pacientams, kuriems yra naviko irimas ir kraujavimas. Tokiu atveju laikomasi šių taisyklių: - Jei pacientas neturi tolimų metastazių ir vis dar yra gydymo perspektyvų, operacija turi būti atliekama kaip radikali. „Tikėtina, kad adjuvantinė terapija padės išgydyti lokaliai išplitusį naviką turinčiam pacientui, o tolimųjų metastazių turinčio paciento gyvenimą pailgins metais. Moterims, kurioms buvo atliktas gydymas, 2 metus kas šešis mėnesius turi būti atliekama visapusiška diagnostika. Vėliau jie tikrinami kartą per metus.
Plastinė chirurgija po krūtų pašalinimo (nuotraukos prieš ir po)



Krūties vėžio išgyvenimo prognozė
Iki šiol gydytojai padarė didelę pažangą gydydami krūties vėžį. Tačiau geriausi rezultatai pasiekiami pradinėse ligos stadijose. Tai reiškia, kad ankstyvas vėžio nustatymas yra pagrindinis naudingas veiksnys.
Krūties vėžio 1 stadija: išgyvenamumo prognozė
1 stadijos krūties vėžiui būdingi maži navikai iki 2 cm, 5 metų prognozė 75-95%, 10 metų - 80%;Krūties vėžio 2 stadija: išgyvenamumo prognozė
2 stadijos krūties vėžys pasižymi naviko dydžiu iki 5 cm, gali išplisti į gretimus limfmazgius, 5 gyvenimo trukmė 50-80%, 10 metų gyvenimo trukmė 40-60%.Krūties vėžio 3 stadija: išgyvenamumo prognozė
3 stadijos krūties vėžiui būdingas didelis navikas, didesnis nei 5 cm, pažeidžiami aplinkiniai audiniai ir limfmazgiai, penkerių metų gyvenimo trukmė ne didesnė kaip 50%, dešimties metų gyvenimo trukmė iki 30%.Krūties vėžio 4 stadija: išgyvenamumo prognozė
4 stadijos krūties vėžys gali būti įvairaus dydžio ir daug metastazių, 5 metų išgyvenamumas ne didesnis kaip 10%, 10 metų išgyvenamumas iki 5%.Prevencinės priemonės
Krūties navikų profilaktikos metodai dar nėra sukurti. Yra žinoma, kad gimdymas turi apsauginį poveikį. Moteris, kuri pirmą kartą tampa mama po 30 metų, turi 2–3 kartus didesnę tikimybę susirgti krūties vėžiu nei moteriai, kuri pagimdė iki 20 metų; tai netaikoma mutavusių genų buvimui. Jei moters genai mutavo, ji gali susirgti bet kuriame amžiuje, nepriklausomai nuo nėštumo ir gimdymo.Dėl BRCA I ir II genų mutacijų prevencijos tikslais atliekama dvišalė mastektomija ir ooforektomija. Taigi, rizika susirgti piktybiniu procesu gali sumažėti daugiau nei 90 proc.
Mamografija: kas tai yra, kaip tai daroma, rezultatų interpretacija
Krūtų mamografija įtraukta į prevencinių priemonių ankstyvai krūties vėžio diagnostikai standartus, sulaukusi 40 metų kiekviena moteris privalo atlikti
Pieno liaukų ultragarsas detaliai: normalu, kaip tai vyksta, rezultatų aiškinimas
Pieno liaukų ultragarsas yra geras būdas diagnozuoti pokyčius. Be to, ultragarsinis tyrimas yra visiškai neskausmingas ir nekenkia organizmui. Bet koks pasiruošimas
Išsiskyrimas iš spenelių išsamiai
Pastebėjusios išskyras iš spenelių, dauguma moterų pradeda panikuoti, įtardamos, kad serga rimta liga. Tiesą sakant, daugeliu atvejų šis reiškinys nėra simptomas.
Krūties mastopatija: kas tai yra, gydymo režimai ir vaistai
Krūtų mastopatija yra dažna moterų, kurių hormonų lygis sutrikęs, liga, kuriai būdingas krūtų skausmas menstruacinio ciklo viduryje.
Išsamus pieno liaukų difuzinės fibroadenomatozės gydymas 
Hormoniniai vaistai krūtų padidėjimui moterims
2018 m. dienoraštis apie moterų sveikatą.
Mastopatijos kodas (ICD 10 N60) yra rimta patologija, kuriai reikalingas kvalifikuotas gydymas.
Pieno liaukos fibrocistinė mastopatija (TLK 10 kodas N60.1) ir panašios ligos buvo užkoduotos Tarptautinės ligų sisteminės dešimtosios redakcijos. Šią klasifikaciją naudoja viso pasaulio specialistai. Jos dėka palaikoma vieninga oficiali statistika, į kurią įtraukiami ir mirtimi pasibaigę atvejai.
- Priežastys
- Simptomai
Priežastys
Ši liga yra gerybinės kilmės. Pagrindinė jo priežastis yra ta, kad moters organizmas per daug gamina estrogeną (vyrišką hormoną), o progesterono (moteriško hormono) – trūkumą. Dėl to stebimas jungiamojo audinio tipo formavimasis, pieno latakų ir alveolių epitelio padidėjimas. Visa tai vyksta lokaliai arba difuziškai. Be to, gali padidėti prolaktino, hormono, atsakingo už pieno gamybą, kiekis.

Jei moteris vaiko nesilaukia, iš spenelių atsiranda ir balkšvų išskyrų.
Bet kokie pieno liaukos veiklos sutrikimai gali išprovokuoti tokios pavojingos ligos kaip vėžys vystymąsi.
Dažniausios mastopatijos (ICD 10 N60) priežastys:
- uždegiminiai krūties procesai;
- paveldimas polinkis;
- individualus nėštumo nutraukimas;
- nenoras žindyti kūdikį, jei yra pieno;
- psichologinės problemos (stresas, pervargimas, depresija, nervinis išsekimas);
- kepenų ar inkstų nepakankamumas;

- ginekologinės ligos;
- vėlyvoji menopauzė;
- ankstyva seksualinė patirtis;
- skydliaukės ligos;
- antsvoris, hiperlipidemija;
- diabetas;
- vėlyvas nėštumas.
Tai nedidelis sąrašas veiksnių, turinčių įtakos tokios ligos kaip cistinė mastopatija atsiradimui. Daugiau informacijos gali suteikti tik šią problemą sprendžiantis medicinos specialistas.
Simptomai
10-osios klasifikacijos fibrocistinė mastopatija skirstoma į du potipius. Fibrocistinei mastopatijai būdingas jungiamojo audinio padidėjimas, o cistinei jos formai būdingas neoplazmų atsiradimas. Pradiniame etape jie yra labai maži ir gali būti matomi tik naudojant specializuotą įrangą.

Laikui bėgant cistos išauga tokios didelės, kad net deformuoja paciento krūtis. Jei liga yra mazginio tipo, tada stebimas limfmazgių padidėjimas.
Mastopatijos simptomai (ICD 10 kodas N60):
- palpacijos metu jaučiami suspaudimai;
- Iš spenelių atsiranda specifinės žalsvos išskyros;
- yra skausmingų pojūčių pieno liaukoje;
- gali padidėti krūtys;
- Antroje mėnesinių ciklo pusėje pieno liaukos sustorėja. Taip yra dėl veninio kraujo stagnacijos.
Tik palyginęs visus rezultatus, įvertinęs bendrą būklę, kokioje stadijoje yra cistinė mastopatija ar jos fibrocistinis tipas, specialistas paskiria reikiamą gydymą.
Terapinės ir prevencinės priemonės
Nors FCM yra gerybinis, vėžys gana dažnai vystosi jo fone. Savalaikis kontaktas su specialistu leidžia diagnozuoti fibrocistinę krūties ligą pradinėse stadijose ir padaryti gydymą kuo veiksmingesnį.
Tokiu atveju gydytojas paskiria visapusišką gydymą, apimantį hormonų, homeopatinių medžiagų, vitaminų ir mineralų vartojimą, taip pat liaudies gynimo priemones. Būtina atsisakyti žalingų įpročių ir normalizuoti miego įpročius. Šis požiūris leidžia žmogaus organizmui pačiam aktyviai kovoti su patologijomis.
Ypatingas dėmesys skiriamas tinkamai ir subalansuotai moterų mitybai. Optimaliai praturtintas maistas teigiamai veikia hormonų lygį, padeda jį stabilizuoti ir normalizuoti visų žmogaus organizmo sistemų ir organų veiklą. Antioksidantų buvimas susidoroja su cistų pavertimu piktybiniais tipais.

Cistinė mastopatija gali būti išgydyta, jei nustatoma ir neutralizuojama hormonų pusiausvyros sutrikimo priežastis. Pirmiau minėti metodai yra veiksmingi, jei laikotės visų gydytojų nurodymų ir griežtai jų laikotės. Sunkesniais atvejais gali būti skiriamos ir chirurginės procedūros, jei švelnesni metodai neduoda norimo rezultato.
Jei kyla susirūpinimas dėl fibrocistinės mastopatijos, moteris turi nedelsdama kreiptis į šiuos gydytojus: onkologą, mamologą, ginekologą. Būtina sistemingai lankytis pas ginekologą, ypač po trisdešimties metų visoms dailiosios lyties atstovėms.
Norėdami apsisaugoti nuo fibrocistinės mastopatijos, turite laikytis šių prevencinių priemonių:
- atkreipkite dėmesį į sveiką „mitybą“ (išmeskite visus kenksmingus maisto produktus, alkoholinius gėrimus, valgykite daugiau grūdų, vaisių ir daržovių);
- nedėvėkite sintetinių, kompresinių apatinių. Jūsų drabužių spinta turėtų turėti liemenėlių, pagamintų iš natūralių audinių;
- stabilizuoti savo svorį;
- laikytis psichologinės sveikatos: mažiausiai blogų emocijų ir daugiausia teigiamų.
gormonys.ru
Fibrocistinės mastopatijos klasifikavimo ir gydymo metodai
Pagal vidaus klasifikaciją išskiriamos difuzinės ir mazginės fibrocistinės mastopatijos formos.
Abiejų tipų ligos turi panašius simptomus, tačiau sergant mazginėmis ligomis, be skausmo krūties audinyje, palpuojant aptinkami tankūs įvairaus dydžio judrūs mazgeliai.
Tarptautinėje ligų klasifikacijoje, X revizijoje, fibrocistinė mastopatija laikoma gerybine pieno liaukų displazija (N 60).

- Gydytoja papasakojo, kaip greitai ir efektyviai pastoti! Pažiūrėkite, kol jis nebus ištrintas...
2 Atsiradimo priežastys
Veiksniai, skatinantys fibrocistinės mastopatijos susidarymą:
- vėlyvas gimdymas (po 30 m.) arba jo nebuvimas;
- daugiau nei 3 dirbtiniai abortai;
- trumpas laktacijos laikotarpis;
- reguliaraus seksualinio gyvenimo trūkumas;
- santykinis arba absoliutus hiperestrogenizmas (padidėjęs estrogenų kiekis).

3 Diagnostika ir gydymas
Pajutus krūtinės skausmą, reikia kreiptis į gydytoją (mamologą, onkologą) ir išsitirti. Rusijoje fibrocistinę mastopatiją gydo onkologai, o ne ginekologai, nepaisant to, kad tai gerybinė patologija. Būtinų tyrimų sąrašas:
- krūties apžiūra ir palpacija;
- ultragarsinis krūties tyrimas;
- mamografija;
- punkcijos biopsija.

Norint vizualizuoti pieno liaukos pokyčius, atliekamas ultragarsinis tyrimas (iki 40 metų) arba mamografija (po 40 metų, o prireikus ir anksčiau). Nustačius mazginius darinius, rekomenduojama juos pradurti kontroliuojant ultragarsu, tiriant gautą medžiagą. Tai būtina siekiant pašalinti piktybinį naviko pobūdį.
Ligos gydymas priklauso nuo formos. Esant mazginei mastopatijai, atliekama chirurginė intervencija, siekiant pašalinti darinius. Dėl difuzinės formos nurodomas konservatyvus gydymas. Terapijos pagrindas yra hormoninių vaistų vartojimas. Populiariausi šiuo metu yra išoriniam naudojimui skirti produktai natūralaus progesterono pagrindu (Progestogel, Crinon).
klimakspms.ru
Krūties vėžys: TLK-10 kodas, ligos stadijos ir gydymo metodai
Kviečiame apsilankyti mūsų svetainėje visus skaitytojus, besidominčius krūties vėžio (BC) tema. Šiandien tai yra viena iš labiausiai ištirtų ir tyrinėtų onkologijos rūšių. Mūsų straipsnis skirtas šiai rimtai temai.
Pažiūrėsime, kas tai per liga, kaip ją užkoduoja tarptautinis klasifikatorius ir kaip vystosi patologinis procesas.
Vėžio samprata
Krūties vėžio atveju TLK-10 kodas yra C50. Šiai grupei priklauso navikas, besivystantis SAH zonoje (areola + spenelis), centrinėje liaukos dalyje ir skirtinguose jos kvadrantuose. Įskaitant tai, kaip C50.8 koduoja pažeidimą, kuris viršija nurodytas ribas.
Vėžys reiškia tik piktybinį naviką, pažeidžiantį krūties liaukinį audinį. PSO duomenimis, tai yra labiausiai paplitusi „moteriško“ vėžio forma, kuria serga mergaitės nuo 13 metų ir suserga suaugusios moterys iki 90 metų imtinai.
Ligos priežastys
Iki šiol jie nežinomi. Nė vienas iš kancerogeninių veiksnių dar nebuvo įtikinamai susietas su šios ligos išsivystymu. Atsižvelgiama į veiksnius, prisidedančius prie šio tipo vėžio patologijos vystymosi:
- ankstyvos menstruacijos (iki 12 metų);
- ciklo sutrikimas;
- nėštumų nebuvimas, ypač besibaigiančių gimdymu ir žindymu;
- laktacijos sutrikimas;
- vėlyva menopauzės pradžia (po 55 metų);
- ilgalaikis hormoninių vaistų vartojimas;
- piktnaudžiavimas alkoholiu, rūkymas;
- HD ir aterosklerozė;
- endokrininės patologijos (antsvoris, diabetas);
- lytinių organų vėžio istorija;
- kraujo giminaičių krūties vėžio buvimas.
 Nustatytas ryšys tarp krūties vėžio išsivystymo ir BLV (galvijų leukemijos viruso) patekimo į žmogaus organizmą. Be to, šis veiksnys tikriausiai yra svarbesnis už visus aukščiau išvardytus tradicinius veiksnius. Nežinoma, ar virusas pats sukelia vėžį, ar provokuoja esamų vėžinių ląstelių dauginimąsi organizme.
Nustatytas ryšys tarp krūties vėžio išsivystymo ir BLV (galvijų leukemijos viruso) patekimo į žmogaus organizmą. Be to, šis veiksnys tikriausiai yra svarbesnis už visus aukščiau išvardytus tradicinius veiksnius. Nežinoma, ar virusas pats sukelia vėžį, ar provokuoja esamų vėžinių ląstelių dauginimąsi organizme.
Tačiau tapo žinoma, kad laktacijos baltymas ELE5, iš dalies atsakingas už laktaciją, vėžio vystymosi metu skatina imuninių ląstelių norą patekti į naviko augimo vietą ir naujų kraujagyslių dygimą šioje srityje. Kuris naviko nesunaikina, bet padeda jam augti.
atradimas ateityje gali paskatinti atrasti revoliucinį šios ligos gydymo būdą. Šiuo metu chirurgija laikoma pagrindiniu metodu.
TNM klasifikacija ir ligos stadijos
Navikas klasifikuojamas pagal paplitimą:
- pirminis (T);
- su regioninių limfmazgių pažeidimu (N);
- su tolimų metastazių buvimu (M).
Pirminis navikas gali būti labai mažas, be jokios invazijos į aplinkinius audinius. Tai vadinamasis vėžys in situ (vietoje), jis pažymėtas „Tis“. Šiai grupei priklauso latakų ir lobulinė karcinoma, Pageto liga.
Didesnius navikus skirstau pagal stadiją. Įprasta išskirti 4 pagrindinius ligos etapus:
- T1 - neoplazma nesiekia 2 cm, nemetastazuoja ir neauga į aplinkinius audinius.
- T2 (a) – šiai grupei priklauso navikai iki 2 cm, išaugantys į aplinkinius audinius. Arba lokalizuoti, bet didesni navikai (2-5 cm skersmens).
- T2 (b) – navikas neviršija 5 cm, bet metastazuoja į regioninius limfmazgius.
- T3 (a) – neoplazma užauga iki 5 cm ar daugiau ir gali išaugti į krūtinės raumenis. Šiai stadijai būdingos išskyros iš spenelio (rudos, kruvinos), opų atsiradimas odoje, krūties formos pokyčiai, spenelio atsitraukimas, „citrinos žievelės“ sindromas ir pažeistos vietos audinių patinimas. . Regioninių metastazių nėra.
- T3 (b) – naviko dydis išlieka toks pat, tačiau metastazės aptinkamos parasterniniuose, pažastiniuose ir subklaviniuose limfmazgiuose.
- T4 - šiai grupei priklauso bet kokio dydžio navikai, jei juos lydi augimas į aplinkinius audinius, išplitimas ant odos, formuojantis mazgeliams ir opoms. Šioje patologinio proceso stadijoje vėžys išplinta į antrąją pieno liauką, pažeidžia kitus organus, limfmazgius, o ne tik šalia esančius.
 Procesas patenka į terminalo fazę. Šiame vystymosi etape liga praktiškai nepagydoma.
Procesas patenka į terminalo fazę. Šiame vystymosi etape liga praktiškai nepagydoma.
Krūties vėžio požymiai
Deja, sergant vėžiu in situ, beveik niekada nėra jokių simptomų. Išskyrus Pageto ligą. Jos simptomai primena psoriazę ar egzemą.
Pirmieji krūties vėžio požymiai yra apčiuopiamos masės:
- kilnojamas;
- praktiškai neskausmingas;
- mažas skersmuo.
Vystantis naviko procesui, neoplazma užsifiksuoja liaukiniame audinyje, sutrinka jo mobilumas. Pieno liaukos pakinta tūris, deformuojasi, oda virš augančių audinių patinsta, parausta, pleiskanoja. Iš spenelio atsiranda išskyros, pirmiausia rausvos su raudonais dryželiais, vėliau rudos.
Panašūs simptomai (ypač ankstyvieji) gali pasireikšti sergant intraduktaline (intraduktine) papiloma. Navikas yra gerybinis, bet linkęs į piktybinius navikus. Būdingas papiliarinio susidarymo skirtumas yra naviko dydžio sumažėjimas paspaudus antspaudą ir eksudato išsiskyrimas iš spenelio.
Ligos diagnozė
Nustatant diagnozę, tyrimas prasideda palpacija ir liaukų apžiūra. Priimtini aparatinės įrangos metodai yra šie:
- įvairių tipų mamografija;
Norint patvirtinti rimtą ligą, atliekama biopsija ir citologinis audinių tyrimas. 
Gydymas
Pagrindinis gydymo metodas yra chirurgija. Taikomi organus išsaugantys metodai, mažų, ribotų, nemetastazavusių navikų dalinė rezekcija ir visiškas pažeistos liaukos pašalinimas (mastektomija). Dalinė krūties rezekcija dažniausiai papildoma radioterapija. Po pašalinimo ši liga daugeliu atvejų nepasikartoja, nebent yra metastazių.
Atsisveikiname su jumis, mieli skaitytojai, iki naujų straipsnių. Apsilankykite mūsų svetainėje, kad gautumėte naujos informacijos ir pasidalykite ja su draugais per socialinius tinklus.
krasivayagrud.ru
Krūties vėžio kodavimas pagal TLK 10
Onkologiniai procesai krūtyje moterims yra gana dažni, ypač po 40 metų arba prasidėjus menopauzei.
- Etiologiniai veiksniai
- Lokalizacijos tipas
Visame pasaulyje krūties vėžys TLK 10 žymimas kodu C50, išskyrus krūties odos vėžį, kuris priskiriamas prie onkologinių odos ligų (C43.5-C44.5).
 Tarptautinės ligų klasifikacijos 10 skaitymas yra norminis dokumentas onkologinės patologijos diagnostikoje, gydymui ir prevencijos metodams. Statistiniai duomenys leidžia analizuoti regioninį sergamumą ir analizuoti klinikinio gydymo protokolų įgyvendinimą.
Tarptautinės ligų klasifikacijos 10 skaitymas yra norminis dokumentas onkologinės patologijos diagnostikoje, gydymui ir prevencijos metodams. Statistiniai duomenys leidžia analizuoti regioninį sergamumą ir analizuoti klinikinio gydymo protokolų įgyvendinimą.
RCHR (Kazachstano Respublikos sveikatos apsaugos ministerijos respublikinis sveikatos plėtros centras)
Versija: Archyvas – Kazachstano Respublikos sveikatos apsaugos ministerijos klinikiniai protokolai – 2007 (Įsakymas Nr. 764)
Pieno liauka, nepatikslinta dalis (C50.9)
Bendra informacija
Trumpas aprašymas
Dažniausias moterų navikas, klasifikuojamas kaip klasikinis su hormonais susijęs vėžys; vystosi organe, kuris yra kūno reprodukcinės sistemos dalis. Šie navikai atsiranda iš pieno liaukos latakų arba skilčių epitelio audinio – kiaušidžių gaminamų hormonų (estrogenų ir progestinų) „taikinio“.
Kazachstano Respublikoje kasmet vidutiniškai diagnozuojama apie 3000 krūties vėžiu sergančių pacientų, iš kurių daugiau nei 1380 moterų miršta. Visų pirma, 2005 m. buvo užregistruoti 2954 krūties vėžio atvejai, kurie sudarė 19,5 (Almatoje – 32,3) 100 000 gyventojų. 1 metų mirtingumas yra 10,8%, o 5 metų išgyvenamumas - 49,3%.
Protokolo kodas: H-S-008 "Piktybiniai krūties navikai. Krūties vėžys"
Profilis: chirurginis
Etapas: ligoninė
TLK-10 kodas (-ai):C50 Piktybinis krūties navikas
klasifikacija
Histologinė krūties navikų klasifikacija
Šiuo metu įprasta naudoti Tarptautinės kovos su vėžiu sąjungos (2002 m., 6-asis leidimas) histologinę klasifikaciją.
| A | Neinvazinis vėžys (in situ): |
| Intraduktinė (intrakanalikulinė) karcinoma in situ | |
| Lobulinė (lobulinė) karcinoma in situ | |
| IN | Invazinis vėžys (infiltruojanti karcinoma): |
| Ductal | |
| Lobulinis | |
| Gleivinė (gleivinė) | |
| Smegenų (medulinis) | |
| Vamzdinis | |
| Apokrininė | |
|
Kitos formos (papilinė, suragėjusi, jaunatvinė, verpstės ląstelė, pseudosarkominė ir kt.) |
|
| SU | Specialios (anatominės ir klinikinės) formos: |
| Pageto vėžys | |
| Uždegiminis vėžys |
Dažniausiai pacientai suserga invaziniu latakų vėžiu (50-70 proc.), vėliau – skilties vėžiu (20 proc.). Latakų vėžiui būdingas dažnesnis plitimas pieno latakais, o skilties vėžiui – pirminis daugialypiškumas ir dvišališkumas.
TARPTAUTINĖ KLASIFIKACIJA TNM
Šiuo metu naudojama navikų klasifikacija pagal Tarptautinės kovos su vėžiu sąjungos (2002) TNM sistemą. Vėžio stadija nustatoma pirminės paciento apžiūros metu, o vėliau išaiškinta po operacijos (pTNM).
Klasifikacija taikoma tik karcinomoms ir taikoma tiek vyrų, tiek moterų krūtims.
Tuo atveju, kai vienoje pieno liaukoje yra pirminių daugybinių sinchroninių navikų, auglys su didžiausias
T kategorija. Sinchroniniai dvišaliai krūties navikai turėtų būti klasifikuojami atskirai, kad atvejus būtų galima atskirti pagal histologinį tipą.
T, N ir M kategorijoms įvertinti turėtų būti naudojami šie metodai:
Anatominės sritys:
1. Spenelis (C 50,0).
2. Centrinė dalis (C 50.1).
3. Viršutinis vidinis kvadrantas (C 50.2).
4. Apatinis vidinis kvadrantas (C 50.3).
5. Viršutinis išorinis kvadrantas (C 50.4).
6. Apatinis išorinis kvadrantas (C 50.5).
7. Pažastinė uodega (C 50.6).
Regioniniai limfmazgiai:
1. Pažastiniai (ipsilateraliniai), tarpkrūtinės mazgai (Rotter) ir limfmazgiai palei pažastinę veną ir jos šakas, kuriuos galima suskirstyti į šiuos lygius:
I lygis (apatinė pažasties duobės dalis): limfmazgiai, esantys šone nuo šoninės krūtinės mažojo raumens ribos;
II lygis (vidurinė pažasties duobės dalis): limfmazgiai, esantys tarp vidurinio ir šoninio krūtinės raumens bei tarpkrūtinės limfmazgių (Rotter);
III lygis (pažasties duobės viršūninė dalis): viršūniniai limfmazgiai ir mazgai, esantys medialinėje mažojo krūtinės raumens ribos, išskyrus tuos, kurie apibrėžiami kaip poraktinis.
Pastaba. Intramaminiai limfmazgiai koduojami kaip pažasties limfmazgiai.
2. Subklaviniai (ipsilateraliniai) limfmazgiai.
3. Intramamariniai (ipsilateraliniai) limfmazgiai: limfmazgiai tarpšonkaulinėse srityse išilgai krūtinkaulio krašto endotorakalinėje fascijoje.
4. Supraclavicular (ipsilateraliniai) limfmazgiai.
Metastazės į bet kuriuos kitus limfmazgius apibrėžiamos kaip tolimos metastazės (M1), įskaitant gimdos kaklelio ar priešingus intramamminius limfmazgius.
TNM simboliai reiškia: T – pirminis navikas.
| Tx | Pirminiam navikui įvertinti duomenų nepakanka. |
| T0 | Pieno liaukos auglys neaptinkamas. |
| Тis |
Preinvazinė karcinoma (karcinoma in situ) Tis (DCIS) – latakų karcinoma in situ Tis (LCIS) – lobulinė karcinoma in situ Тis (Paget) – Pageto liga (spenelis) be naviko Pastaba: Paget'o liga, kai yra navikas, klasifikuojama į pagal naviko dydį. |
| T1 | Didžiausias navikas yra ne didesnis kaip 2 cm |
| Т1 mic |
Mikroinvazija iki 0,1 cm didžiausio matmens Pastaba: mikroinvazija yra vėžio ląstelių plitimas už jos ribų bazinės membranos ribos, kurių pažeidimai mažesni nei 0,1 cm Jei yra keli mikroinvazijos židiniai, didžiausias klasifikuojamas pagalpažeidimo dydis (neįmanoma apibendrinti mikrofokusų dydžių) Prieinamumas papildomai reikėtų atkreipti dėmesį į daugybinius mikroinvazijos židinius |
| T1a | Navikas didesnis nei 0,1 cm, bet ne didesnis kaip 0,5 cm didžiausias |
| Т1b | Didesnis nei 0,5 cm, bet ne didesnis kaip 1 cm didžiausias navikas |
| T1s | Didesnis nei 1 cm, bet ne didesnis kaip 2 cm didžiausias navikas |
| T2 | Didesnis nei 2 cm, bet ne didesnis kaip 5 cm didžiausias navikas |
| T3 | Didžiausias auglys didesnis nei 5 cm |
| T4 |
Bet kokio dydžio navikas, tiesiogiai besitęsiantis prie krūtinės sienelės arba oda Pastaba: krūtinės sienelę sudaro šonkauliai, tarpšonkauliniai raumenys ir priekiniaiseratus raumuo, bet ne krūtinės raumuo |
| T4a | Paskleisti prie krūtinės sienelės |
| Т4b |
krūties odos patinimas (įskaitant „citrinos žievelę“) arba išopėjimas,arba palydovai krūties odoje |
| Т4c | 4a ir 4b kartu išvardyti ženklai |
| Т4d | Uždegiminė krūties vėžio forma |
Pastaba: Uždegiminei krūties karcinomai būdingas difuzinis rudas odos sukietėjimas su erysipeloidiniu kraštu, dažniausiai be apatinės masės. Jei odos biopsija nerodo jokio pažeidimo ir nėra lokalizuoto, aptinkamo pirminio vėžio, T kategorija yra pTx, skirta patohistologinei uždegiminės karcinomos stadijai (T4d) nustatyti.
Įdubusi oda, spenelių atitraukimas ar kiti odos pokyčiai, išskyrus tuos, kurie nustatyti T4b ir T4d, gali būti vertinami kaip T1, T2 arba T3, nedarant įtakos klasifikacijai.
N – regioniniai limfmazgiai.
| NX | Sritinių limfmazgių būklei įvertinti duomenų nepakanka |
| N0 | Nėra metastazavusių regioninių limfmazgių pažeidimų požymių |
| N1 |
Metastazės pasislinkusiuose pažasties limfmazgiuose (e) šone pralaimėjimų |
|
N2 N2a N2b |
Metastazės į fiksuotą ipsilateralinį pažasties limfmazgį arba kliniškai akivaizdžiais ipsilateraliniame intramaminiame limfmazgiuose Nesant kliniškai akivaizdžių metastazių pažasties limfmazgiuose metastazės pažasties limfmazgiuose, susietuose vienas su kitu arba su kitomis struktūromis Metastazės tik kliniškai akivaizdžiuose intramaminiuose limfmazgiuose, su kliniškai akivaizdžių metastazių nebuvimas pažasties limfmazgiuose |
| N3 |
Metastazės į ipsilateralinį poraktinį limfmazgį (-ius) supažastinių limfmazgių pažeidimas arba be jų; arba kliniškai akivaizdžiai Ipsilateralinis intramaminis limfmazgis (-iai), jei yra kliniškai akivaizdžios metastazės pažasties limfmazgiuose; arba metastazių ipsilateralinėje dalyjesupraclavicular limfmazgiai su arba be pažasties ar intramaminių limfmazgių pažeidimo |
|
N3a N3b N3с |
Metastazės subklaviniuose limfmazgiuose Metastazės intramaminiuose ir pažastiniuose limfmazgiuose |
|
Pastaba. „Klinikiškai akivaizdus“ reiškia tuos, kurie buvo nustatyti dėl klinikinis tyrimas arba vaizdavimas (skirtas išskyrus limfoscintigrafiją) |
M – tolimos metastazės.
rTNM patohistologinė klasifikacija.
pT – pirminis navikas.
Patohistologinei klasifikacijai reikia ištirti pirminę karcinomą, nesant makroskopinio naviko rezekcijos pakraščiuose. Atvejis gali būti klasifikuojamas kaip pT, jei pakraštyje yra tik mikroskopinis navikas.
Pastaba. Klasifikuojant pT, naviko dydis yra invazinio komponento dydis. Jei yra didelis in situ komponentas (pvz., 4 cm) ir mažas invazinis komponentas (pvz., 0,5 cm), navikas klasifikuojamas kaip pT1a.
рN – regioniniai limfmazgiai.
Norint atlikti histopatologinę klasifikaciją, gali būti atliktas vieno ar daugiau kontrolinių limfmazgių tyrimas. Jei klasifikacija pagrįsta tik kontrolinio mazgo biopsija be paskesnės pažasties mazgo išpjaustymo, jis turėtų būti žymimas (sn) (sarginis mazgas), pavyzdžiui: pN1 (sn).
| рN1mi | Mikrometastazės (daugiau nei 0,2 mm, bet ne daugiau kaip 2 mm didžiausio matmens) |
| РN1 |
Metastazės 1-3 ipsilateraliniuose pažasties limfmazgiuose (e) ir/ar ipsilateraliniai intramaminiai mazgai su mikroskopinėmis metastazėmisnustatytas kaip kontrolinio limfmazgių išpjaustymo rezultatas, tačiau kliniškai neaiškus |
| рN1а |
Metastazės 1-3 pažasties limfmazgiuose (e), tarp jų bent jauvienas didesnis nei 2 mm didžiausio matmens |
|
рN1b рN1с |
Intramaminiai limfmazgiai su mikroskopinėmis metastazėmis, nustatytas kaip kontrolinio limfmazgių išpjaustymo rezultatas, tačiau kliniškai nėra aiškus Metastazės 1-3 pažasties limfmazgiuose ir intramamminiuose limfmazgiuose su mikroskopinėmis metastazėmis, nustatytomis po išpjaustymosarginis limfmazgis, bet kliniškai neryškus |
| рN2 |
Metastazės 4-9 ipsilateraliniuose pažasties limfmazgiuose arba viduje kliniškai akivaizdūs ipsilateraliniai intramaminiai limfmazgiai, su |
|
Pastaba. „Klinikiškai tylus“ reiškia, kad jis nėra aptiktas atliekant klinikinį tyrimą ar vaizdą (išskyruslimfoscintigrafija); „kliniškai akivaizdus“ reiškia tuos, kurie nustatomi atliekant klinikinį tyrimą ar vaizdus (išskyrus limfoscintigrafiją) arba makroskopiškai vizualiai. |
|
| рN2а |
Metastazės 4-9 pažasties limfmazgiuose, įskaitant bent vieną didesnį nei 2 mm |
| рN2b |
Metastazės į kliniškai akivaizdų intramaminį limfmazgį (-ius) su metastazių nebuvimas pažasties limfmazgiuose |
| рN3 |
Metastazės 10 ar daugiau ipsilateralinių pažasties limfmazgių; arba viduje ipsilateraliniai subklaviniai limfmazgiai; arba kliniškai akivaizdžiai ipsilateraliniai intramaminiai limfmazgiai, jei yra arba labiau paveikti pažasties limfmazgiai; arba daugiau nei 3 pažasties limfmazgiuose be kliniškai akivaizdžių mikroskopinių metastazės intramaminiuose limfmazgiuose; arba ipsilateraliniame supraclavicular limfmazgiai |
| рN3а |
Metastazės į 10 ar daugiau pažasties limfmazgių (bent vienas iš kurių daugiau kaip 2 mm) arba metastazės poraktiniuose limfmazgiuose |
| рN3b |
Metastazės į kliniškai akivaizdų intramaminį limfmazgį (-ius), jei yrapažeistas (-i) pažasties limfmazgis (-iai); arba metastazių daugiau nei 3 pažasties limfmazgiuose ir intramaminiuose limfmazgiuose su mikroskopinės metastazės, nustatytos kontrolinio skrodimo metu limfmazgis, bet kliniškai neryškus |
| рN3с | Metastazės į supraclavicular limfmazgius |
rM – tolimos metastazės. PM kategorijos atitinka M kategorijas.
G histopatologinė klasifikacija
G1 – didelis diferenciacijos laipsnis.
G2 – vidutinis diferenciacijos laipsnis.
G3 – mažas diferenciacijos laipsnis.
R klasifikacija
Likusio naviko nebuvimas arba buvimas po gydymo apibūdinamas simboliu R. R klasifikacijos apibrėžimai:
RX – liekamojo naviko buvimo nustatyti negalima.
R0 – liekamojo naviko nėra.
R1 – mikroskopinis liekamasis navikas.
R2 – makroskopinis liekamasis navikas.
Grupavimas pagal etapus
| 0 etapas | TiS | N0 | M0 |
| I etapas | T1* | N0 | M0 |
| IIA etapas | T0 | N1 | M0 |
| T1* | N1 | M0 | |
| T2 | N0 | M0 | |
| IIB etapas | T2 | N1 | M0 |
| T3 | N0 | M0 | |
| IIIA etapas | T0 | N2 | M0 |
| T1* | N2 | M0 | |
| T2 | N2 | M0 | |
| T3 | N1, N2 | M0 | |
| IIIB etapas | T4 | N0, N1, N2 | M0 |
| IIIC etapas | bet koks T | N3 | M0 |
| IV etapas | bet koks T | bet koks N | M1 |
Pastaba. *T1 apima T1mic (mikroinvazija 0,1 cm arba mažesnė didžiausio matmens).
|
Tis T1mic T1a T1b T1c T4a T4b T4d |
savo vietoje £ 2 cm £0,1 cm > 0,1–0,5 cm > 0,5–1 cm > 1–2 cm > 2–5 cm > 5 cm Krūtinės sienelė/oda Krūtinės sienelė Odos patinimas/išopėjimas, satelitas mazgeliai ant odos T4a ir T4b būdingi požymiai Uždegiminė karcinoma |
| N1 |
Kilnojamas pažasties |
pN1mi pN1a pN1b pN1c |
Mikrometastazės, > 0,2 mm £ 2 mm 1-3 pažasties mazgai Intramaminiai mazgai su mikrometastazėmis, nustatyta pagal kontrolinio mazgo biopsiją, bet kliniškai neaptinkamas 1-3 pažasties mazgai ir intramammary mazgai su mikrometastazėmis aptikti pagal sarginio mazgo biopsija, bet kliniškai neaptinkamas |
| N2a |
Fiksuotas pažasties |
pN2a | 4-9 Pažasties mazgai |
| N2b |
intramamalinis - kliniškai apibrėžta |
pN2b |
nustatyta be pažasties mazgų |
| N3a | Subklavija | рN3a |
³ 10 pažastinių mazgų arba poraktinis mazgas (-ai) |
| N3b |
intramamalinis - nye ir pažasties naujas |
рN3b |
Intramaminiai mazgai, kliniškai identifikuojamas su pažasties mazgu (-iais) arba> 3 pažasties mazgai ir intramammary aptiktų mazgų su mikrometastazėmis su kontrolinio mazgo (sarginio mazgo) biopsija, bet kliniškai neaptinkamas |
| N3c | Supraclavicular | рN3c | Supraclavicular |
Rizikos veiksniai ir grupės
Rizikos veiksnių klasifikacija
1. Organizmo reprodukcinės sistemos funkcionavimą apibūdinantys veiksniai:
Menstruacijų funkcija;
Seksualinė funkcija;
Vaiko gimdymo funkcija;
Laktacijos funkcija;
2. Hiperplastinės ir uždegiminės kiaušidžių ir gimdos ligos.
Endokrininiai-metaboliniai veiksniai sukeltos gretutinių ir ankstesnių ligų:
1. Nutukimas.
2. Hipertenzija.
3. Cukrinis diabetas.
4. Kepenų liga.
5. Aterosklerozė.
6. Skydliaukės ligos.
7. Pieno liaukų dishormoninė hiperplazija.
Genetiniai veiksniai(BRCA-1 arba BRCA-2 genų nešiotojai):
1. Kraujo giminaičių krūties vėžys (paveldimas ir „šeimos“ krūties vėžys).
2. Pieno-kiaušidžių sindromas (krūties vėžys ir kiaušidžių vėžys šeimoje).
Egzogeniniai veiksniai:
1. Jonizuojanti spinduliuotė.
2. Cheminiai kancerogenai, įskaitant rūkymą.
3. Per didelis gyvulinių riebalų vartojimas, kaloringa dieta.
4. Virusai.
5. Hormonų vartojimas.
Diagnostika
Diagnostikos kriterijai
Skundai(nėra krūties vėžiui būdingų patognomoninių simptomų).
Gali būti skundų dėl darinio atsiradimo pieno liaukose, hiperemijos, patinimų, raukšlių, atsitraukimų ar išsikišimų ant jos, areolinio lauko susiaurėjimo ir kt.
Anamnezė: vėžio buvimas artimiems giminaičiams, menstruacijų pradžia, pirmojo nėštumo ir pirmojo gimdymo amžius, OC ar PHT vartojimas, ginekologinės ligos.
Medicininė apžiūra
1. Pieno liaukų tyrimas.
Ištyrę nustatykite:
Simetriška pieno liaukų vieta ir forma;
Spenelių padėties lygis ir jų išvaizda (atsitraukimas, nukrypimas į šoną);
Odos būklė (hiperemija, patinimas, susiraukšlėjimas, atsitraukimai ar išsikišimai ant jos, areolinio lauko susiaurėjimas ir kt.);
Patologinės išskyros iš spenelio (kiekis, spalva, trukmė);
Rankos patinimas paveiktoje pusėje.
2. Pieno liaukų palpacija (vertikalioje ir horizontalioje padėtyje).
3. Regioninių ir kaklo-supraklavikulinių limfmazgių palpacija (dažniausiai atliekama vertikalioje padėtyje).
Laboratoriniai tyrimai
Laboratoriniai tyrimai, kuriuos būtina atlikti pirminio paciento vizito prieš gydymą: pilnas kraujo tyrimas, kraujo grupė, Rh faktorius, bendras šlapimo tyrimas, biocheminis kraujo tyrimas (karbamidas, bilirubinas, gliukozė), RW (Wassermann reakcija), koagulograma, EKG (elektrokardiografija). ).
Instrumentinės studijos
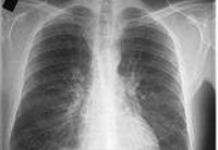
Rentgeno diagnostika yra vienas iš pirmaujančių krūties vėžio nustatymo metodų, ypač jei navikas yra mažas ir neapčiuopiamas. Mamografija skirta visoms krūties vėžiu sergantiems pacientams.
Tyrimo metodai, kuriuos pacientas turi atlikti prieš pradedant gydymą:
1. Punkcinė naviko biopsija su citologiniu tyrimu arba trefino biopsija su ER, PR, Her-2/neu ir kitų genetinių faktorių ekspresijos lygio nustatymu.
2. Pilvo organų ultragarsinis tyrimas.
3. Plaučių rentgeno tyrimas.
4. Osteoscintigrafija (įstaigose, kuriose įrengta radioizotopų laboratorija).
5. Ultragarsinis pieno liaukų, regioninių limfmazgių tyrimas.
Mamografija ir ultragarsas papildo vienas kitą, nes Mamografija gali atskleisti navikus, kurių ultragarsu nenustato, ir atvirkščiai.
Morfologinė diagnozė:
1. Citologinė (punktūrinė) biopsija (smulkios adatos biopsija).
2. Trefino biopsija arba sektorinė pieno liaukos rezekcija.
Indikacijos konsultacijai su specialistais.
Privaloma: ginekologo konsultacija.
Prireikus endokrinologo, neurologo, urologo, radiologo, chemoterapeuto, kitų susijusių specialistų konsultacija pagal indikacijas.
Pagrindinių diagnostikos priemonių sąrašas:
1. Hemoglobino nustatymas.
2. Leukocitų skaičiavimas Goriajevo kameroje.
3. Raudonųjų kraujo kūnelių CPK skaičiavimas.
4. ESR nustatymas.
5. Hematokritas.
6. Leukocitų formulės apskaičiavimas.
7. Bendra šlapimo analizė.
8. Bendro baltymo nustatymas.
9. Citologinis ir histologinis audinių tyrimas.
10. Kapiliarinio kraujo krešėjimo laiko nustatymas.
11. Trombocitų skaičius.
12. Kraujo tyrimas dėl ŽIV.
13. Mikroreakcija.
14. HbsAg, anti-HCV.
15. Baltymų frakcijų nustatymas.
16. Bilirubino nustatymas.
17. 1 koagulograma (protrombino laikas, fibrinogenas, trombino laikas, aPTT, plazmos fibrinolizinis aktyvumas, hematokritas.
18. Likučio azoto nustatymas.
19. Gliukozės nustatymas.
20. ALT apibrėžimas.
21. AST apibrėžimas.
22. Timolio testas.
23. Kraujo grupės ir Rh faktoriaus nustatymas.
24. Pilvo organų ultragarsas.
25. Elektrokardiografija.
26. Krūtinės ląstos rentgenograma dviem projekcijomis.
27. Pieno liaukų ultragarsas.
28. Mamografija.
29. Duktografija.
30. Dubens organų ultragarsas.
31. Magnetinio rezonanso tomografija (MRT) krūtys.
32. Krūtų kompiuterinė tomografija (KT).
Papildomų diagnostikos priemonių sąrašas:
1. Gydytojo kardiologo konsultacija.
Diferencinė diagnostika
| Skundai |
Fizinis duomenis |
Ultragarsas, mamografija |
Morfologiškaie ženklai |
|
| RMJ |
Galimybė gauti išsilavinimą pieno liaukos, hiperemija, edema, grubumas, ant jo išsikiša, |
Apžiūrėjus, buvimas Palpuojant naviko buvimas krūtyje, padidėjo regioninis limfmazgiai |
Prieinamumas išsilavinimas in pieno produktai liauka, kalcifikacijos, padidinti regioninis limfmazgiai |
Ląstelių buvimas navikai tepinėliuose. Išvada patologas apie prieinamumas piktybinis navikai |
|
Uždegiminis krūtų ligos |
Hiperemija, hipertermija, krūtų skausmas liauka, pūlingos išskyros |
Ištyrus yra hiperemija Palpuojant skausmo buvimas ruoniai krūtyje, galimas reaktyvus kartais padidintas limfmazgiai |
Ertmės buvimas su skystis turinys be aiškių ribų |
Prieinamumas elementai pūlingos uždegimas, uždegimas leukocitai, neutrofilų makrofagai, fibroblastai viduje potėpių. Histologiškai - absceso vaizdas, pūlinga infiltracija |
|
fibroadenoma, cistadenoma MJ, lokalizuota fibroadenoma toz |
Galimybė gauti išsilavinimą pieno liaukos, skausmas |
Apžiūrėjus galima krūtų deformacija. sandariklio buvimas viduje MJ |
Prieinamumas išsilavinimas su aišku kontūrai, su mamografija - "ratlankio" buvimas saugumas" |
peri-, intrakanalinis - cular ir sumaišytas fibroadenomos |
|
Cista pieno liauka |
Minkšto elastingumo prieinamumas pieno liaukos, skausmas, spenelių išskyros |
Ištyrus galima deformacija MJ. Palpuojant išsilavinimo prieinamumas minkštas-elastingas nuoseklumas krūtinėje |
Prieinamumas ertmės su skysčiu patenkintas aiškūs kontūrai |
Sienos buvimas cistos, skystas turinys |
Gydymas užsienyje
Gydykites Korėjoje, Izraelyje, Vokietijoje, JAV
Gaukite patarimų dėl medicinos turizmo
Gydymas
Gydymo taktika
Gydymo tikslai: pasiekti radikalų gydymą.
Nemedikamentinis gydymas
Krūties vėžys yra viena iš nedaugelio onkologinių ligų, kurios visų stadijų gydymas yra daugiamatis.
Nepaisant didelės pažangos kuriant naujus krūties vėžio gydymo metodus, chirurgija vis dar išlieka pagrindiniu, o kai kuriais atvejais ir vieninteliu šios ligos (Ca in situ) gydymo metodu.
Vienos ar kitos radikalios operacijos pasirinkimą lemia ne tik navikinio proceso išplitimo laipsnis, bet ir klinikinė forma, naviko lokalizacija, pacientų amžius bei kai kurie kiti bendrą būklę apibūdinantys veiksniai.
Pastaruoju metu vis svarbesnis dėmesys skiriamas gyvenimo kokybės gerinimui, kuris pasiekiamas atliekant organus išsaugojančias pieno liaukos operacijas, taip pat rekonstrukcines operacijas naudojant vietinius audinius.
Organus tausojančios operacijos krūties vėžiui gydyti kartu su dideliu išgyvenamumu užtikrina gerus kosmetinius ir funkcinius rezultatus. Socialinė ir darbinė pacientų reabilitacija po segmentinės pieno liaukos rezekcijos vyksta greičiau nei po mastektomijos.
Indikacijos atlikti organų išsaugojimo operacijas pieno liaukoje:
Vėžio mazginės formos buvimas iki 2,5 cm dydžio;
Naviko augimo daugiacentriškumo ir daugiažidinio nebuvimas (mamogramose, ultragarsu, kliniškai);
Lėti ir vidutiniai augimo tempai, naviko dydžio padvigubėjimas ne greičiau kaip 3 mėnesiai (pagal ligos istoriją);
Palankus krūties ir naviko dydžio santykis, kad būtų pasiektas geras kosmetinis operacijos rezultatas;
Nėra tolimų metastazių;
Pavienių metastazių buvimas pažasties srityje yra priimtinas;
I-III stadijų krūties vėžio rekonstrukcinės operacijos pacientės pageidavimu gali būti atliekamos bet kurioje naviko vietoje.
Moteris turi būti susipažinusi su visų rūšių chirurginėmis intervencijomis.
Radioterapijos technika
Krūtų ir regioninių metastazių sričių (supraklavikulinių, pažastinių) spindulinė terapija atliekama greitintuvo spinduliuote (6 MeV) arba gama terapiniais prietaisais (1,25 MeV), o parasterninei zonai - kaitaliojant fotonų ir elektronų pluoštus. arba tik su elektronų spinduliuote iki 20 MeV priklausomai nuo parasterninių limfmazgių grandinės gylio.
Parasterninės zonos apšvitinimas 60 C o arba tik fotonų pluoštu, kurio energija viršija 4 MeV, sukelia postradiacinį pulmonitą, mediastinitą ir perikarditą. Priešoperacinė spindulinė terapija nėra atliekama daugelyje mokslo centrų visame pasaulyje, išskyrus lokaliai išplitusį krūties vėžį, kuris yra atsparus neoadjuvantinei chemoterapijai ir endokrininei terapijai.
Pooperacinis priekinės krūtinės ląstos sienos švitinimas po mastektomijos arba likusios pieno liaukos švitinimas po radikalios rezekcijos atliekamas 1,25 MeV arba 6 MeV fotonų pluoštu iš tangentinių laukų, nukreiptų taip, kad į 100 proc. izodozės zona.
Tangentiniai laukai. Sienos:
1. Viršutinė - krūtinkaulio sąnario lygis (Louis kampas); jei reikia, viršutinė riba gali būti išdėstyta aukščiau, kad apimtų visą krūtį.
2. Medialinis – išilgai krūtinkaulio vidurio.
3. Apatinė – 2 cm žemiau popieninės (pereinamosios) raukšlės.
4. Šoninis – 2 cm į šoną nuo apčiuopiamo krūties audinio, dažniausiai išilgai vidurinės pažasties linijos.
Pooperaciniu laikotarpiu po mastektomijos tangentinių laukų ribos yra tokios:
1. Viršutinis - Louis kampelis.
2. Medialinė – kūno vidurio linija.
3. Žemutinė – priešingos liaukos popieninės raukšlės lygyje.
4. Šoninė – vidurinė pažasties linija.
Jei pooperacinio rando lokalizacija yra netipinė ir jis yra už numatytų švitinimo laukų ribų, rekomenduojama papildomai apšvitinti rando plotą, aprėpiant audinius ne mažiau kaip 2 cm už jo ribų. Toks švitinimas turėtų būti atliekamas elektronų pluoštu arba naudojant kontaktinę spindulinę terapiją.
Suprasubklavinis laukas.
Supraclavicular ir pažasties limfmazgiai švitinami iš priekinio lauko, o spindulys pakreipiamas 10-150 į to paties pavadinimo pusę, kad būtų išvengta stemplės ir trachėjos apšvitinimo.
Viršutinis lauko kraštas yra krikotiroidinės įdubos viršutinio krašto lygyje.
Medialinė riba yra krūtinkaulio vidurys.
Šoninis kraštas – medialinis žastikaulio galvos kraštas; prireikus apšvitinti visą pažastį, šoninę ribą reikia išplėsti iki žastikaulio galvos šoninio krašto, kuris uždengiamas apsauginiu blokeliu.
Apatinė riba liečiasi su viršutine tangentinio lauko riba antrojo šonkaulio prisitvirtinimo prie krūtinkaulio lygyje (Liudviko kampas).
Gerklos, stemplė ir trachėja visada yra apsaugotos švino bloku.
Užpakalinis pažasties laukas naudojamas, kai reikia apšvitinti visą pažasties zoną.
Medialinė lauko riba yra 1 cm į vidų nuo krūtinės krašto.
Viršutinė riba yra viršutinis raktikaulio kraštas.
Šoninis kraštas – žastikaulio galvos šoninis kraštas.
Apatinė riba yra tame pačiame lygyje kaip apatinė supraclavicular lauko riba.
Parasterninis laukas. Sienos:
Medialinis kraštas yra krūtinkaulio vidurio linija.
Šoninis kraštas yra 4-5 cm į šoną nuo vidurio linijos.
Viršutinis kraštas yra apatinis supraclavicular lauko kraštas.
Apatinis kraštas yra krūtinkaulio xifoidinio proceso pagrindas.
Švitinant kelis gretimus laukus, atstumas tarp šių laukų ribų turėtų būti nustatomas priklausomai nuo pasirinktos spinduliuotės energijos rūšies.
Švitinimo lauko matmenys parenkami individualiai ruošiant spinduliuotę ultragarsu, kompiuterine tomografija ir rentgeno simuliatoriumi.
Standartinis pooperacinis švitinimas atliekamas įprastu dozės frakcionavimo režimu (ROD 2 Gy, SOD 40 Gy) pieno liaukoje, krūtinės ląstos sienelėje ir regioninių metastazių srityse. Jei įstaigoje yra elektronų pluoštas, pacientams, kuriems atliekama segmentinė rezekcija, pooperacinio rando plotas (t. y. naviko lova) gali būti papildomai apšvitinamas 12 Gy doze.
Adjuvantinė krūties vėžio terapija
Įvairūs krūties vėžio potipiai tapo aiškiai atpažįstami remiantis genetiniu profiliu ir imunohistocheminiu pasirinktų taikinių demonstravimu (Sorlie, 2001; Regan, 2006). Bendroje gydymo strategijoje, kai tik įmanoma, pabrėžiama tikslinės terapijos svarba, nors gali prireikti papildomos, mažiau „tikslinės“ chemoterapijos.
Paaiškėjo absoliuti savalaikio, tikslaus ir patikimo histopatologinio įvertinimo, įskaitant tikslo nustatymą, svarba. Todėl glaudus gydytojų ir patologų bendradarbiavimas žymiai pagerins ilgalaikio gydymo rezultatus.
Tolesnis terminų paaiškinimas taip pat buvo susijęs su endokrininio jautrumo apibrėžimu. Trys 2005 m. aprašytos jautrumo kategorijos iš esmės nepasikeitė, tačiau buvo konkretesnės 2007 m. gairėse:
1. Navikai yra labai jautrūs endokrininei terapijai (didelė estrogenų receptorių (ER) ir progesterono receptorių (PR) ekspresija daugumoje naviko ląstelių).
2. Endokrininei terapijai nevisiškai (nepakankamai) jautrūs navikai (mažesnė ER ir/ar PR išraiška).
3. Endokrininei terapijai nejautrūs navikai (visiškas ER ir PR nebuvimas).
Endokrininės sistemos jautrumo laipsnis skiriasi kiekybiškai ir yra susijęs su recidyvo rizikos vertinimu, siekiant nuspręsti, ar pakaks vien endokrininės terapijos. Nors neįmanoma apibrėžti absoliučios didelio endokrininės sistemos jautrumo slenksčio, mažos rizikos pacientai (1 lentelė) gali būti laikomi tinkamais vien endokrininei terapijai, o pacientams, kuriems taip pat yra labai jautrių endokrininei sistemai, gali prireikti papildomos chemoterapijos. vidutinio ar didelio atkryčio rizikos veiksnių, taip pat pacientams, kurių naviko endokrininis jautrumas yra nepakankamas.
Peritumoralinė kraujagyslių invazija turi būti plati (ty auglio embolija, pastebėta 2 ar daugiau navikų blokų), kad būtų laikoma padidėjusia rizika;
Kai kurie maži navikai ir histologiniai potipiai gali būti laikomi maža rizika, nepaisant steroidinių hormonų receptorių ekspresijos trūkumo (pvz., medulinė karcinoma, apokrininė karcinoma ir kt.);
HER2 ekspresijos arba amplifikacijos lygis yra ir rizikos veiksniai, ir kartu terapiniai tikslai.
Siūlomas algoritmas (2 lentelė) turėtų padėti artimiausiu metu pasirinkti optimalią terapiją.
Apibrėžiamos trys jautrumo kategorijos:
1. Augliai, kurie yra labai jautrūs endokrininei terapijai. Tai augliai, turintys didelę abiejų steroidinių hormonų receptorių ekspresiją (nustatoma priimtinais imunohistocheminiais metodais).
2. Nepakankamas jautrumas endokrininei terapijai (2005 m. klasifikacijoje įvardijamas kaip neaiškus endokrininis jautrumas). Šiuose navikuose yra tam tikra steroidinių hormonų receptorių ekspresija, bet maža arba vieno iš receptorių raiškos trūkumas: ER arba PR.
3. Endokrininei terapijai nejautrūs navikai. Steroidinių hormonų receptorių ekspresijos nėra. Nors ši grupė aiškiai apibrėžta kaip atspari endokrininei sistemai, ji apima įvairių fenotipų navikus (Sorlie, 2003).
HER2 pozityvumas
Yra dvi HER2 teigiamumo nustatymo technologijos.
Imunohistocheminė technika – dažymas (iki 3+) daugiau nei 30% naviko ląstelių.
Alternatyvus metodas yra nustatyti genų amplifikaciją FISH metodu (fluorescencinė in situ hibridizacija: HER2 geno kopijų ir 17 chromosomos centromerų santykis yra didesnis nei 2,2) arba CISH metodu (chromogeninė in situ hibridizacija) (Wolff, 2007). .
Daugelio klinikinių tyrimų metu jau buvo aiškiai įrodyta, kad akivaizdus imunohistocheminis dažymas (HER2+++) yra susijęs su jautrumu trastuzumabui. Teoriškai silpnesnis dažymas (1+ arba 2+), net ir esant amplifikacijai, turėtų būti susijęs su mažesniu trastuzumabo aktyvumu. Tyrimas 9831 (Perez, 2007) vertina šią hipotezę, tačiau reikia atlikti daugiau didelių specifinių biologinių žymenų ir anti-HER terapijos koreliacijos tyrimų.
2007 m. komisija atliko nedidelius rizikos klasifikacijos pakeitimus (1 lentelė).
Peritumorinė kraujagyslių invazija padidina rizikos kategoriją tik tuo atveju, jei ji yra plati (Colleoni, 2007). Visiškas steroidinių hormonų receptorių nebuvimas ir HER2 amplifikacija arba padidėjusi ekspresija laikomi pakankamais, kad būtų išvengta mažos rizikos, išskyrus retas navikų formas, tokias kaip medulinė ar apokrininė karcinoma, kuriose šių receptorių paprastai nėra.
Kaip ir 2005 m., komisija nepripažino vadinamojo „Qncotype Dx™ molekulinio metodo“, „Mamma Print™ genų ekspresijos profilio“ kaip pakankamai tikslių rizikos kategorijos nustatymo testų. Šiuo metu abu metodai yra išbandomi perspektyviniuose klinikiniuose tyrimuose (Sparano, 2006; Bogaerts, 2006).
SPECIALUS GYDYMO PASIRINKIMAS
Vietinis ir regioninis gydymas
San Gallen konferencijoje pristatytas chirurginis gydymas daugiausia buvo skirtas krūtis tausojančiai chirurgijai, sarginių limfmazgių aptikimo ir pašalinimo technologijoms, siekiant išvengti nereikalingos pažasties disekacijos. Taip pat buvo pateiktas krūtų operacijos, kai yra tolimųjų metastazių, pagrindimas. Tačiau šių chirurginio gydymo aspektų komisija konkrečiai nenagrinėjo.
Buvo aptarti kai kurie spindulinės terapijos klausimai. Sutarta, kad ASCO ir EUSOMA gairės gali būti naudojamos kaip praktinės gairės planuojant pooperacinę radioterapiją (Recht, 2001; Kurtz, 2002).
Šiuolaikiniai spindulinės terapijos standartai apima KT skenavimo treniruoklio naudojimą planuojant spindulinę terapiją (ypač kairėje krūtinės pusėje) ir „minimalaus radiacijos poveikio“ širdžiai metodą (Korreman, 2006).
Ekspertai visiškai sutarė atsisakyti spindulinės terapijos po mastektomijos pacientėms, sergančioms krūties vėžiu be regioninių metastazių (pNO) ir T1-T2 kategorijos navikais. Tuo pačiu metu šiek tiek daugiau nei pusė ekspertų mano, kad spindulinį gydymą patartina atlikti esant 4 ar daugiau pažeistų limfmazgių. 2006 m. gruodžio mėn. San Antonijuje pristatyti Oksfordo EBCTCG grupės duomenys rodo, kad po mastektomijos ir moterims, kurioms yra 1–3 limfmazgiai, tinkamas gydymas spinduliais.
Pacientams, kurių limfmazgiai yra paveikti, į švitinimo tūrį rekomenduojama įtraukti krūtinės ląstos sienelę ir supraclavicular sritį. Ekspertai sutiko, kad apšvitinimas pažasties regione. reikėtų vengti, jei atliekama visiška pažasties disekacija. Dauguma ekspertų nori vengti radiacijos
Gydymas (net ir po organus tausojančių operacijų) senyviems pacientams, planuojantiems endokrininę terapiją. Tik keli komisijos nariai mano, kad vyresnio amžiaus pacientai taip pat turėtų laikytis radioterapijos standartų, jei tai būtina.
Daugeliui kitų spindulinės terapijos „naujovių“ ekspertai nepritarė: vienalaikis (kombinuotas) chemoterapinis gydymas, tik naviko lovos „dalinė“ spindulinė terapija, spindulinės terapijos trukmės sutrumpinimas hipofrakcija. Nepritariama siūlymui atidėti endokrininę terapiją iki spindulinės terapijos pabaigos.
SISTEMINĖ ADJUVANTINĖ TERAPIJA PROGRAMA
Kaip ir 2005 m., pagrindinis sprendimas buvo nustatyti priimtiną tikslinę terapiją. Esant labai jautriems ir nepakankamai jautriems endokrininei terapijai navikams, hormoninio gydymo pasirinkimas priklausys nuo paciento menopauzės būklės. Pacientams, kuriems ką tik buvo taikyta citotoksinė chemoterapija, gali būti sunku nustatyti, ar skirti aromatazės inhibitorių. Ekspertai primygtinai reikalavo, kad prieš vartojant aromatazės inhibitorius ir jo metu būtų būtina patvirtinti būseną po menopauzės.
Renkantis gydymą svarbūs ir kiti organizmą apibūdinantys veiksniai bei gretutinės ligos. Pavyzdžiui, anksčiau buvusi tromboembolija neleidžia vartoti tamoksifeno. Gretutinės širdies patologijos gali turėti įtakos tam tikrų chemoterapinių preparatų (antraciklinų) pasirinkimui arba gydymo trastuzumabu galimybei. Paciento amžius ir gretutinė patologija gali apriboti intensyvesnių chemoterapijos režimų taikymą. Skirtingi laukiamo šalutinio poveikio tipai gali turėti įtakos pacientų pasirinkimui, kai pasirenkama viena gydymo strategija.
Endokrininė terapija pacientams po menopauzės
Gerai įrodytas didelis trečios kartos aromatazės inhibitorių (AI) veiksmingumas labai palengvino tinkamo gydymo pasirinkimą po ketvirtį amžiaus gana sėkmingo tamoksifeno vartojimo (Winer, 2005; Coates, 2007; Coombes, 2007; Goss, 2005; Howell, 2005; Jakesz, 2005). Tačiau dauguma grupės narių mano, kad vien 5 metų tamoksifeno vartojimas kai kuriems pacientams išlieka patikimas pagalbinis gydymas. Tarp PG naudojimo strategijų ekspertų grupė išreiškė aiškią pirmenybę „nuosekliai“ endokrininei terapijai – po 2–3 metų gydymo tamoksifenu pereiti prie AI.
Didelė grupės narių dalis taip pat pritarė pradiniam IA naudojimui. Ir labai nedaug grupės narių palankiai vertino „perspektyvią“ politiką: 5 metus tamoksifeno, po kurio eina dirbtinis intelektas. Pacientams, kurie jau baigė 5 metų gydymą tamoksifenu, grupė palaiko vėlesnį AI naudojimą, tačiau tik pacientams, turintiems regioninių metastazių. Pradinis (iš anksto) AI naudojimas yra tinkamesnis pacientams, kuriems yra didelė atkryčio rizika arba HER 2 teigiamas krūties vėžys. Taip pat patartina iš pradžių naudoti AI pacientams, vartojantiems SSRI antidepresantus.
Grupė aiškiai teikė pirmenybę nuosekliam, o ne vienu metu citotoksinės chemoterapijos ir endokrininės terapijos skyrimui. Bendra optimalios adjuvantinės endokrininės terapijos trukmė gali svyruoti nuo 5 iki 10 metų.
Dauguma ekspertų mano, kad jaunesnėms moterims po menopauzės būtina tikrinti kiaušidžių slopinimą, nors tokių tyrimų laikas ir amžius lieka neaiškūs.
Grupė pritaria būtinybei įvertinti kaulų mineralų tankį prieš skiriant AI ir kalcio bei vitamino D vartojimą ir ypač mankštą, siekiant sumažinti kaulų retėjimo riziką ir simptomus, susijusius su AI vartojimu.
Endokrininė terapija pacientams prieš menopauzę
Ekspertų grupė vienbalsiai pripažino adjuvantinės endokrininės terapijos standartą pacientams, sergantiems krūties vėžiu prieš menopauzę arba -
- tamoksifeno skyrimas kartu su kiaušidžių funkcijos slopinimu arba
- gydymas vien tamoksifenu.
Manoma, kad vienas kiaušidžių funkcijos slopinimas yra įmanomas, jei pacientė planuoja būsimą nėštumą, nors negalima visiškai pateisinti atsisakymo tuo pačiu metu gydyti tamoksifenu.
Skydelyje palaikomas gonadotropiną atpalaiduojančio hormono (GHR) analogo naudojimas kaip priemonė kiaušidžių funkcijai slopinti. Didžioji dauguma ekspertų mano, kad chirurginė ooforektomija yra priimtinas metodas. Kiaušidžių „išjungimo“ būdas priklauso nuo ligos tipo ir kitų aplinkybių. Dauguma ekspertų atmetė kiaušidžių švitinimą, kad jas slopintų. Svarbu žinoti, kad kai kuriems pacientams vienas GnH analogas gali visiškai neslopinti kiaušidžių funkcijos (Jimenz-Gordo, 2006).
Nors optimali kiaušidžių funkcijos slopinimo GnRH analogais trukmė lieka neaiški, dauguma ekspertų mano, kad toks gydymas turėtų būti tęsiamas 5 metus, ypač pacientams, sergantiems ER+ krūties vėžiu, kuriems yra didelė pasikartojimo rizika ir (arba) HER2 (+) liga (Mauriac). , 2007).
Vėlgi, nesant pakankamai įrodymų, dauguma ekspertų siūlo atidėti GnRH analogų vartojimą, kol bus baigta chemoterapija.
Manoma, kad aromatazės inhibitorių (AI) naudojimas kaip vienintelis endokrininis gydymas pacientams, sergantiems krūties vėžiu prieš menopauzę, yra nepriimtinas.
AI naudojimas kiaušidžių funkcijos slopinimui šiuo metu bandomas klinikiniuose tyrimuose.
Be klinikinių tyrimų, toks derinys (AI + GnRH analogas) yra leidžiamas, jei yra tamoksifeno vartojimo kontraindikacijų. Pacientai, kuriems diagnozės nustatymo metu buvo priešmenopauzė, bet po menopauzės tapo po chemoterapijos arba adjuvantinės endokrininės terapijos metu, taip pat gali būti gydomi AI, tačiau prieš pradedant gydyti AI ir gydymo metu reikia išsiaiškinti kiaušidžių funkcijos nutraukimą, nes toks gydymas paprastai stimuliuoja endokrininę-kiaušidžių funkciją.
(Barroso, 2006).
CHEMOTERAPIJA
Bene sunkiausias klausimas planuojant šiuolaikinę adjuvantinę terapiją yra pacientų, turinčių didelį arba nepakankamai jautrių endokrininės sistemos navikų, atranka, kuriems, be endokrininės terapijos, reikėtų skirti papildomą chemoterapiją. Požymiai, rodantys abejotiną vien endokrininės terapijos adekvatumą, yra santykinai maža steroidinių hormonų receptorių ekspresija, metastazavęs regioninių limfmazgių įsiskverbimas, didelis arba didelis „proliferacinių“ žymenų lygis, didelis naviko dydis ir plati peritumorinė kraujagyslių invazija. Siūlomoms molekulinėms genetinėms technologijoms (Oncotype DXTM, Mamma printTM), kurios palengvintų gydymo pasirinkimą, ekspertai nepritarė, nes trūksta įtikinamų įrodymų apie jų indėlį planuojant terapinius metodus.
Daugybė chemoterapinių režimų yra laikomi priimtinais, tačiau mažai sutariama dėl konkretaus „mėgstamiausio“. Dauguma ekspertų palaiko antraciklinų vartojimą visiems pacientams, įskaitant tuos, kuriems yra HER teigiami navikai.
Ekspertų grupės nuomone, tikslinga įtraukti DNR žalojančius vaistus pacientams, sergantiems trigubai neigiamais navikais (ER-, PR-, HER2-) (James, 2007). Ciklofosfamido, 5-fluorouracilo ir antraciklinų (CAF, CEF, FEC, FAC) derinius labai palaiko grupė, kaip ir antraciklinų ir ciklofosfamido derinį, po kurio eina paklitakselis arba docetakselis. Nedaug grupės narių palaikė dozių chemoterapiją ir griežtai atmetė didelių dozių chemoterapiją, kuriai reikalinga periferinio kraujo kamieninių ląstelių priežiūra.
Apskritai ekspertų grupė leidžia taikyti „mažiau intensyvią“ chemoterapiją (4 AC režimo kursus arba 6 CMF režimo kursus) pacientams, kuriems yra labai jautrių endokrininei sistemai navikų, tačiau yra didelė atkryčio rizika arba pacientams, kurių endokrininė sistema nepakankama. jautrūs navikai ir HER 2 neigiama liga. Manoma, kad šiai pacientų grupei tinka ir kiti režimai, įskaitant CAF režimą ir docetakselio derinį su AC (TAC režimu).
Dauguma grupės narių mano, kad vyresnio amžiaus pacientams tinkama trumpesnė chemoterapijos trukmė (12–16 savaičių), o ankstyvas tokios terapijos pradžia yra ypač svarbi pacientams, kuriems yra receptorių neigiamų navikų (ER-/PR-). Tačiau vyresnio amžiaus pacientams, kurių gyvenimo trukmė yra pakankama, turėtų būti pasiūlyta standartinė chemoterapija. Nors grupės nariai vertina hematopoetinių veiksnių reikšmę pacientams, sergantiems febrili neutropenija, nedaugelis pritaria jų įprastiniam vartojimui. Buvo pranešta apie padidėjusią ūminės leukemijos riziką vyresnio amžiaus pacientams, gydomiems hematopoetiniais veiksniais (Hershman, 2007).
Tačiau ši informacija nėra gauta iš atsitiktinių imčių tyrimų, o būsimuose tyrimuose tokių komplikacijų nepastebėta.
3 lentelėje apibendrinti aukščiau aptarti gydymo metodai ir koncepcijos.
2007 m. onkologai turėjo du tikslinės terapijos terapinius tikslus: steroidinių hormonų receptorius (ER/PR) ir HER 2. Planuojant gydymą, ligos atkryčio rizika vaidina antraeilį vaidmenį, nors į rizikos mastą reikėtų atsižvelgti. pacientams, sergantiems endokrininei sistemai jautriais navikais, nustatant papildomos chemoterapijos indikacijas (prieš endokrininę terapiją).
Pacientai, sergantys augliais, kurie yra labai jautrūs endokrininei terapijai, ypač nesant kitų nepalankių prognostinių požymių (mažos ir vidutinės atkryčio rizikos, HER2-), gali sėkmingai gauti vien endokrininę terapiją, o tiems, kuriems yra didelė atkryčio rizika, gali prireikti papildomos chemoterapijos. .
Sprendimai dėl papildomos chemoterapijos turėtų būti pagrįsti naviko endokrininio jautrumo laipsnio, rizikos veiksnių ir paciento pageidavimų įvertinimu. Specialistai pabrėžia, kad pagrindžiant gydymo sprendimus nėra absoliučių taisyklių, kurios išlieka paciento ir gydančio gydytojo diskusijų objektu.
Priešoperacinė sisteminė terapija
Kliniškai dažnai tenka susidurti su sudėtingu lokaliai išplitusio krūties vėžio gydymo metodo pasirinkimu. Tokių navikų dalis svyruoja nuo 5% iki 40%. Neoadjuvantinės sisteminės MIBC terapijos skyrimo pagrindas yra toks:
1. Didelė latentinio (mikrometastazinio) išplitimo tikimybė.
2. Galimybė sumažinti chirurginės intervencijos apimtį „švariose“ chirurginėse ribose.
3. Gebėjimas įvertinti klinikinį atsaką į gydymą in vivo.
4. Tikslaus patomorfologinio naviko regresijos laipsnio įvertinimo prieinamumas.
5. Galimybė atlikti specialius biopsinės naviko medžiagos tyrimus prieš pirminį sisteminį gydymą, jo metu ir po jo.
Šio tipo sisteminio gydymo tikslai yra šie:
1. Pasiekti naviko regresiją ir atlikti radikalų vietinį-regioninį gydymą.
2. Atsižvelgiant į itin nepalankią šios grupės pacientų prognozę, taikant sisteminę terapiją ilgalaikių gydymo rezultatų gerinimui.
Neoadjuvantinio sisteminio gydymo schema:
Mamografija, ultragarsas, trefino biopsija su ER, PR, Her 2/neu lygio nustatymu. 4 neoadjuvantinės chemoterapijos kursai – chirurgija – 4 adjuvantinės chemoterapijos kursai. Jei po 4 neoadjuvantinės chemoterapijos kursų poveikio nėra, būtina keisti chemoterapijos režimą.
Atsižvelgdami į tai, kad toks gydymas jau yra įprastas didelių navikų gydymui, dauguma komisijos narių pritarė priešoperacinės sisteminės terapijos (įskaitant chemoterapiją ir (arba) endokrininę terapiją gydant ER+ navikus) taikymą, siekiant pagerinti chirurginį gydymą, įskaitant krūties išsaugantį krūties vėžio gydymą. (Kaufmann, 2006; Semiglazov, 2007) Atsako į neoadjuvantinį gydymą dydžio įvertinimas gali būti (kai kurių komisijos narių nuomone) pagrindas skiriant tą patį gydymą pagal adjuvantinius režimus. Dauguma grupės narių taip pat pritarė trastuzumabo įtraukimui į priešoperacines gydymo programas pacientams, sergantiems HER 2 teigiamu krūties vėžiu.
1 lentelė. Rizikos kategorijų nustatymas pacientams, sergantiems operacinėmis krūties vėžio formomis. San Galenas, 2007 m.
| Rizikos kategorija | |
| Žema rizika |
Pažeistų limfmazgių nebuvimas (p NE) ir visi šie ženklai: p T ≤2 cm ir piktybiškumo laipsnį (G 1) ir ER ir PR išraiška ir Nėra padidėjusios HER 2/neu ekspresijos ar amplifikacijos Amžius ≥35 metai |
| Vidutinė rizika |
Pažeistų limfmazgių nebuvimas (p NO) ir bent bent vienas iš šių: p T> 2 cm arba Išsamios peritumorinės kraujagyslių invazijos buvimas arba Padidėjusi HER 2/neu ekspresija arba amplifikacija Amžius< 35 лет |
|
Pavienių regioninių metastazių buvimas (1-3 dalyvauja l/u) ER+ /PR+ išraiška, Nėra padidėjusios HER2/neu ekspresijos ar amplifikacijos |
|
| Didelė rizika |
Pavienių regioninių metastazių buvimas (1–3 limfmazgiai ir steroidinių hormonų receptorių (ER-PR-) ekspresijos trūkumas) arba |
| 4 ar daugiau paveiktų limfmazgių buvimas |
2 lentelė. Krūties vėžio adjuvantinio gydymo planavimas. San Galenas, 2007 m.
|
Labai jautrus endokrininei terapijai |
Nepakankamai endokrininės jautrus |
Nejautrus endokrininė terapija |
|
| JOS (-) |
Endokrininė terapija, papildomai chemoterapija, skirta didelės rizikos grupės recidyvas |
Endokrininė terapija, papildomai chemoterapija, skirta tarpinis ir didelė atkryčio rizika |
Chemoterapija |
| JOS (+++) |
Endokrininė terapija + trastuzumabas+* Chemoterapija** |
Endokrininė terapija + Trastuzumabas + Chemoterapija |
Trastuzumabas + Chemoterapija |
*Trastuzumabas (Herceptin®) nėra laikomas standartiniu moterų, turinčių mažesnių nei 1 cm navikų ir neturinčių metastazavusių limfmazgių (pNO), priežiūros standartu, ypač moterims, sergančioms labai endokrininei sistemai jautriais navikais.
**Turimi klinikinių tyrimų duomenys nepatvirtina trastuzumabo rekomendacijos be ankstesnės ar kartu taikytos chemoterapijos.
3 lentelė. Adjuvantinis gydymas, atsižvelgiant į gydymo tikslus ir rizikos kategorijas. San Galenas, 2007 m.
| JOS 2 (-) | JOS 2 (+++) | |||||||||||
|
Aukštas endokrininės jaučia. |
Nebaigtas jausmai. Į endokrininės |
Nejautrus Į endokrininės terapija |
Aukštas endokrininės jaučia |
Nebaigtas jausmai. Į endokrininės |
Nejautrus Į endokrininės terapija |
|||||||
| Žema rizika | ai | ai | ai | ai | ||||||||
|
Prome- baisu nyki rizika |
x → |
x → |
x → ai |
x → ai |
x | x |
x → e+t |
x → e+t |
x → e+t |
x → e+t |
x+t | x+t |
|
x → |
x → |
X → |
X → EE |
X → EE |
x |
x → e+t |
x → e+t |
x → e+t |
x → e+t |
x+t | x+t | |
| Didelė rizika |
heh |
heh |
heh |
heh |
x+t | x+t | ||||||
|
x→e |
x→e | x→e | x→e | X | X |
x → e+t |
x → e+t |
x → e+t |
x → e+t |
x+t x+t |
x+t x+t |
|
X-chemoterapija
E- Endokrininė terapija
T-trastuzumabas (Herceptinas)
Pagalbinis krūties vėžiu sergančių pacientų gydymas, atsižvelgiant į jautrumą endokrininei terapijai
AI – aromatazės inhibitoriai
CT – chemoterapija
Ten – tamoksifenas
SOF – kiaušidžių funkcijos slopinimas (chirurgija, spindulinė terapija,
Konservatyvus)
AC - antraciklinas + ciklofosfamidas
CEF, FEC - ciklofosfamidas + epirubicinas + 5-fluorouracilas
CAF - antraciklinas + ciklofosfamidas + 5-fluorouracilas
Tah – taksanai
Tegul - letrazolas
EXE - egzemestanas
Ana – anastrazolas
GYDYMAS ĮVAIRIUOSE BC ETAPAIS
0, I etapas
1. Organus tausojantis gydymas.
Po organus tausojančios operacijos, atsižvelgiant į ER, PR, Her-2/neu raiškos lygį, skiriamas vienas iš sisteminio gydymo būdų. Jei sisteminio gydymo nereikia, gali būti paskirta spindulinė terapija. Pieno liaukos švitinimas atliekamas naudojant fotonų spinduliuotę (6 MeV) iš tiesinio greitintuvo arba gama spinduliuotę iš 60Co įrenginio (1,25 MeV) iš dviejų tangentiškai esančių laukų, kuriais siekiama užtikrinti homogeniškiausią liaukos švitinimą. ROD 2 Gy, SOD 60 Gy. Pooperacinė sritis papildomai apšvitinama 12 Gy (po 2 Gy) doze. Pirmenybė teikiama elektroniniam trigeriui.
2. Radikali mastektomija.
Esant visoms aukščiau išvardintoms I ligos stadijos lokalizacijoms, galima atlikti radikalią mastektomiją su liaukos formos atstatymu arba be atkūrimo (paciento pageidavimu).
Sisteminis gydymas apima: chemoterapiją jaunesniems nei 50 metų pacientams, sergantiems invazinėmis formomis, hormonų terapiją tamoksifenu pacientams po menopauzės, turintiems receptorių teigiamų navikų, 5 metus. Jaunesniems nei 50 metų pacientams, kurių menstruacijų funkcija išlieka: dvišalė ooforektomija arba LHRH analogai kas mėnesį 2 metus, vartojant tamoksifeną.
Pacientams, kuriems nustatytas neigiamas ER, PR – PCT (CMF arba CAF), hormonų terapija netaikoma.
Chemoterapijos režimai 0 ir I stadijoms:
CMF Bonadonna režimas
Metotreksatas 40 mg/m*2 IV 1 para.
5FU 600 mg/m*2 IV 1 diena.
Kartokite kas 3 savaites 6 ciklus
Ciklofosfamidas 100 mg/m*2 per burną 1-14 dienų.
5FU 600 mg/m*2 IV 1 ir 8 dienas.
Prednizolonas 40 mg/m*2 per burną 1 ir 14 dienų.
Kartokite kas 4 savaites 6 ciklus.
Doksorubicinas 60 mg/m*2 IV 1 para.
Ciklofosfamidas 600 mg/m*2 IV 1 d.
II etapas
Gydymas yra toks pat kaip ir I stadijos pacientams, sergantiems N0, bet turintiems nepalankių prognostinių požymių (amžius iki 35 metų, neigiami hormoniniai receptoriai, teigiama Her 2-neu būklė) pooperaciniu laikotarpiu, išskyrus visą krūties, kai navikas lokalizuotas vidiniuose kvadrantuose arba centrinėje zonoje, taip pat visoms pacientėms, turinčioms N+ (su metastazavusiais trijų ar mažiau pažasties limfmazgių pažeidimais), papildomai apšvitinama parasterninė ir supraclavicular zonos iš pagrindinio pažeidimo pusės. .
Pooperacinis RT atliekamas klasikiniu dozių frakcionavimo režimu (ROD 2 Gy, SOD 30 Gy), atlikus organus tausojančią operaciją ir sisteminę terapiją. Pooperacinė sritis papildomai apšvitinama 12 Gy (po 2 Gy) doze.
Sergantiesiems N+, kai pažeidžiami keturi ir daugiau pažasties limfmazgių ir/ar navikui įsiskverbus į limfmazgio kapsulę, be likusios pieno liaukos, apšvitinama ir parasterninė, suprasubklaviarinė-pažasties zona pažeistoje pusėje.
VISIEMS II stadijos pacientams turi būti taikoma adjuvantinė sisteminė chemoterapija (CMF, AC, TAC, AC+T, FAC, CAF, FEC, A+ CMF).
Su +ER tamoksifenu 5 metus.
Dėl -ER - chemoterapija.
Pacientams, kuriems teigiamas Her 2-neu - trastuzumabas 8 mg/kg 1 dieną, kas 21 dieną 4 mg/kg
Chemoterapijos režimai:
ciklofosfamidas 100 mg/m*2 per burną 1-14 dienų.
5FU 600 mg/m*2 IV 1 ir 8 dienas.
kartoti kas 28 dienas.
metotreksatas 40 mg/m*2 IV 1 ir 8 d.
5FU 600 mg/m*2 IV 1 ir 8 dienas.
kartoti kas 28 dienas.
kartoti kas 21-28 dienas.
5FU 500 mg/m*2 IV 1 ir 8 dienos.
doksorubicinas 50 mg/m*2 IV nuolatinė infuzija 72 valandas 1-3 dienas.
ciklofosfamidas 500 mg/m*2 IV 1 d.
pakartokite 21, jei atsistato hematologiniai parametrai.
Taxotere 75 mg/m*2 IV 1 diena.
Doksorubicinas 50 mg/m*2 IV 1 para.
Ciklofosfamidas 500 mg/m*2 IV 1 para.
kartoti kas 21 dieną.
Ciklofosfamidas 600 mg/m*2 IV 1 d.
5FU 600 mg/m*2 IV 1 diena.
Pakartokite kas 21-28 dienas.
Doksorubicinas 60 mg/m*2 IV 1 para.
Ciklofosfamidas 600 mg/m*2 IV 1 d.
Kartoti kas 3-4 savaites, priklausomai nuo hematologinių parametrų atsigavimo.
doksorubicinas 60 mg/m*2 IV 1 para.
ciklofosfamidas 600 mg/m*2 IV 1 d. X 4 ciklai.
Tęskite paklitakselio 175 mg/m*2 IV infuziją 3 valandas kartą per 3 savaites 4 ciklus.
Doksorubicinas 60 mg/m*2 IV 1 para.
Ciklofosfamidas 600 mg/m*2 IV 1 diena x 4 ciklai.
Tęskite docetakselio 75 mg/m*2 IV vartojimą kartą per 3 savaites 4 ciklus.
Ciklofosfamidas 75 mg/m*2 per burną 1-14 dienų.
Epirubicinas 60 mg/m*2 IV 1 para.
5FU 500 mg/m*2 IV 1 ir 8 dienos. kas mėnesį 6 ciklai.
Doksorubicinas 75 mg/m*2 IV 1 dieną kas 3 savaites 4 ciklus.
Ciklofosfamidas 600 mg/m*2 IV 1 d.
Metotreksatas 40 mg/m*2 IV 1 ir 8 d.
5FU 600 mg/m*2 IV 1 ir 8 dienas.
Kartokite 8 ciklus kas 3 savaites.
IIA stadijoje bendrieji efektai nustatomi pagal lentelę. 4.
4 lentelė. Metastazių nebuvimas pažasties limfmazgiuose
|
Menstruacinis statusą |
Žema rizika |
Vidutinė ir didelė rizika |
|
Hormonams jautrūs navikai |
||
|
Menstruacijos |
Tamoksifenas zoladeksas arba diferelinas |
Chemoterapija chemoterapija + tamoksifenas (jei kiaušidžių funkcijos išjungimas) |
|
Postmenopauzė |
Tamoksifenas IA |
Tamoksifenas arba chemoterapija + tamoksifenas arba AI |
|
Hormonams atsparūs navikai |
||
|
Menstruacijos |
Chemoterapija |
|
|
Postmenopauzė |
Chemoterapija |
|
Pacientams, kuriems teigiamas Her 2-neu - trastuzumabas 8 mg/kg 1 dieną, kas 21 dieną 4 mg/kg 1 metus. Reprodukcinio amžiaus pacientams, kuriems yra ER (-) ir PR (-) būklė kartu su PCT (taksanais arba SMF, išskyrus antraciklinus). Pacientams po menopauzės, kuriems yra ER(+) ir PR(+) būklė kartu su IA, ER(-) ir PR(-) būsena, būtina atlikti gydymą kartu su PCT (taksanais arba SMF, išskyrus antraciklinus).
Moterims prieš menopauzę, turinčioms 8 ar daugiau metastazavusių limfmazgių po 6 chemoterapijos kursų ir besitęsiančių menstruacijų, dvišalės ooforektomijos arba kiaušidžių funkcijos išjungimo, skiriant LHH atpalaiduojančio hormono agonistų (giserelino – 3,6 mg po oda kas 2 8 dienas). 2 metus, triptorelinas po 3,75 mg kas 28 dienas 2 metus), vartojant tamoksifeną po 20 mg per parą 5 metus. Jei po 6 PCT kursų menstruacijų funkcija nutrūksta, 5 metus skiriama 20 mg tamoksifeno per parą.

Pacientams, kuriems nustatytas teigiamas Her 2-neu - trastuzumabas 8 mg/kg 1 dieną, kas 21 dieną 4 mg/kg, 1 metus. Reprodukcinio amžiaus pacientams, kuriems yra ER (-) ir PR (-) būklė kartu su PCT (taksanais arba SMF, išskyrus antraciklinus). Pacientams po menopauzės, kuriems yra ER(+) ir PR(+) būklė kartu su IA, ER(-) ir PR(-) būsena, būtina atlikti gydymą kartu su PCT (taksanais arba SMF, išskyrus antraciklinus).
Chirurgija praėjus 3 savaitėms po RME gydymo pabaigos pagal Madeną, radikali pieno liaukos rezekcija, organus išsauganti ar rekonstrukcinė plastinė chirurgija.
Chirurginis gydymas. Chirurginė procedūra atliekama pagal visuotinai priimtą metodą radikalios mastektomijos srityje (pagal Madden, Patey). Chirurginės intervencijos mastas (mastektomijos galimybė) priklauso nuo naviko proceso apimties. Visais atvejais nurodomas trijų lygių regioninių limfmazgių pašalinimas: pažasties, poraktikaulio, pomentiniai su vėlesniu jų žymėjimu. Navikas turi būti pažymėtas pagal dydį ir vietą pieno liaukos kvadrantuose.
Galima atlikti neatidėliotiną arba uždelstą rekonstrukcinę operaciją (paciento pageidavimu).
Pooperacinė radioterapija. Pooperacinis RT atliekamas klasikiniu dozių frakcionavimo režimu (ROD 2 Gy, SOD iki ekvivalentinės 60 Gy dozės). Švitinimo laukai: supraclavicular, pažastinis, parasterninis, krūtinės siena (prie рТ3, 4). 61. Raudonųjų kraujo kūnelių citologinis ar histologinis diagnozės patikrinimas, bendras kraujo tyrimas (6 rodikliai), bendras šlapimo tyrimas, kraujas chemijai (9 rodikliai), kraujas koagulogramai, elektrokardiografija, fluorografija arba plaučių, pieno liaukų ultragarsinis tyrimas. regioninės zonos, kepenys, dubens organai, mamografija. Duktografija, magnetinio rezonanso tomografija, pieno liaukų kompiuterinė tomografija, hormonų lygių (ER -, ER+, Her-2-neu) nustatymas, apoptozė, CA15-3 esant galimybei ir pagal indikacijas.
Informacija
Šaltiniai ir literatūra
- Kazachstano Respublikos sveikatos apsaugos ministerijos ligų diagnostikos ir gydymo protokolai (2007 m. gruodžio 28 d. įsakymas Nr. 764)
- 1. V.F. Semiglazovas, V.V. Semiglazovas, K. Š. Nurgazievas. Krūties vėžio gydymo standartų pagrindimas., 362 p., Almata, 2007 m. 1. Barroso G, Menqcal g. Felixas H. Roiasas-Ruisas J.C. ir kt. Aromatazės inhibitoriaus letrozolo ir klomifeno citrato, kaip rekombinantinio folikulus stimuliuojančio hormono adjuvantų, veiksmingumo palyginimas kontroliuojant kiaušidžių hiperstimuliaciją: perspektyvus, atsitiktinių imčių, aklas klinikinis tyrimas. //Fertil Steril .- 2006.- Vol 86p.1428-1431 2. Bogaerts J, Cardoso F, Buyse M ir kt. Genų parašo įvertinimas kaip prognostinė priemonė: iššūkiai MINDACT tyrimo projekte.//Nat Clin Pract Oncol .-2006.- Vol .3: p.540-551 3. Clarke CA, Glaser SL. Neseniai sumažėjęs hormonų terapijos naudojimas ir krūties vėžio dažnis: klinikiniai ir populiacijos įrodymai. // J Clin Oncol.-2006.-Tol.24.p 49 4. Coates AS, Keshaviah A, fthurlimann B ir kt. Penkeri metai letrozolo, palyginti su tamoksifenu, kaip pradinė adjuvantinė terapija moterims po menopauzės, sergančioms ankstyvuoju endokrininės sistemos organų vėžiu: tyrimo BIG 1-98 atnaujinimas // J Clin Oncol .-2007 -Vol. 25 p.486-492 5. Colleoni M, Rotrnensz N, Peruzzotti G ir kt. Peritumorinės kraujagyslių invazijos masto prognozinis vaidmuo operuojamo krūties vėžio atveju. Ann Oncol .-2007 (priimta skelbti) 6. Coombes RC, Kilburn LS, Snowdon CF ir kt. Eksemestano ir tamoksifeno išgyvenamumas ir saugumas po 2–3 metų gydymo tamoksifenu (tarpgrupinis egzemestano tyrimas): atsitiktinių imčių kontroliuojamas tyrimas. // Lancet.- 2007.- Vol.349.p.1110-1117 7. Goldhirsch A, Glick JH , Gelber RD et al. Susitikimo akcentai: tarptautinis ekspertų sutarimas dėl pirminio ankstyvo krūties vėžio gydymo.//Ann Oncol.-2005.-Tol.16.p.1569-1583 8. Goldhirsch A; Cda^es AS, Gelber RD et al. Pirmiausia pasirinkite tikslą: geresnis adjuvanto gydymo krūties vėžiu sergantiems pacientams pasirinkimas. // Ann Oncol.-2006.-17, p. 1772-1776 9. Goss PE, Ingle JNJ Martino S ir kt. Atsitiktinis letrozolo tyrimas po tamoksifeno, kaip išplėstinės adjuvantinės terapijos gydant receptorių teigiamą krūties vėžį: atnaujintos išvados iš NCIC CTG MA.17. // JNCI Cancer Spectrum.-2005.- Vol.97.p.1262-1271 10. Howell A, Cuzick J, Baum M ir kt. ATAC (Arimidex, Tamoxifen, Alone arba In Combination) tyrimo rezultatai, baigus 5 metų adjuvantinį krūties vėžio gydymą. // Lancet.- 2005.- Vol 365.p.60-62 11. Jakesz R, Jonat W, Gnant M ir kt. Moterų po menopauzės, sergančių ankstyvuoju endokrininės sistemos sutrikimu jautriu krūties vėžiu, pakeitimas anastrozolu po 2 metų" adjuvanto tamoksifeno: bendri 8-ojo ABCSG ir ARNO 95 tyrimo rezultatai. // Lancet.- 2005.- Vol 366.p.455-462 12. James CR, Ouinn JE, Mullan PB ir kt. BRCA1, potencialus nuspėjamasis biomarkeris gydant krūties vėžį //Onkologas.-2007.-2 tomas, p. 142-150 13. Jimenez-Gordo AM. De Las Heras B. Zamora P. ir kt.: Goserelino kiaušidžių* abliacijos nesėkmė moterims, sergančioms krūties vėžiu prieš menopauzę: dvi atvejų ataskaitos. //Gynecol Oncol .- 2000. - Vol 76 p.126-127 14. Joensuu H, Kellokumpu-Lehtinen PL, Bono P ir kt. Adjuvantas docetakselis arba vinorelbinas su trastuzumabu arba be jo nuo krūties vėžio. // N Engl J Med .- 2006.- Vol 354. p.809-820 15. Kaufmann M, Hortobigyi GN, Goldhirsch A, : et al. Tarptautinės ekspertų grupės rekomendacijos dėl operuojamo krūties vėžio neoadjuvantinio (pirminio) sisteminio gydymo: atnaujinimas // J Clin Oncol .- 2006.-Vol 24p.1940-1949 16. Korreman SS. Pedefsen AN. Aarup LR et"al. Širdies ir plaučių komplikacijų tikimybės sumažinimas po krūties vėžiui pritaikyto kvėpavimo radiotechrapv. Int J Radiot //Oncol Biol Phvs.-2006.- Vol 65.p.1375-1380 17. Kurtz J. EUSOMA Working Group. Radioterapijos gydomasis vaidmuo gydant operuojamą krūties vėžį. //Eur J Cancer.-2002.- Vol 38.p.1961-1974 18. Mauriac L, Keshaviah A. Debled M Mouridsen H et al. Ankstyvo atkryčio lemiantys veiksniai moterims po menopauzės, sergančioms hormonų receptorių teigiamu krūties vėžiu BIG 1-98 tyrime//Ann Oncol.- 2007.- Vol. 14 p.320-327 19. Perez EA. Adjuvantinės chemoterapijos derinimas su biologine terapija. St. Gallen. .- //Breast.-2007 .- Vol.16 (Supppl): p105-111 20. Piccart-Gebhart MJ, Procter M, Leyland-Jones B ir kt. Trastuzumabas po adjuvantinės chemoterapijos sergant HER2 teigiamu krūties vėžiu. // N Engl J Medi -2005.-Vol.353p.1659-1672, 21. Recht A. Edge SB. Splin LJ. Robinson PSet al. Postmastectomy radiotherapy: "Clinical practice directions of, American Society of Clinical Oncology//. J Clin Oncology. – 2001 – T. 19.p. 1539-69 22. Regan MM, Viale G, Mastropasqua MG ir kt. Pakartotinis adjuvanto krūties vėžio tyrimų įvertinimas: hormonų receptorių būklės įvertinimas imunohistocheminiais ir ekstrahavimo tyrimais. //JNCI vėžio spektras.-2006-t. 98 p. 1571-1581 23. Romond EH, Perez EA, Bryant J ir kt. Trastuzumabas ir adjuvantinė chemoterapija operuojamam HER2 teigiamam krūties vėžiui gydyti. // N Engl J Med.-2005.-T. 353 p.1673-1684 24. Semiglazovas V.F., Semiglazovas V.V. Dashyan G.A. ir kt. 2 fazė Randomizuotas pirminės endokrininės terapijos ir chemoterapijos tyrimas pacientams po menopauzės, sergančių estrogenų receptorių teigiamu krūties vėžiu // Vėžys. -2007-110 t.-psl. 244-254 25. Slamon D, BCIRG 006 II tarpinė analizė. San Antonio Breast Cancer Symposium, 2006. http://www.bcirg.org/Internet/BCIRG+at+SABCS+2006/default.htm 26. Sorlie T, Tibshirani R, Parker J ir kt. Pakartotinis krūties naviko potipių stebėjimas nepriklausomuose genų ekspresijos duomenų rinkiniuose. // Proc Natl Acad Sci U S A .- 2003.- Vol.100p.8418-8423 27. Sorlie T., Perou CM, Tibshirani R et al. Krūties karcinomų genų ekspresijos modeliai išskiria navikų poklasius, turinčius klinikinės reikšmės. // Proc Natl Acad Sci U S A .-2001.- Vol. 98 p. 10869-10874 28. Sparano JA. SIUVĖJAS: bandymas, priskiriantis individualias gydymo galimybes. // Clin Breast Cancer. – 2006. – T. 7: p347-350 29. Winer EP, Hudis C, Burstein HJ ir kt. Amerikos klinikinės onkologijos draugijos technologijos įvertinimas dėl aromatazės inhibitorių naudojimo kaip adjuvantinės terapijos moterims po menopauzės, sergančioms hormonų receptorių teigiamu krūties vėžiu: būklės ataskaita, 2004 m. //J Clin Oncol.- 2005.- Vol 23: p.619-629. 30. Wolff AC, Hammond ME, Schwartz JN ir kt. Amerikos klinikinės onkologijos draugija/Amerikos patologų kolegija Žmogaus epidermio augimo faktoriaus receptorių 2 tyrimo rekomendacijos sergant krūties vėžiu // Arch Pathol Lab Med.-2007.- Vol.131p.18.
Informacija
Mukhambetovas S.M., Onkologijos tyrimų centras
Prikabinti failai
Dėmesio!
- Savarankiškai gydydami galite padaryti nepataisomą žalą savo sveikatai.
- MedElement svetainėje ir mobiliosiose aplikacijose „MedElement“, „Lekar Pro“, „Dariger Pro“, „Ligos: terapeuto vadovas“ skelbiama informacija negali ir neturi pakeisti tiesioginės konsultacijos su gydytoju. Būtinai kreipkitės į gydymo įstaigą, jei turite kokių nors jums rūpimų ligų ar simptomų.
- Vaistų pasirinkimas ir jų dozavimas turi būti aptarti su specialistu. Tik gydytojas, atsižvelgdamas į ligą ir paciento kūno būklę, gali paskirti tinkamą vaistą ir jo dozę.
- „MedElement“ svetainė ir mobiliosios aplikacijos „MedElement“, „Lekar Pro“, „Dariger Pro“, „Ligos: terapeuto katalogas“ yra išskirtinai informacijos ir nuorodų ištekliai. Šioje svetainėje paskelbta informacija neturėtų būti naudojama neteisėtai pakeisti gydytojo nurodymus.
- MedElement redaktoriai nėra atsakingi už jokius sužalojimus ar turtinę žalą, atsiradusią dėl šios svetainės naudojimo.
Pacientėms, sergančioms hormonams jautriais krūties piktybiniais navikais, skiriama kompleksinė terapija. Konkretaus režimo pasirinkimas priklauso nuo vėžiu sergančio paciento amžiaus, ligos stadijos, metastazių ypatybių ir gali apimti šiuos gydymo būdus:
Chirurginis pažeisto audinio pašalinimas. Atsižvelgiant į proceso paplitimą ir limfmazgių įsitraukimą į jį, atliekama pieno liaukos rezekcija. Kalbant apie apimtį, tokia operacija gali būti dalinė (lumpektomija), kvadranto viduje (kvadrantektomija), sektorinė, pilna (mastektomija), visa (liaukos pašalinimas su limfmazgiais, krūtinės raumenimis, kraujagyslėmis, šonkauliais) arba paliatyvioji (dėl pažengusios vėžio formos). Intervencija atliekama naudojant skalpelį arba kibernetinį peilį, kuris papildomai apšvitina audinį gama spinduliais.
Terapija radiacija. Prieš operaciją skiriama sumažinti naviko tūrį ir aplinkinių audinių patinimą. Pooperaciniu laikotarpiu jis naudojamas siekiant išvengti nuo hormonų priklausomo vėžio atkryčio. Radioterapija po operacijos tiesiogiai nurodoma, kai limfmazgiuose aptinkamos vėžio ląstelės. Esant neoperuojamoms ligos formoms, jis lėtina naviko augimą ir padeda pailginti paciento gyvenimą. Spinduliuotės plotas ir gydomoji dozė apskaičiuojami atsižvelgiant į proceso pasiskirstymo plotą ir paciento būklę.
Chemoterapija. Juo siekiama sunaikinti aktyviai besidauginančias ląsteles, sumažinti neoplazijos dydį ir užkirsti kelią atkryčiui. Chemoterapijai jautrūs tiek naviko audiniai, tiek kitos aktyviai besidauginančios ląstelės (kaulų čiulpai, imuninė sistema, plaukų folikulai, epidermis). Citostatikai dažniausiai skiriami vaisingo amžiaus moterims ir pacientams, kuriems yra padidėję regioniniai limfmazgiai. Moterims prieš ir po menopauzės, kurioms yra maža metastazių rizika, šis metodas netinka.
Hormonų terapija. Kadangi šio tipo krūties vėžys yra jautrus hormonams, jo gydymui naudojami vaistai, veikiantys karcinomos ląstelių hormoninius receptorius. Vaistiniai preparatai, blokuojantys lytinių hormonų sintezę ar funkciją, rekomenduojami priešoperacinio pasiruošimo didesniems nei 5 cm navikams šalinimo metu ir po operacijos esant kitoms ligos formoms. Reprodukciniame amžiuje galima atlikti ooforektomiją. Hormonų terapija pagerina išgyvenamumo prognozę 25%.
Siekiant sumažinti psichologines ir estetines problemas, kylančias dėl dalinio, visiško ar visiško pieno liaukos pašalinimo, atliekama rekonstrukcinė plastinė chirurgija. Jos gali būti atidėtos, atliekamos baigus visus gydymo etapus arba vienos pakopos, atliekamos iškart po krūties rezekcijos. Siekiant pagerinti pooperacinio periodo eigą, pacientui skiriama dietos korekcija ir vaistų komplikacijų profilaktika (skiriami kalcio preparatai osteoporozės profilaktikai, hepatoprotektoriai). Esant sunkiems emociniams sutrikimams, būtina psichiatro konsultacija ir antidepresantų bei anksiolitinių vaistų skyrimas.