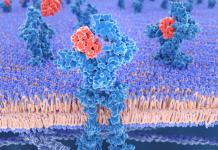
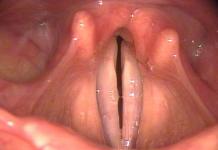
Η πλαστική χειρουργική του δέρματος είναι το μεγαλύτερο τμήμα της πλαστικής χειρουργικής. Οι μέθοδοί του είναι πολύ διαφορετικές. Τις περισσότερες φορές στην κλινική πράξη, χρησιμοποιείται μια αυτοπλαστική τεχνική επεμβάσεων, τόσο με ελεύθερο όσο και με μη ελεύθερο δερματικό πτερύγιο. Το έργο της πλαστικής χειρουργικής δέρματος είναι η τέχνη της μερικής ή πλήρους αποκατάστασης της εμφάνισης, του σχήματος και της λειτουργίας διαφόρων οργάνων και περιοχών του ανθρώπινου σώματος που έχουν καταστραφεί ή χαθεί ως αποτέλεσμα τραυματισμού, ασθένειας, καθώς και λόγω δυσπλασιών. ή αλλαγές που σχετίζονται με την ηλικία.
Μη ελεύθερη μεταμόσχευση δέρματος. Η βασική αρχή του μη ελεύθερου μοσχεύματος δέρματος είναι η αποκοπή ενός κρημνού δέρματος σε ένα μίσχο τροφοδοσίας μαζί με τον υποκείμενο λιπώδη ιστό, μέσα στον οποίο περνούν τα αιμοφόρα αγγεία που τροφοδοτούν το κρημνό. Σε αυτή την περίπτωση, το πόδι του πτερυγίου πρέπει να είναι φαρδύ, να μην λυγίζει, να μην έχει τάση, να μην πιέζεται από επίδεσμο κ.λπ.
Ο απλούστερος τύπος μη-ελεύθερης πλαστικής δέρματος είναι μέθοδος ανανέωσης και σύσφιξης των άκρων των πληγών.Συχνά αυτός ο τύπος μεταμόσχευσης δέρματος πραγματοποιείται με τη βοήθεια πρόσθετων δερματικών τομών που σχηματίζουν τριγωνικά, ωοειδή και άλλους τύπους δερματικών πτερυγίων (μέθοδοι των A.A. Limberg, Joseph), που κινούνται σε σχέση με τα πόδια που τρέφονται και επιτρέπουν το κλείσιμο δερματικών ελαττωμάτων - πληγών , έλκη, ελαττώματα δέρματος μετά την εκτομή ουλών. Σε αυτόν τον τύπο μεταμόσχευσης δέρματος, το πτερύγιο του δέρματος αποκόπτεται από τους ιστούς που βρίσκονται σε κοντινή απόσταση από το ελάττωμα.
Σε περιπτώσεις που οι ιστοί που γειτνιάζουν με το ελάττωμα του δέρματος δεν επαρκούν για να το κλείσουν, χρησιμοποιείται πλαστική με δερματικό πτερύγιο σε ένα πόδι. Το πτερύγιο του δέρματος κόβεται σε ένα μέρος του σώματος μακριά από το ελάττωμα που πρόκειται να κλείσει. Παραδείγματα του τύπου πλαστικής με δερματικό πτερύγιο στο πόδι μπορεί να είναι η "ιταλική μέθοδος", η πλαστική με "πτερύγιο γέφυρας" σύμφωνα με τους N.V. Sklifosovsky και Sontag, η πλαστική σύμφωνα με τη μέθοδο του V.P. Filatov "στέλεχος Filatov".
Μέθοδος «Ιταλικό πλαστικό» στο πόδιπερισσότερο κατάλληλος. Μετά την επούλωση του κρημνού στην περιοχή του ελαττώματος, γίνεται τομή του μίσχου του. Στη χώρα μας, η ανάπτυξη της μεθόδου της πλαστικής χειρουργικής με δερματικό πτερύγιο στο πόδι συνδέεται με τα ονόματα των N.A. Bogoraz, N.N. Blokhin, B.V. Parin.
Η πλαστική "μέθοδος γέφυρας" σύμφωνα με τον N.V. Sklifosovsky συνίσταται στο γεγονός ότι κόβεται μια ταινία με λιπαρή επιδερμίδα στην πλάτη ή στο στομάχι, η οποία κόβεται στην περιτονία και η πληγή κάτω από αυτήν ράβεται. Το δερματικό πτερύγιο που παραμένει στα δύο πόδια ανυψώνεται και η περιοχή του άκρου με ελάττωμα ιστού φέρεται κάτω από αυτό, στο οποίο συρράπτεται αυτό το πτερύγιο. Αυτή η πλαστική μέθοδος είναι αρκετά αποτελεσματική, αλλά έχει περιορισμένη εφαρμογή.
Δερματική μέθοδος πλαστικά σύμφωνα με το V.P. Filatov - «Φιλάτοφ στέλεχος"είναι ως εξής: ένα δερματικό πτερύγιο που χωρίζεται με τη μορφή ταινίας ράβεται με τη μορφή σωλήνα. Η πληγή κάτω από αυτό ράβεται σφιχτά. Συνήθως ένα τέτοιο πτερύγιο κόβεται από το δέρμα της κοιλιάς, της γλουτιαίας περιοχής, του μηρού ή του ώμου. Μετά τη συγκομιδή του πτερυγίου, «εκπαιδεύεται» με καθημερινό τράβηγμα με λαστιχένια λωρίδα ενός από τα πόδια του πτερυγίου, ξεκινώντας από 10 λεπτά έως 1-2 ώρες για 2-4 εβδομάδες. Κατά τη διάρκεια αυτής της περιόδου, η παροχή αίματος αναδομείται και το πτερύγιο αρχίζει να τροφοδοτείται μέσω του ποδιού που δεν είχε τσιμπήσει. Η μεταφορά του στελέχους του κρημνού στο ελάττωμα ιστού που πρόκειται να κλείσει πραγματοποιείται συχνότερα μέσω του χεριού του ασθενούς, στο οποίο το πτερύγιο συρράπτεται με το άκρο που έχει χάσει την ικανότητα παροχής αίματος στους ιστούς του κρημνού. Μετά την πλήρη εμφύτευση του ποδιού του κρημνού στο χέρι, διασταυρώνεται στην περιοχή του άλλου ποδιού, το οποίο φέρεται στην περιοχή του ελαττώματος του ιστού και στερεώνεται σε αυτό. Μετά από 3 εβδομάδες κόβεται ο κρημνός με το χέρι και ολοκληρώνεται η διαδικασία πλαστικής χειρουργικής του δερματικού ελαττώματος.
Η επιτυχία της μεταμόσχευσης δέρματος σύμφωνα με τη μέθοδο του V.P. Filatov εξασφαλίζεται από την καλή παροχή αίματος στους ιστούς του κρημνού. Με τη βοήθεια του στελέχους Filatov, είναι δυνατό να σχηματιστούν η μύτη, τα βλέφαρα, τα χείλη, τα αυτιά, τα μάγουλα. Το στέλεχος Filatov έχει ιδιαίτερη σημασία για το πλαστικό κλείσιμο ενός δερματικού ελαττώματος που σχηματίζεται από ένα τροφικό έλκος, καθώς και των δερματικών ελαττωμάτων του κολοβώματος του άκρου.
Δωρεάν μόσχευμα δέρματος. Αυτός ο τύπος μεταμόσχευσης δέρματος χρησιμοποιείται για να κλείσει μεγάλα ελαττώματα του δέρματος. Τις περισσότερες φορές χρησιμοποιείται για να κλείσει την επιφάνεια του τραύματος μετά από εγκαύματα του δέρματος. Υπάρχουν διάφορες μέθοδοι ελεύθερης μεταμόσχευσης δέρματος, καθεμία από τις οποίες έχει τις δικές της ενδείξεις.
Μέθοδος Reverden-Yanovich-Chainskyσυνίσταται στο γεγονός ότι σε ένα υγιές μέρος του σώματος, κομμάτια δέρματος μεγέθους 0,5 cm αποκόπτονται με ξυράφι μαζί με το θηλώδες στρώμα του δέρματος και τοποθετούνται σε μια κοκκώδη επιφάνεια τραύματος. Αυτή η μέθοδος πλαστικής δεν μπορεί να χρησιμοποιηθεί για το κλείσιμο δερματικών ελαττωμάτων στο πρόσωπο, καθώς και στην περιοχή των αρθρώσεων λόγω της πιθανότητας σχηματισμού πυκνών ουλών.
Η μέθοδος του Thierschσυνίσταται στην αποκοπή των επιδερμικών δερματικών πτερυγίων και την τοποθέτησή τους σε μια επιφάνεια πληγής προετοιμασμένη για πλαστική. Τα κομμένα πτερύγια έχουν μέγεθος 1,5x3,0 εκ. Συνήθως λαμβάνονται στην περιοχή των μηρών. Πάνω από το τραύμα, κλειστό με δερματικό πτερύγιο, εφαρμόζεται ασηπτικός επίδεσμος με αντιβιοτικά.
Ευρέως διαδεδομένο στην πλαστική χειρουργική για το κλείσιμο των ελαττωμάτων του δέρματος που λαμβάνονται μέθοδος πλαστικής δέρματος με διάτρητο πτερύγιο. Ένα χαλαρό μόσχευμα δέρματος λαμβάνεται συνήθως από την κοιλιά. Πριν στερεωθεί το μόσχευμα δέρματος στην επιφάνεια του τραύματος, γίνονται διατρήσεις με νυστέρι σε όλη την περιοχή του. Στις άκρες του ελαττώματος του δέρματος, το πτερύγιο στερεώνεται με ράμματα. Από πάνω εφαρμόζεται άσηπτος επίδεσμος.
Σε περιπτώσεις όπου είναι απαραίτητο να κλείσετε μεγάλα ελαττώματα του δέρματος, το πτερύγιο του δέρματος λαμβάνεται χρησιμοποιώντας ειδικές συσκευές - δερματώματα, τα σχέδια των οποίων είναι πολύ διαφορετικά. Τα χειροκίνητα, ηλεκτρικά και πνευματικά δερματώματα επιτρέπουν την αποκοπή δερματικών πτερυγίων διαφορετικού πάχους και περιοχών. Η δερματική αποκοπή του δερματικού μοσχεύματος έχει μεγάλη σημασία για τη θεραπεία των εν τω βάθει δερματικών εγκαυμάτων.
Στην κλινική πρακτική, είναι συχνά απαραίτητο να χρησιμοποιηθεί ένας συνδυασμός μεθόδων μεταμόσχευσης δέρματος, καθώς είναι δύσκολο να προτιμηθεί οποιαδήποτε μέθοδος μοσχεύματος.
Μεταξύ των μεθόδων πλαστικών δέρματος Το βρεφοπλαστικό μόσχευμα δέρματος πρέπει να διακρίνεται -μεταμόσχευση δερματικών μοσχευμάτων που λαμβάνονται από πτώματα εμβρύων 6 μηνών. Οι τύποι πλαστικών και η μέθοδος λήψης του μοσχεύματος δεν διαφέρουν από αυτά που περιγράφηκαν παραπάνω. Το πλεονέκτημα της βρεφοπλαστικής μεταμόσχευσης δέρματος είναι ότι το εμβρυϊκό δέρμα έχει ασθενείς αντιγονικές ιδιότητες και επιβιώνει καλά στην επιφάνεια του τραύματος. Αυτό εξαλείφει την ανάγκη επιλογής δότη για συμβατότητα ομάδας.
55. Τοπογραφία του αντιβραχίου (μύες, περιτονία, κυτταρικοί χώροι, νευροαγγειακοί σχηματισμοί). Έκθεση της ωλένης, των ακτινικών αρτηριών και του μέσου νεύρου.
Όρια του αντιβραχίου:
1. κορυφή- μια κυκλική γραμμή που τραβιέται 4 cm κάτω από τη γραμμή της κάμψης του αγκώνα.
2. χαμηλότερα- κυκλική γραμμή 2 cm πάνω από την άπω δερματική πτυχή του καρπού.
Πρόσθιο αντιβράχιο
1. ΔέρμαΗ μπροστινή επιφάνεια είναι λεπτή, κινητή, διπλώνεται εύκολα.
2. Υποδόριος ιστόςέχει μια πολυεπίπεδη, χαλαρή δομή.
3. Επιφανειακή περιτονίαλεπτό, σχηματίζει ένα δοχείο για επιφανειακά αγγεία και νεύρα. Το εξωτερικό δερματικό νεύρο του αντιβραχίου συνοδεύει τις εξωτερικές φλέβες. Κλάδοι του έσω δερματικού νεύρου του αντιβραχίου συνοδεύουν το v. basilica antebrachii.
4. Ίδια περιτονίααντιπροσωπεύεται από ένα πυκνό, λεπτό φύλλο. Δίνει σπιρούνια στην ακτίνα, την ωλένη και μαζί με την μεσόστεια μεμβράνη σχηματίζει 2 μυϊκές κλίνες: έξω και πρόσθιο.
Εξωτερικό κρεβάτιπεριλαμβάνει τον βραχιοραδιακό μυ, τους μακρούς και βραχείς εκτατές του καρπού. Όλοι οι μύες χωρίζονται μεταξύ τους με λεπτά διαφράγματα περιτονίας.
μπροστινό κρεβάτιοριοθετείται εμπρός από τη δική του περιτονία, οπίσθια από τα οστά και τη μεσοστεητική μεμβράνη. Σε αυτό διακρίνονται οι ενδομυϊκές, μυομεσοειδείς ρωγμές και ο κυτταρικός χώρος του Pirogov (στο κάτω τρίτο). Το πρόσθιο κρεβάτι χωρίζεται με ένα βαθύ φύλλο περιτονίας σε επιφανειακά και βαθιά τμήματα.
Στην πρόσθια περιοχή του αντιβραχίου, οι μύες είναι διατεταγμένοι σε τέσσερα στρώματα διαδοχικά προς την κατεύθυνση από έξω προς τα μέσα:
1. 1η στρώση- brachioradialis, pronator teres, flexor carpi radialis, long palamar, flexor carpi ulnaris
2. 2η στρώση- επιφανειακός καμπτήρας των δακτύλων.
3. 3η στρώση- μακρύς καμπτήρας του αντίχειρα και βαθύς καμπτήρας των δακτύλων.
4. 4η στρώση- μόνο στο κάτω τρίτο του αντιβραχίου - ένας τετράγωνος πρηνιστής.
Τα αγγεία και τα νεύρα του αντιβραχίου αντιπροσωπεύονται από 4 δέσμες: εξωτερική, εσωτερική, μέση και πρόσθια μεσοοστική. Η εξωτερική δέσμη εντοπίζεται μεταξύ του βραχιονιαίου μυός και του ακτινικού καμπτήρα του καρπού στην ακτινωτή αυλάκωση. Σε αυτή την αύλακα βρίσκονται η ακτινωτή αρτηρία, οι ζευγαρωμένες φλέβες που τη συνοδεύουν και ο επιφανειακός κλάδος του ακτινωτού νεύρου, που βρίσκεται προς τα έξω από την αρτηρία. Στο όριο του μεσαίου και κάτω τριτημορίου του αντιβραχίου, ο κλάδος αυτός περνά στην οπίσθια επιφάνεια της περιοχής.
Ενδιάμεση δέσμη(ωλένια αρτηρία με δύο φλέβες και ωλένιο νεύρο) βρίσκονται μεταξύ του ωλένιου καμπτήρα του καρπού και του επιφανειακού καμπτήρα των δακτύλων στην ωλένια αυλάκωση. Το ωλένιο νεύρο καταλαμβάνει μια έσω θέση σε σχέση με την αρτηρία.
Μέση δέσμηπεριλαμβάνει ν. medianus και το συνοδό του α. mediana (από την πρόσθια μεσόστεια αρτηρία). Στο άνω τρίτο του αντιβραχίου, το μέσο νεύρο περνά ανάμεσα στις κεφαλές του στρογγυλού πρηνιστή, στο μεσαίο τρίτο - στο διάστημα μεταξύ των επιφανειακών και βαθιών καμπτήρων των δακτύλων. Στο κάτω τρίτο του αντιβραχίου n. Ο διάμεσος διέρχεται μεταξύ των τενόντων του ακτινικού καμπτήρα του καρπού και του επιφανειακού καμπτήρα των δακτύλων, που καλύπτεται μπροστά από τον τένοντα του μακριού παλαμιαίου μυός.
Πρόσθια ενδιάμεση νευροαγγειακή δέσμηαντιπροσωπεύεται από την πρόσθια μεσόστεια αρτηρία με 2 φλέβες και το ομώνυμο νεύρο. Η αρτηρία εκπέμπει πολυάριθμους κλάδους στους μύες του αντιβραχίου και εμπλέκεται στο σχηματισμό του αρτηριακού δικτύου του καρπού.
Μεταξύ της 3ης και 4ης στιβάδας των μυών στο πρόσθιο τμήμα του αντιβραχίου βρίσκεται ένα βαθύ κυτταρικός χώρος του αντιβραχίου του Pirogov. Επεκτείνεται μέχρι την μεσόστεια μεμβράνη μέχρι την αρχή του εν τω βάθει καμπτήρα των δακτύλων από αυτήν και συνεχίζει προς τα κάτω στον καρπιαίο σωλήνα. Οι πυώδεις ραβδώσεις μπορούν να εξαπλωθούν στο χώρο του Pirogov από τη μεσαία περιτονιακή κλίνη της παλάμης μέσω του καρπού του καναλιού, από τους ακτινωτούς και ωλένιους αρθρικούς θύλακες του χεριού με επιπλεγμένη τενοντοκολπίτιδα.
Χαρακτηριστικά των τοπογραφικών και ανατομικών σχέσεων του μέσου και του κάτω τριτημορίου του αντιβραχίου:
1. Στο άνω και στο μεσαίο τρίτα του αντιβραχίου, οι νευροαγγειακές δέσμες καλύπτονται από μύες, στο κάτω τρίτο βρίσκονται επιφανειακά κάτω από τη δική τους περιτονία.
2. Στο κάτω τρίτο της ακτινωτής αύλακας του αντιβραχίου περνά μόνο η ακτινωτή αρτηρία. Στο άνω και στο μεσαίο τρίτα του αντιβραχίου έξω από αυτό βρίσκεται ο επιφανειακός κλάδος του ακτινωτού νεύρου.
3. στην ωλένια αύλακα διέρχεται η αρτηρία συνοδευόμενη από το αντίστοιχο νεύρο μόνο στο μεσαίο και κάτω τρίτο. Με κομμένα εγκάρσια τραύματα στο κάτω τρίτο του αντιβραχίου, κατά κανόνα, υπάρχουν συνδυασμένοι τραυματισμοί επιφανειακών φλεβών και νεύρων στον υποδόριο ιστό, τους τένοντες και τις κύριες νευροαγγειακές δέσμες που περνούν στα αυλάκια. Η χειρουργική θεραπεία τέτοιων τραυμάτων συχνά απαιτεί αγγειακή ραφή, συρραφή νεύρων και τενόντων, γεγονός που προκαλεί ορισμένες δυσκολίες.
Οπίσθια περιοχή του αντιβραχίου
1. Δέρμαπαχύτερο στην οπίσθια επιφάνεια του αντιβραχίου παρά στην πρόσθια επιφάνεια.
2. Στον υποδόριο ιστόπερνούν τους πίσω παραποτάμους vv. cephalica et basilica. Στη νεύρωση του δέρματος συμμετέχουν οι κλάδοι των πλευρικών, έσω και οπίσθιων δερματικών νεύρων του αντιβραχίου.
3. Επιφανειακή περιτονίαεκφράζεται ασθενώς.
4. Η ίδια η περιτονία είναι πυκνή, με πολυάριθμες διεργασίες που συνδέονται με τα οστά του αντιβραχίου. Οι μύες του πίσω μέρους του αντιβραχίου είναι διατεταγμένοι σε δύο στρώσεις.
Επιφανειακό στρώμα (από έξω προς τα μέσα):μακρύς ακτινωτός εκτατής του καρπού. βραχύς ακτινωτός εκτείντης του καρπού. κοινός εκτατής των δακτύλων. εκτατής του πέμπτου δακτύλου. ωλένιος εκτατής του καρπού.
βαθύ στρώμα (από έξω προς τα μέσα)): supinator; μακρύς μυς που απάγει τον αντίχειρα. κοντός μυς που απάγει τον αντίχειρα. μακρύς εκτατής του αντίχειρα. εκτατής του δείκτη.
Ανάμεσα στα δύο στρώματα των μυών υπάρχει ένας κυτταρικός χώρος, ο οποίος περιορίζεται πλευρικά από τα διαφράγματα της περιτονίας. Στο διάστημα, βρίσκεται η νευροαγγειακή δέσμη της οπίσθιας περιοχής του αντιβραχίου - α. ενδιάμεσος οπίσθιος με δύο φλέβες και βαθύ κλάδο του ακτινωτού νεύρου. Στην πορεία α. interossea posterior, που διαπερνά το μεσοοστικό διάφραγμα στο περιφερικό άκρο του αντιβραχίου και αναστομώνεται με την πρόσθια μεσόστεια αρτηρία, ο κυτταρικός χώρος της οπίσθιας επιφάνειας του αντιβραχίου επικοινωνεί με τον χώρο του Pirogov.
Έκθεση της ωλένης αρτηρίας και του ωλένιου νεύρου στο μεσαίο τρίτο του αντιβραχίου. Η θέση του ασθενούς στην πλάτη, ο βραχίονας είναι απαγωγή και ύπτια. Γίνεται τομή του δέρματος, του υποδόριου ιστού και της επιφανειακής περιτονίας μήκους 5-7 cm κατά μήκος μιας γραμμής προβολής που τραβιέται από τον έσω επίκονδυλο του ώμου προς το εξωτερικό άκρο του οπίσθιου οστού. Πίσω από τον επιφανειακό καμπτήρα των δακτύλων εκτίθεται η ωλένια αρτηρία και έσω από αυτήν το ωλένιο νεύρο. Έκθεση της ωλένης αρτηρίας και του ωλένιου νεύρου στο κάτω τρίτο του αντιβραχίου. Γίνεται τομή του δέρματος, του υποδόριου ιστού και της επιφανειακής περιτονίας μήκους 6-8 cm 1 cm προς τα έξω από την προαναφερθείσα γραμμή προβολής. Ανοίγουν τη δική τους περιτονία. Μια αρτηρία βρίσκεται κάτω από το εξωτερικό άκρο του τελευταίου μυός και το ωλένιο νεύρο έσω από αυτόν Έκθεση της ωλένης αρτηρίας και του ωλένιου νεύρου στην περιοχή του καρπού. Η τομή του δέρματος, του υποδόριου ιστού και της επιφανειακής περιτονίας ξεκινά 4 εκατοστά πάνω και 0,5 εκατοστά προς τα έξω από το πισιόμορφο οστό και συνεχίζει στο χέρι κατά μήκος της γραμμής που χωρίζει την ανύψωση του αντίχειρα.. Το έλυτρο της ωλένιας νευροαγγειακής δέσμης ανοίγει περιοχή του καρπού. Η ωλένια αρτηρία εκτίθεται προς τα έξω και το νεύρο με το ίδιο όνομα εκτίθεται προς τα μέσα.
Επιπλέον πληροφορίες
Γιατί πλαστική χειρουργική για ασθενείς με γάγγραινα;
Η πλαστική χειρουργική σχετίζεται στενά με την αγγειοχειρουργική. Τα μεγάλα ελαττώματα των ιστών που εμφανίζονται ως αποτέλεσμα αγγειακών παθήσεων επουλώνονται με δυσκολία ακόμη και μετά την αποκατάσταση των φυσιολογικών συνθηκών για την κυκλοφορία του προσβεβλημένου οργάνου. Ο χειρουργός έρχεται αντιμέτωπος με το ερώτημα πώς να επιτύχει πλήρη επούλωση και ανάρρωση ακόμη και με μακροχρόνιες μη επουλωτικές ανοιχτές ελκώδεις επιφάνειες, νέκρωση ορισμένων τμημάτων του άκρου και να επιτύχει ταχεία επιστροφή του ασθενούς από ασθένεια στην υγεία. Σε αυτή τη διαδικασία, η πρώτη θέση ανήκει στην επανορθωτική πλαστική χειρουργική. Η κλινική μας διαφέρει από άλλες στο ότι όχι μόνο αποκαθιστούμε την κυκλοφορία του αίματος στους ιστούς, αλλά και κλείνουμε όλα τα ελαττώματα του δέρματος που έχουν αναπτυχθεί κατά τη διάρκεια της γάγγραινας.
Μεταμόσχευση δέρματος με τοπικούς ιστούς
Χρησιμοποιείται στο πλαίσιο της αποκατασταθείσας κυκλοφορίας του αίματος για να κλείσει μικρές περιοχές, αλλά σημαντικές στη λειτουργία. Ένα τέτοιο πλαστικό είναι σημαντικό όταν κλείνει το κολόβωμα του ποδιού ή του κάτω ποδιού, κλείνοντας τα τροφικά έλκη στη φτέρνα. Παρέχει ένα εξαιρετικό λειτουργικό αποτέλεσμα, αλλά δυστυχώς δεν είναι πάντα εφικτό. Μερικές φορές δεν υπάρχουν αρκετοί τοπικοί ιστοί για να κλείσουν τα ελαττώματα του δέρματος. Σε αυτή την περίπτωση, είναι δυνατή η χρήση ειδικών, διατατικών ενδοδιαστολέων, που δημιουργούν περίσσεια δέρματος και αυξάνουν τις δυνατότητες της μεθόδου.
Μεταμόσχευση δέρματος για τυχόν ελαττώματα πληγών!
Κέντρο Αγγειοχειρουργικής
Πλαστική δέρματος για μεγάλες πληγές
Στη θεραπεία της γάγγραινας, είναι απαραίτητο όχι μόνο να αποκατασταθεί η παροχή αίματος στο άκρο, αλλά και να αφαιρεθεί όλος ο νεκρός ιστός. Μετά από αυτό, σχηματίζονται εκτεταμένα ελαττώματα που απαιτούν πλαστικό κλείσιμο.
Η κλινική μας είναι ένα μοναδικό αγγειακό κέντρο που όχι μόνο αποκαθιστά την κυκλοφορία του αίματος στη γάγγραινα, αλλά εκτελεί επίσης μια ποικιλία πλαστικών επεμβάσεων που βοηθούν στη διατήρηση της στήριξης των άκρων και της ικανότητας βάδισης.
Το κλείσιμο των ελαττωμάτων του δέρματος και των πληγών των οστών μπορεί να επιτευχθεί με διάφορους τρόπους. Τις περισσότερες φορές, χρησιμοποιούνται απλές μέθοδοι πλαστικών δέρματος κοκκοποίησης τραυμάτων, πλαστικών με τοπικούς ιστούς.
Οι χειρουργοί μας χρησιμοποιούν πολύπλοκες μικροχειρουργικές μεθόδους για να πραγματοποιήσουν πλαστικές επεμβάσεις «απελπιστικών» ελαττωμάτων μετά από γάγγραινα.
Αρχές μεταμόσχευσης δέρματος
Η μεταμόσχευση δέρματος μπορεί να ριζώσει μόνο σε μια πληγή που έχει καλή κυκλοφορία αίματος και χωρίς νεκρό ιστό. Τα ελαττώματα του τραύματος στο πόδι, τη φτέρνα ή την κνήμη που παραμένουν μετά τη γάγγραινα συχνά εξαπλώνονται στον οστικό ιστό. Αυτό είναι ιδιαίτερα σημαντικό στην επιφάνεια στήριξης του ποδιού ή της φτέρνας. Τέτοιες πληγές είναι συνεχώς υπό πίεση υπό φορτίο και δεν μπορούν να επουλωθούν από μόνες τους. Για τη θεραπεία, οι χειρουργοί μας χρησιμοποιούν δύο μεθόδους.
 Κίνηση των πτερυγίων της νησίδας
Κίνηση των πτερυγίων της νησίδας
Μικροχειρουργική παραλλαγή πλαστικής δέρματος με τοπικούς ιστούς. Το θέμα είναι να δημιουργηθεί ένα δερματικό πτερύγιο σε ένα αγγειακό μίσχο που μπορεί να περιστραφεί σε διαφορετικές κατευθύνσεις, αλλά η θρέψη του δεν διαταράσσεται. Αυτή η πλαστική χρησιμοποιείται για να κλείσει πολύπλοκα ελαττώματα του δέρματος στην περιοχή του πέλματος του ποδιού και των αρθρώσεων.
Απαιτεί βιρτουόζικη απόδοση, αλλά εάν είναι επιτυχής, οδηγεί σε πλήρη αποκατάσταση της λειτουργίας των προσβεβλημένων οργάνων. Η ουσία είναι να απομονωθεί το νησί, το οποίο περιλαμβάνει ολόκληρο το στρώμα του δέρματος με μύες, νεύρα και αιμοφόρα αγγεία στο κύριο αγγείο που τροφοδοτεί αυτό το νησί με αίμα. Στη συνέχεια, το πτερύγιο περιστρέφεται κατά μήκος του άξονά του προς το ελάττωμα του ιστού, το οποίο κλείνει εντελώς.

 Δωρεάν μικροχειρουργική μεταμόσχευση του συμπλέγματος ιστών
Δωρεάν μικροχειρουργική μεταμόσχευση του συμπλέγματος ιστών
Η εκτεταμένη νέκρωση των επιφανειών στήριξης του ποδιού σε κρίσιμη ισχαιμία επιδεινώνει σημαντικά την πρόγνωση της διατήρησης του άκρου. Για την επίλυση αυτού του προβλήματος, για πρώτη φορά στη Ρωσία, η κλινική μας χρησιμοποίησε την τεχνολογία μεταμόσχευσης πτερυγίων που παρέχονται με αίμα σε ένα αγγειακό μίσχο. Στην ουσία, αυτή η τεχνολογία μπορεί να περιγραφεί ως εξής. Ο χειρουργός παίρνει ένα κομμάτι δέρματος με μυϊκό και υποδόριο ιστό χρησιμοποιώντας ειδική τεχνολογία διατηρώντας παράλληλα τα αγγεία παροχής. Μετά από αυτό, αυτά τα αγγεία συνδέονται με άλλες αρτηρίες και φλέβες στην περιοχή ενός εκτεταμένου δερματικού ελαττώματος. Μετά από αυτό, το πτερύγιο που παρέχεται με αίμα ριζώνει και ενσωματώνεται σε μια νέα θέση με τη διατήρηση της παροχής αίματος.
 Μια νησίδα ιστών μπορεί να απομονωθεί σε οποιοδήποτε μέρος του ανθρώπινου σώματος, αλλά το κύριο δοχείο τροφοδοσίας διασταυρώνεται. Μετά από αυτό, κάτω από ένα μικροσκόπιο, τα αγγεία της νησίδας συνδέονται με τα αγγεία κοντά στο ελάττωμα του δέρματος, γεγονός που εξασφαλίζει τη διατροφή αυτής της νησίδας ιστών. Στη συνέχεια το νησί συρράπτεται σε μεγάλα ελαττώματα του δέρματος, καλύπτοντάς τα πλήρως. Αυτό είναι πραγματικά ένα κόσμημα, αλλά αυτή η μέθοδος σας επιτρέπει να κλείσετε οποιαδήποτε, ακόμη και πολύ περίπλοκα ελαττώματα σε οποιοδήποτε μέρος του ιστού και ανοίγει απεριόριστους ορίζοντες στην επανορθωτική πλαστική χειρουργική. Το ελεύθερο πλαστικό με ένα σύμπλεγμα ιστών χρησιμοποιείται για το κλείσιμο πολύπλοκων υποστηρικτικών και αρθρικών επιφανειών. Το θέμα είναι να απομονωθεί ένας μυοσκελετικός κρημνός με αγγειακό μίσχο, το οποίο μεταμοσχεύεται στην προβληματική περιοχή με τη σύνδεση του αγγειακού του μίσχου με τα αγγεία τροφοδοσίας. Οι επεμβάσεις είναι πολύ επίπονες, αλλά σε ορισμένες περιπτώσεις δεν υπάρχει εναλλακτική λύση.
Μια νησίδα ιστών μπορεί να απομονωθεί σε οποιοδήποτε μέρος του ανθρώπινου σώματος, αλλά το κύριο δοχείο τροφοδοσίας διασταυρώνεται. Μετά από αυτό, κάτω από ένα μικροσκόπιο, τα αγγεία της νησίδας συνδέονται με τα αγγεία κοντά στο ελάττωμα του δέρματος, γεγονός που εξασφαλίζει τη διατροφή αυτής της νησίδας ιστών. Στη συνέχεια το νησί συρράπτεται σε μεγάλα ελαττώματα του δέρματος, καλύπτοντάς τα πλήρως. Αυτό είναι πραγματικά ένα κόσμημα, αλλά αυτή η μέθοδος σας επιτρέπει να κλείσετε οποιαδήποτε, ακόμη και πολύ περίπλοκα ελαττώματα σε οποιοδήποτε μέρος του ιστού και ανοίγει απεριόριστους ορίζοντες στην επανορθωτική πλαστική χειρουργική. Το ελεύθερο πλαστικό με ένα σύμπλεγμα ιστών χρησιμοποιείται για το κλείσιμο πολύπλοκων υποστηρικτικών και αρθρικών επιφανειών. Το θέμα είναι να απομονωθεί ένας μυοσκελετικός κρημνός με αγγειακό μίσχο, το οποίο μεταμοσχεύεται στην προβληματική περιοχή με τη σύνδεση του αγγειακού του μίσχου με τα αγγεία τροφοδοσίας. Οι επεμβάσεις είναι πολύ επίπονες, αλλά σε ορισμένες περιπτώσεις δεν υπάρχει εναλλακτική λύση.
 Μεταμόσχευση δέρματος με σπαστό κρημνό δέρματος
Μεταμόσχευση δέρματος με σπαστό κρημνό δέρματος
Πραγματοποιείται με εκτεταμένα κοκκώδη τραύματα μετά την αφαίρεση νεκρών περιοχών του δέρματος και την αποκατάσταση της φυσιολογικής κυκλοφορίας του αίματος στους ιστούς. Χωρίς αυτές τις προϋποθέσεις, είναι καταδικασμένη σε αποτυχία. Το νόημα της πλαστικής είναι η μεταμόσχευση ενός λεπτού (0,4 mm) δερματικού πτερυγίου σε μια προηγουμένως προετοιμασμένη επιφάνεια. Οι πληγές στη θέση του κρημνού είναι επιφανειακές και επουλώνονται από μόνες τους. Σε περίπτωση επιτυχίας της επένδυσης του δέρματος, η επιφάνεια του τραύματος επουλώνεται με μια λεπτή ελαφριά ουλή. Αυτή είναι η πιο κοινή πλαστική χειρουργική στο ιατρείο μας. Οι πλαστικοί χειρουργοί μας εκτελούν τουλάχιστον 200 πλαστικές δέρματος ετησίως με καλά αποτελέσματα
Το κόστος της μεταμόσχευσης δέρματος εξαρτάται από τη φύση της επέμβασης και το κόστος στην κλινική μας από 8.000 έως 200.000 ρούβλια.
Κλινικές περιπτώσεις
FAQ
Πτήση με απόφραξη της σπονδυλικής αρτηρίαςΚαλό απόγευμα! Ο πατέρας μου (60 ετών, διαβήτης τύπου 2) ενημερώθηκε από γιατρό πριν από λίγους μήνες για πιθανή απόφραξη της σπονδυλικής αρτηρίας. Για να επιβεβαιωθεί η διάγνωση, ήταν απαραίτητο να περιμένουμε την εξέταση και μετά να περιμένουμε τα αποτελέσματα. Αυτοί είναι...
Απάντηση:Αφήστε το να πετάξει. Μην ανησυχείς.
Γάγγραινα του τέταρτου δακτύλουΓεια σας, το δεξί πόδι του πατέρα μου ακρωτηριάστηκε πάνω από το γόνατο λόγω διαβήτη. Τώρα η γάγγραινα του τέταρτου δακτύλου έχει αρχίσει στο αριστερό πόδι και έχει αρχίσει να κινείται προς το πόδι και το μικρό δάχτυλο. Είμαστε από το Καζακστάν...
Απάντηση:Καλό απόγευμα. Αποστολή φωτογραφίας του ποδιού σε πολλές προβολές και στοιχεία από τη μελέτη των αγγείων του ποδιού (υπερηχογράφημα, αρτηριογραφία, αξονική αγγειογραφία αρτηριών του ποδιού) με e-mail [email προστατευμένο]
θεραπεία διαβητικού ποδιούΟ σύζυγός μου υποβλήθηκε σε μεταμόσχευση δέρματος στο πόδι του μετά από επέμβαση αφαίρεσης του μικρού δακτύλου στη διάγνωση του διαβητικού ποδιού, διαβήτη τύπου 2. Ερώτηση - τι μπορεί να συμβουλευτεί για την ταχύτερη επούλωση μιας πληγής - ενώ εφαρμόζεται ...
Απάντηση:Είναι δύσκολο να απαντήσει κανείς χωρίς να γνωρίζει την κατάσταση της κυκλοφορίας του αίματος και τον τύπο του τραύματος. Στείλτε τα στοιχεία της εξέτασης και τις φωτογραφίες του ποδιού στην ενότητα αλληλογραφίας με τον γιατρό.
απόφραξη της καρωτίδας 100%τι να κάνεις, πώς να είσαι και τι μπορεί να αναμένεται σε μια τέτοια κατάσταση, με σεβασμό, Νικολάι.
Απάντηση:Δεν μπορείς να κάνεις τίποτα με αυτό. Εάν υπάρχουν προβλήματα με άλλη καρωτίδα, τότε είναι επιθυμητό να εξαλειφθούν.
αφαίρεση πλακών στην καρωτίδα και αφαίρεση της κάμψης σχήματος SΜετά την επέμβαση, 2 μέρες μετά, έγινε CDS, κατά την εξέταση βρήκαν 100% απόφραξη της αρτηρίας, το ερώτημα είναι, είναι πιθανό εγκεφαλικό ή θάνατος στο μέλλον;
Απάντηση:Οι κύριες εκδηλώσεις οξείας απόφραξης της καρωτιδικής αρτηρίας εμφανίζονται τις πρώτες ημέρες
Αγγειογραφία\"Πραγματοποιήθηκε αγγειογραφία της εσωτερικής και εξωτερικής καρωτίδας πριν από εβδομάδες. Ακτινογραφία ενδαγγειακή απόφραξη δυσπλασίας του αριστερού μισού του προσώπου...
Απάντηση:εάν δεν υπήρχε ακτινοβολία των πυελικών οργάνων, η πιθανότητα να επηρεαστεί το έμβρυο και η εγκυμοσύνη τείνει στο μηδέν
Εγχείρηση στην αρτηρία των κάτω άκρων.Καλό απόγευμα! Μπορείτε να κάνετε χειρουργική επέμβαση στην αρτηρία των κάτω άκρων σύμφωνα με την υποχρεωτική ιατρική ασφάλιση; Εγγραφή Περιφέρεια Βόλγκογκραντ.
Απάντηση:Καλό απόγευμα! Προς το παρόν, οι κάτοικοι της περιοχής της Μόσχας μπορούν να υποβληθούν σε επέμβαση στο πλαίσιο του υποχρεωτικού ασφαλιστηρίου συμβολαίου ιατρικής στην κλινική μας. Οι κάτοικοι άλλων περιοχών μπορούν να υποβάλουν αίτηση για εξειδικευμένη ιατρική περίθαλψη είτε τοπικά...
εγκεφαλικό και ακρωτηριασμόΚαλό απόγευμα! Παρακαλώ διαβάστε και συμβουλευτείτε! Σήμερα με την πεθερά ήταν στην υποδοχή στον αγγειοχειρουργό. Απόφαση γιατρού: ακρωτηριασμός πάνω από το γόνατο! Επισυνάπτω ένα αρχείο με περιγραφή, αλλά δεν μπορώ να διαβάσω τίποτα. Ευχαριστώ. Με εκτίμηση, Όλγα ....
Απάντηση:Καλό απόγευμα. Στείλτε αρχεία με email [email προστατευμένο]
γάγγραιναΚαλό απόγευμα! Ο μπαμπάς έχει ξηρή γάγγραινα στη φτέρνα, την εξωτερική πλευρά του ποδιού και τα δάχτυλα των ποδιών. Μπορείτε να τον βοηθήσετε; Είναι 91 ετών, αλλά η καρδιά του είναι δυνατή.
Απάντηση:Στείλτε φωτογραφίες στο [email προστατευμένο]
Μπορεί το πόδι να σωθεί;Ο σύζυγός μου είναι 48 ετών. Έκαναν μια επέμβαση για την αποκατάσταση της ροής του αίματος στο αριστερό κάτω άκρο. Το πόδι του ποδιού έγινε μαύρο. Συμβουλεύουν να υποβληθούν σε θεραπεία στον τόπο διαμονής. Είπαν ότι χρειάζεται χρόνος για να παρατηρήστε τη στομία.
Απάντηση:Χαίρετε. Πρέπει να στείλετε επειγόντως τα δεδομένα της περίληψης εκκένωσης, τα δεδομένα της υπερηχογραφικής σάρωσης διπλής όψης των αρτηριών των κάτω άκρων πριν και μετά την επέμβαση που έκανε ο σύζυγός σας, φωτογραφίες του ποδιού (πάρτε μια φωτογραφία του ποδιού από διαφορετικά .. .
Κάνε μια ερώτηση
© 2007-2019. Καινοτόμο Vascular Center - ένα νέο επίπεδο αγγειοχειρουργικής
Ο όρος (συνώνυμα: μόσχευμα ή μεταμόσχευση δέρματος, δερμοπλαστική) συνδυάζει χειρουργικές επεμβάσεις, ο γενικός σκοπός των οποίων είναι η αποκατάσταση του δέρματος που έχει χαθεί ή καταστραφεί λόγω ασθενειών ή τραυματικών επιπτώσεων.
Ενδείξεις για μόσχευμα δέρματος
Το δέρμα εκτελεί πολλές λειτουργίες: προστατευτική (φραγμός), υποδοχέας, μεταβολική και θερμορρυθμιστική. επιπλέον έχει μεγάλη αισθητική αξία. Το δερματικό στρώμα καταστρέφεται εύκολα από πολλούς εξωτερικούς παράγοντες (φυσικούς, χημικούς και βιολογικούς). Σε μια σειρά ασθενειών εσωτερικών οργάνων ή συστηματικών διαταραχών, το δέρμα εμπλέκεται επίσης στην παθολογική διαδικασία. Αν και οι αναγεννητικές του ικανότητες είναι υψηλές, σε πολλές περιπτώσεις είναι ανεπαρκείς και στη συνέχεια απαιτείται χειρουργική επέμβαση για την αποκατάσταση των ελαττωμάτων. Παρακάτω είναι οι πιο συνηθισμένες καταστάσεις στις οποίες πραγματοποιείται μεταμόσχευση δέρματος.
εγκαύματα
Οι καυστικολόγοι (ειδικοί στην αντιμετώπιση θερμικών κακώσεων) έχουν μεγάλη εμπειρία στη μεταμόσχευση δέρματος. Τα εγκαύματα, ιδιαίτερα τα βαθιά και εκτεταμένα, αντιμετωπίζονται σχεδόν πάντα με δερμοπλαστική, αφού η απώλεια σημαντικού μέρους του δέρματος χωρίς την επαρκή αποκατάστασή του συνήθως οδηγεί σε θάνατο. Μετά τη διακοπή μιας κρίσιμης κατάστασης και την επούλωση τραυμάτων, ο ασθενής συχνά υποβάλλεται σε επαναλαμβανόμενες επεμβάσεις για την εξάλειψη μεγάλων ουλών και συσπάσεων (συμφύσεις που περιορίζουν το εύρος κίνησης) για τη βελτίωση του λειτουργικού και αισθητικού αποτελέσματος της θεραπείας.
Πληγές
Με διάφορες μηχανικές επιδράσεις στο σώμα, μπορεί να χαθούν σημαντικοί όγκοι μαλακών ιστών, συμπεριλαμβανομένου του δέρματος. Τέτοιες πληγές σχεδόν πάντα επουλώνονται από δευτερεύουσα πρόθεση - με το σχηματισμό τραχιών και μεγάλων ουλών. Η μεταμόσχευση δέρματος μπορεί να επιταχύνει την ανάρρωση και να βελτιστοποιήσει τα αποτελέσματα των ασθενών.
πληγές κατάκλισης
Σε σοβαρά κλινήρης ασθενείς με λάθη φροντίδας (άκαιρη ανατροπή του σώματος, εμφάνιση πτυχών στα κλινοσκεπάσματα, ψίχουλα που πέφτουν πάνω τους, σταθερή υγρασία κ.λπ.), οι νεκρωτικές αλλαγές ιστών εμφανίζονται εύκολα σε σημεία παρατεταμένης συμπίεσης - πληγές κατάκλισης. Χαρακτηρίζονται από κακή επούλωση και τάση περαιτέρω εξάπλωσης, επομένως η μεταμόσχευση δέρματος χρησιμοποιείται συχνά για την επιτυχή αντιμετώπισή τους.
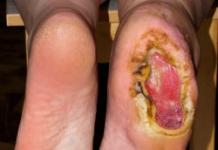
Τροφικά έλκη
Τα τροφικά και νευροτροφικά έλκη σχηματίζονται σε περιοχές που υποφέρουν από λιμοκτονία οξυγόνου και διαταραχές νεύρωσης υπό τις ακόλουθες συνθήκες:
- φλεβική συμφόρηση στα πόδια με κιρσούς.
- αγγειοπάθεια του ποδιού στον σακχαρώδη διαβήτη.
- εξουδετερωτική αθηροσκλήρωση ή ενδαρτηρίτιδα των άκρων.
- τραυματισμός των περιφερικών νεύρων.
Η επαρκής θεραπεία τέτοιων παθολογιών είναι ένα δύσκολο έργο, καθώς συμβαίνει στο πλαίσιο μιας γενικής μείωσης της άμυνας του σώματος και τοπικής διαταραχής του μεταβολισμού των ιστών. Το κλείσιμο των ελκωδών ελαττωμάτων με δερματικά πτερύγια είναι ο καλύτερος τρόπος για να διορθωθούν χειρουργικά.
Επιφανειακοί όγκοι
Η αφαίρεση του μελανώματος (όγκος που αποτελείται από χρωστικά κύτταρα) και κάποιων άλλων κακοήθων νεοπλασμάτων του δέρματος "σύμφωνα με το πρωτόκολλο" απαιτεί ευρεία εκτομή (αφαίρεση) των γύρω μαλακών ιστών για να μειωθεί η πιθανότητα "παρακάμψεων" καρκινικών κυττάρων. Μετά από ογκολογικές επεμβάσεις, παραμένουν εκτεταμένα ελαττώματα που απαιτούν αντικατάσταση πλαστικού.
τατουάζ
Η αφαίρεση τατουάζ δεν είναι πάντα δυνατή με τη βοήθεια ήπιων διαδικασιών (για παράδειγμα,). Με τη θέση της χρωστικής ουσίας στα βαθιά στρώματα του δέρματος, η αφαίρεση ενός σχεδίου που έχει καταστεί περιττό για τον ιδιοκτήτη του είναι δυνατή μόνο μαζί με ένα τμήμα του χορίου. Η επιφάνεια του τραύματος που προκύπτει, ειδικά όταν βρίσκεται σε ανοιχτές περιοχές του σώματος, κλείνει με μεταμοσχευμένο δερματικό πτερύγιο ή τοπικούς ιστούς.
Τύποι δερμοπλαστικής
Οι εφαρμοσμένοι τύποι μοσχευμάτων δέρματος έχουν διάφορες ταξινομήσεις, η πιο σημαντική από τις οποίες είναι η χειρουργική, χωρίζοντας όλες τις μεταμοσχεύσεις σε συνδεδεμένες και ελεύθερες.
Μη ελεύθερο (δεσμευμένο) μόσχευμα δέρματος
Με αυτόν τον τύπο μεταμόσχευσης, το μεταμοσχευμένο δερματικό πτερύγιο διατηρεί μια μηχανική σύνδεση με την αρχική του θέση (κρεβάτι). Το πλαστικό μπορεί να είναι τοπικό και απομακρυσμένο.
Τοπικό πλαστικό- κίνηση των δερματικών πτερυγίων δίπλα στο τραύμα, στα οποία μπορούν να γίνουν πρόσθετες (χαλαρωτικές και διαμορφωτικές) τομές για να διευκολυνθεί ο χειρισμός (κατά προσέγγιση άκρα χωρίς αδικαιολόγητη τάση).
Η μακρινή συγκολλημένη πλαστική απαιτεί να κόψετε ένα πτερύγιο σε άλλο μέρος του σώματος. Παράδειγμα: για την αντιμετώπιση εκτεταμένου τραύματος του χεριού στην κοιλιά ή στο στήθος, δημιουργείται ένα πτερύγιο σε μορφή γέφυρας, κάτω από το οποίο φέρεται και ράβεται το τραυματισμένο μέλος. Όταν ένα κομμάτι δέρματος «αρπάζει» σε μια νέα θέση, του κόβονται τα «πόδια», ράβονται και οι δύο πληγές και επουλώνονται μέχρι την πλήρη επούλωση. Υπάρχουν διάφορες ποικιλίες αυτής της τεχνικής: ιταλικές και ινδικές μέθοδοι, πτερύγιο Filatov και πολλές άλλες. Στην πράξη, είναι δυνατός ένας συνδυασμός διαφορετικών επιλογών.
Οφέλη της συγκολλημένης πλαστικής:καλή επιβίωση των δερματικών πτερυγίων.
Μειονεκτήματα: η τοπική μεταμόσχευση είναι περιορισμένη παρουσία εκτεταμένων ελαττωμάτων. Η απομακρυσμένη πλαστική απαιτεί επεμβάσεις πολλαπλών σταδίων, οι οποίες χρειάζονται πολύ χρόνο και προκαλούν σημαντική ενόχληση στον ασθενή.
Χαλαρό μόσχευμα δέρματος
Με δωρεάν πλαστική χειρουργική, λαμβάνεται ένα θραύσμα δέρματος δότη από άλλο σημείο του σώματος, το οποίο κόβεται εντελώς και τοποθετείται αμέσως σε νέο σημείο. Όταν κλείνουν αισθητικά και λειτουργικά σημαντικές περιοχές (πρόσωπο, χέρι, γεννητικά όργανα, περιοχές μεγάλων αρθρώσεων), χρησιμοποιείται ένα πτερύγιο πλήρους πάχους (για όλο το πάχος του δέρματος), στις περισσότερες άλλες περιπτώσεις - ένα σπαστό (συμπεριλαμβανομένης μόνο της επιδερμίδας και ένα λεπτό επιφανειακό στρώμα του χορίου). Η τοποθεσία μπορεί να είναι συμπαγής (συχνά είναι χαραγμένη σε πολλά σημεία για καλύτερη επεκτασιμότητα - η μέθοδος "κόσκινο" ή "πλέγμα") ή πολλά μικρά θραύσματα ("στάμπες") τοποθετημένα σε ένα ορισμένο διάστημα.
Για να πάρετε ένα διαχωρισμένο πτερύγιο, υπάρχουν ειδικές συσκευές (δερματώματα) που σας επιτρέπουν να προσαρμόσετε με ακρίβεια το πάχος του ληφθέντος θραύσματος. Δεδομένου ότι το στρώμα ανάπτυξης του δέρματος διατηρείται και δεν υπάρχει ανάγκη για ειδικό κλείσιμο της δότριας επιφάνειας, το χόριο αποκαθίσταται σταδιακά αυθόρμητα. μετά την οποία θα επιτρέψουμε την εκ νέου δειγματοληψία του υλικού σε αυτό το μέρος.
Πλεονεκτήματα των δωρεάν πλαστικών:καλό αισθητικό αποτέλεσμα, δυνατότητα κλεισίματος μεγάλων ελαττωμάτων.
Μειονεκτήματα: μπορεί να υπάρχουν δυσκολίες με την εμφύτευση του θραύσματος σε μια νέα θέση, η λήψη ενός κρημνού πλήρους πάχους δημιουργεί προβλήματα με το κλείσιμο της θέσης του δότη.
Πλαστικό δέρμαείναι μια χειρουργική τεχνική που στοχεύει στην απόκτηση λειτουργικού και αισθητικού αποτελέσματος στην αντιμετώπιση πολλών εξωτερικών ελαττωμάτων με τη μεταμόσχευση δερματικών θραυσμάτων.
Η πλαστική δέρματος είναι μια χειρουργική επέμβαση που συνίσταται στην αναδημιουργία ενός τμήματος του ανθρώπινου δέρματος. Η ανάγκη για μόσχευμα δέρματος προκύπτει στη θεραπεία χρόνιων δερματικών ελαττωμάτων - εγκαύματα, τροφικά έλκη, πληγές κατάκλισης και συρίγγια, ως μόσχευμα δέρματος σε ένα στάδιο κατά την αφαίρεση ουλών, επιφανειακών όγκων και τατουάζ.
Χειρουργική ταξινόμηση μεθόδων πλαστικής δέρματος
1. Μη ελεύθερη μεταμόσχευση δέρματος (μόσχευμα δέρματος σε μίσχο)
α) Τοπικοί ιστοί
Επαναφύτευση μερικώς σχισμένου κρημνού δέρματος
Εφαρμογή καθαρτικών τομών στην περιοχή του τραύματος (για παράδειγμα πλαστικό V-Y σύμφωνα με τον I. Dieffenbach)
Με την κίνηση των δερματικών πτερυγίων
· Σύμφωνα με τον Yu.K. Szymanowski (απέναντι ορθογώνια)
· Σύμφωνα με την Α.Α. Limberg (απέναντι τρίγωνα)
Μέθοδοι περιστροφής του κρημνού δέρματος σε σχέση με τη βάση («ινδικό» πλαστικό σύμφωνα με το Sushruta - πλαστικό μύτης με δέρμα μετώπου)
Η περίσσεια του δέρματος δημιουργείται με τη βοήθεια της δερματίνης (το δέρμα τραβιέται προς τα έξω με υποδοχές ή φουσκωτούς διαστολείς υποστρώματος).
β) Απόμακρο - με την κίνηση του πτερυγίου
Άμεση μεταμόσχευση κρημνού («ιταλικό» πλαστικό - C. Tagliacozzi - λήψη κρημνού από τον ώμο για πλαστική μύτη), κρημνός γέφυρας
Μεταναστευτικό δερματικό πτερύγιο
Επίπεδη - μίσχο κατά V.P. Filatov
Άμεση μεταμόσχευση κρημνού σε μικροαγγειακές αναστομώσεις
γ) Συνδυασμός διαφορετικών μεθόδων
Επιτρέπει αποτελεσματικότερη πλαστική χειρουργική του ελαττώματος σε δύσκολες περιπτώσεις.
2. Χαλαρό μόσχευμα δέρματος
α) Πτερύγιο πλήρους πάχους.
· Σύμφωνα με τον Β.Κ. Κρασοβίτοφ. Επανεμφύτευση δερματικών πτερυγίων μετά τον τραυματικό διαχωρισμό τους. Γίνεται το αργότερο 4-6 ώρες μετά τον τραυματισμό. Το πτερύγιο πλένεται με σαπούνι, οι άκρες του ανανεώνονται. Ο υποδόριος ιστός αποκόπτεται. Η επιδερμίδα αντιμετωπίζεται με ιώδιο.
Μεταμόσχευση κρημνών από σκισμένα ή ακρωτηριασμένα μέρη
Μεταμόσχευση δέρματος με πλαστική επιφάνειας δότη κατά B.V. Πάριν - Α.Κ. Tychikinina
· Μέθοδος πλαστικοποίησης με διάτρητο πτερύγιο πλήρους πάχους με καθαρτικές τομές κατά μήκος των άκρων κατά μήκος του Yu.Yu. Τζανελίτζε
β) Διχασμένο κρημνό δέρματος (σύμφωνα με τον Thiersch)
· Μονοκόμματο πτερύγιο
· Φλαπ-κόσκινο, πτερύγιο-πλέγμα
· Με τρόπο vintage σύμφωνα με τον J. Reverden - S.M. Γιανοβιτς-Τσαΐνσκι
Μέθοδος τοπικής πλαστικής δέρματος
Η μέθοδος βασίζεται στις ελαστικές ιδιότητες του δέρματος και στην κινητικότητά του λόγω της στιβάδας του υποδόριου λίπους. Η κινητικότητα του δέρματος αυξάνεται ιδιαίτερα όταν διαχωρίζεται από τις άκρες.
Η μέθοδος της τοπικής πλαστικής δέρματος επιτρέπει το κλείσιμο μικρών δερματικών ελαττωμάτων με την αποκόλληση και τη συνένωση των άκρων του τραύματος. Οι κινητοποιημένες άκρες του τραύματος μπορούν να συρραφούν σε όλο το πάχος χωρίς τάση. Ταυτόχρονα, λόγω της πιο τέλειας σύγκρισης των στρωμάτων των άκρων του τραύματος, είναι δυνατό να αποφευχθεί ο σχηματισμός ανασυρόμενης ουλής. Με απότομη τάση του δέρματος, γίνονται επιπλέον τομές παράλληλα με το τραύμα.
Ο Celsus πρότεινε να γίνουν καθαρτικές τομές, οι οποίες αυξάνουν σημαντικά την κινητικότητα των άκρων του δέρματος και καθιστούν δυνατό το κλείσιμο των εκτεταμένων ελαττωμάτων του.
Η μέθοδος της τοπικής πλαστικής αναπτύχθηκε προσεκτικά από τον Shimanovsky, ο οποίος παρέχει σχήματα για το κλείσιμο διαφόρων μορφών δερματικών ελαττωμάτων. Αυτές οι μέθοδοι αναπτύχθηκαν προσεκτικά από αρκετούς παλιούς χειρουργούς: Bruns, Dieffenbach, Langenbeck και άλλους.
Η μελέτη αυτών των σχημάτων και μεθόδων πλαστικότητας είναι τόσο απαραίτητη όσο και η γραμματική στη μελέτη μιας γλώσσας.
Ακολουθούν 24 κανόνες για το κλείσιμο ελαττωμάτων, σχηματοποιημένοι και ομαδοποιημένοι. Αυτή η διαίρεση βασίζεται στο σχήμα του ελαττώματος.
Η πρώτη ομάδα σχημάτων συνδυάζει μεθόδους για το κλείσιμο τριγωνικών ελαττωμάτων (εδώ προτείνονται 8 σχήματα). η δεύτερη ομάδα - για το κλείσιμο ορθογώνιων ελαττωμάτων (5 σχήματα). η τρίτη ομάδα είναι μέθοδοι για το κλείσιμο ελαττωμάτων ενός ελλειπτικού σχήματος (6 σχήματα). η τέταρτη ομάδα είναι οι μέθοδοι πλαστικής χειρουργικής για το κλείσιμο ελαττωμάτων στρογγυλού σχήματος (5 σχήματα).
Κατά την ανάγνωση των διαγραμμάτων, είναι απαραίτητο να καθοδηγηθείτε από τα σύμβολα: το μαύρο χρώμα υποδεικνύει τις μορφές ελαττωμάτων ιστού που πρέπει να κλείσουν. διακεκομμένη γραμμή - κατεύθυνση τομής ιστού. σκιασμένες περιοχές - έλλειψη δέρματος. με ένα βέλος - διαχωρισμένο δέρμα.
Τα τριγωνικά ελαττώματα μπορούν να κλείσουν με κινητοποίηση της μίας πλευράς του άκρου του τραύματος (Εικόνα 9, Σχήμα 1), δύο πλευρών (Σχήμα 2) κάνοντας ίσιες ή τοξοειδείς τομές (Σχήματα 3, 5). Το σχήμα 4 δείχνει το κλείσιμο του ελαττώματος με το σχηματισμό τριγωνικών πτερυγίων.
Το Σχήμα 6 δείχνει την πρόταση του Dieffenbach να γίνουν τομές του δέρματος στις πλευρές των ελαττωμάτων και δύο ακάλυπτες επιφάνειες τραύματος σχηματίζονται στη θέση των πλευρικών τομών.
Το Σχήμα 8 δείχνει τη μέθοδο Burov, η οποία δεν είναι πολύ οικονομική όσον αφορά τη συντήρηση του δέρματος. Για να κλείσετε ένα τριγωνικό ελάττωμα, είναι απαραίτητο να αφαιρέσετε σχεδόν την ίδια περιοχή του δέρματος, που βρίσκεται απέναντι, προκειμένου να σχηματιστούν δύο αμβλεία γωνία πτερύγια, όταν τραβήξετε μαζί, το αρχικό και νεοσχηματισμένο ελάττωμα είναι κλειστό. Το σχήμα 7 δείχνει το κλείσιμο του ελαττώματος με ένα απλό σφίξιμο των άκρων του τραύματος.
Τα σχήματα 8-10 δείχνουν πλαστικά σχήματα για το κλείσιμο ορθογώνιων ελαττωμάτων.
Το κλείσιμο των ορθογώνιων ελαττωμάτων σύμφωνα με το σχήμα 9 (Εικ. 10) πραγματοποιείται με απλή σύσφιξη των άκρων του τραύματος, σύμφωνα με το σχήμα 10 - με το σχηματισμό ενός τετραγωνικού πτερυγίου στη μία πλευρά. με μακρύ τετραγωνικό ελάττωμα, αυτό μπορεί να γίνει και στις δύο πλευρές σύμφωνα με την ίδια αρχή, τότε το δέρμα τεντώνεται πιο ελεύθερα. Ένα μακρύ τετραγωνικό ελάττωμα μπορεί να γίνει μια σχισμή μετά την εκτομή δύο τριγωνικών δερματικών πτερυγίων στα άκρα και να συρραφεί ως ευθεία τομή σύμφωνα με το σχήμα 12. Το σχήμα 13 δείχνει τη μέθοδο κλεισίματος με εκτομή πρόσθετων τριγωνικών πτερυγίων.
Το διάγραμμα 11 δείχνει πώς να κλείσετε ένα μεγαλύτερο τετράπλευρο, το οποίο χωρίζεται σε τέσσερα μέρη και κλείνει κομμάτι-κομμάτι για να σχηματίσει μικρά μπαλώματα. Τα απέναντι πτερύγια έλκονται μεταξύ τους και καλύπτουν το ελάττωμα.
Το κλείσιμο των ελλειπτοειδών ελαττωμάτων είναι το απλούστερο και πιο βολικό. Μπορούν να κλείσουν με απλή κινητοποίηση των άκρων του τραύματος, ακολουθούμενη από γραμμικό ράμμα ή πρόσθετες τομές από τα πλάγια (Σχήματα 16, 17). Μπορείτε να τα κλείσετε κάνοντας πρόσθετες τομές σε γωνιακά πτερύγια (Σχήμα 17) ή σε σχήμα δρεπανιού (Σχήμα 14, 15).
Είναι δυνατό να μετατραπεί το σχήμα μιας έλλειψης σε ρόμβο (Σχήμα 18) όταν κόβουμε τρίγωνα δέρματος και ράβουμε το τραύμα με μια γραμμική τομή.

Το κλείσιμο των οβάλ και στρογγυλών ελαττωμάτων είναι πιο δύσκολο από τα προηγούμενα. Το Σχήμα 12 δείχνει ότι τέτοια ελαττώματα για το κλείσιμο από στρογγυλό μετατρέπονται σε σχήμα ρόμβου, τετράγωνα, τριγωνικά, έτσι ώστε στη συνέχεια να μπορούν να κλείσουν πιο εύκολα σύμφωνα με τον τύπο των σχημάτων που περιγράφηκαν παραπάνω. Η μετατροπή ενός κύκλου σε τρίγωνο, ρόμβο ή τετράπλευρο πραγματοποιείται με πρόσθετη εκτομή μικρών περιοχών του δέρματος, όπως φαίνεται στα διαγράμματα 20, 21, 22.
Σε ορισμένες περιπτώσεις, τα ελαττώματα στρογγυλού σχήματος κλείνονται με ιδιόμορφα κομμένα δερματικά πτερύγια, όπως φαίνεται στα σχήματα 23, 24 (Εικ. 12).

Ο Shimanovsky έγραψε το 1865 ότι αυτά τα σχήματα πρέπει να είναι "κάτι σαν πίνακας πολλαπλασιασμού, με τη βοήθεια του οποίου ο χειρουργός μπορεί ήδη εύκολα να υπολογίσει όλες τις νέες περιπτώσεις που του δίνονται από την πρακτική".
Πράγματι, αυτό είναι αλήθεια: οι περισσότερες από τις προτεινόμενες νέες τροποποιήσεις, μέθοδοι προέρχονται από τα παραπάνω σχήματα. Μαζί όμως με τις παραπάνω μεθόδους και σχήματα λειτουργιών, υπάρχουν και προτάσεις που βασίζονται σε άλλες αρχές και θεμέλια πλαστικότητας. Αυτές περιλαμβάνουν τη μέθοδο της πλαστικοποίησης με τρίγωνα κόντρα, τη μέθοδο των βυθισμένων πτερυγίων με πάχος δέρματος κ.λπ.
Στην πλαστική χειρουργική, είναι συχνά απαραίτητο να καταφύγουμε σε τομές υπό οξεία γωνία, σε πλαστικές με επερχόμενα τριγωνικά πτερύγια.
Αυτή η τεχνική είναι πολύ βολική, απλή και σας επιτρέπει να επιμηκύνετε ή να κοντύνετε μια συγκεκριμένη περιοχή του δέρματος, μπορείτε να την μετακινήσετε χωρίς να πάρετε μια επιφάνεια τραύματος, η οποία συνήθως παραμένει μετά την παραγωγή αποδυναμωτικών τομών, τις οποίες πρότεινε να χρησιμοποιήσει ο Celsus.
Ο σχηματισμός τριγωνικών πτερυγίων, ή μάλλον, σφηνοειδών πτερυγίων, που καθιστούν δυνατή την πραγματοποίηση αυτών των αλλαγών όταν κινούνται στο δέρμα, έγινε αργότερα μέρος της πρακτικής της πλαστικής χειρουργικής.
Ο Lexer (1931) πρότεινε αντίθετα τρίγωνα για την κίνηση της γωνίας του ματιού. Το 1935, ο Proskuryakov πρότεινε μια μέθοδο πλαστικής με μετατόπιση σφηνοειδών πτερυγίων σε περίπτωση ατρησίας των ρινικών διόδων, η ίδια τεχνική χρησιμοποιήθηκε με επιτυχία για να μετακινήσει το τμήμα του δέρματος του ρινικού διαφράγματος και το φτερό του.
Limberg A.A. Βάζει μια εντελώς διαφορετική ερμηνεία και νόημα σε αυτή την τεχνική. το χρησιμοποιεί ευρέως για την εξάλειψη των τσιγκουνικών εντάσεων επιμηκύνοντάς τες. Για αυτό, ανέπτυξε κατάλληλα σχήματα για την κοπή τριγώνων, συμμετρικά και ασύμμετρα τοποθετημένα. Στην πρώτη περίπτωση, σχηματίζονται δύο ομοιόμορφα τριγωνικά πτερύγια, στη δεύτερη περίπτωση, ένα τρίγωνο με μικρότερη γωνία στην κορυφή και μεγαλύτερη κινητικότητα και ένα τριγωνικό πτερύγιο με πιο αμβλεία γωνία και ευρεία βάση έχει συνήθως μικρότερη κινητικότητα.
Η χρήση τριγωνικών κρημνών στην πλαστική χειρουργική δεν είναι κάτι καινούργιο. Αυτή είναι μια παλιά μέθοδος, που χρησιμοποιήθηκε ακόμη και πριν από την εποχή του Shimanovsky (1865), ο οποίος εκείνη την εποχή συστηματοποίησε επιδέξια όλες τις μεθόδους κοπής του δέρματος για να κλείσει διάφορα ελαττώματα στο ανθρώπινο σώμα.
Prof. Ο Limberg έχει ασχοληθεί από καιρό με τη θεωρία της τοπικής πλαστικής χειρουργικής, με βάση αυτό το έργο - τη μελέτη των μεθόδων πλαστικών αντίθετων τριγωνικών πτερυγίων. Το 1946 κυκλοφόρησε το βιβλίο του «Mathematical Foundations of Local Plastics on the Surface of the Human Body», όπου ο συγγραφέας προσεγγίζει από τη σκοπιά της μαθηματικής ανάλυσης οποιουδήποτε ελαττώματος της επιφάνειας του δέρματος, εξισώνοντάς το με οποιοδήποτε γεωμετρικό σχήμα: έναν ρόμβο, ένα τρίγωνο, ένα τετράγωνο κ.λπ. ε. Με βάση αυτό γίνεται ο σχεδιασμός της κάθε πλαστικής επέμβασης από πλευράς μαθηματικού υπολογισμού.
Χωρίς να υπεισέλθουμε σε θεωρητικές σκέψεις, είναι απαραίτητο ή όχι να εφαρμόζουμε σύνθετους αλγεβρικούς και γεωμετρικούς υπολογισμούς στην πλαστική χειρουργική, ένα πράγμα μπορεί να σημειωθεί ότι η μέθοδος του σφηνοειδούς πτερυγίου αξίζει προσοχής για να σταθούμε σε αυτήν. Αναφέρεται ως τεχνική counter triangular flap, "Z-incision plasty" ή "N-incision". Αυτή η μέθοδος ονομάζεται και έχει περιγραφεί ως τρόπος μετακίνησης σφηνοειδών πτερυγίων, επειδή αυτό το πτερύγιο είναι πιο σφηνοειδές και σφηνώνεται στην τομή όταν μεταμοσχεύεται. Κατά τη χρήση αυτής της μεθόδου, πρέπει πάντα να θυμάστε ορισμένα σημεία: τη χρησιμότητα των ιστών από τους οποίους κόβονται τα σφηνοειδή πτερύγια, την αγγείωση, το πάχος, το τέντωμα και πολλούς άλλους παράγοντες.
Όλα αυτά είναι το κλειδί για την επιτυχία της επέμβασης όπου χρησιμοποιείται αυτή η μέθοδος.
Αυτή η τεχνική έχει γίνει ευρέως διαδεδομένη στη χειρουργική για την εξάλειψη επίμονων εκτεταμένων μεμβρανωδών ουλών μετά από εγκαύματα σώματος. Τέτοιες ουλές συχνά προκαλούν έλξη και συσπάσεις των άκρων, των δακτύλων, του λαιμού· στην γναθοπροσωπική πρακτική, τέτοιες ουλές οδηγούν σε συσπάσεις της γνάθου και διαταραχές μάσησης. Όταν χρησιμοποιείται η μέθοδος του πτερυγίου με αντίθετη σφήνα, το μήκος των ουλών συστολής συνήθως αυξάνεται, όπως φαίνεται από το διάγραμμα που δανείστηκε από το βιβλίο του Limbert (Εικ. 14).
Το πλαστικό κρημνού στην πλαστική ΩΡΛ χειρουργική χρησιμοποιείται αρκετά ευρέως και κυρίως σε εκείνες τις περιπτώσεις όπου οι παραπάνω πλαστικές μέθοδοι είναι ελάχιστης χρήσης ή όπου απαιτείται να συγκεντρωθεί μια αρκετά μεγάλη ποσότητα υλικού στην περιοχή του ελαττώματος ώστε να αντικατασταθούν οι χαμένοι ιστοί.
Αυτή η μέθοδος χρησιμοποιείται ευρέως στην ΩΡΛ χειρουργική, την χρησιμοποιούμε εδώ και περίπου δύο δεκαετίες. Αυτή η τεχνική χρησιμοποιείται από εμάς για την εξάλειψη της ατρησίας των ρινικών οδών, έχω αναπτύξει μια ειδική επέμβαση, χρησιμοποιούμε σφηνοειδείς κρημνούς στην ωτοπλαστική με προσαρτημένα αυτιά, κατά το ίσιωμα των πτυχών του αυτιού, στη λαρυγγοπλαστική για την εξάλειψη των μεμβρανών του ο λάρυγγας, κάποτε χρειάστηκε να εφαρμόσω αυτή τη μέθοδο στον οισοφάγο στο άνω τμήμα για να εξαλείψω τη στένωση του οισοφάγου μετά από έγκαυμα.

Στη ρινοπλαστική, χρησιμοποιούνται σφηνοειδείς πτερύγια για τη διόρθωση του ρινικού διαφράγματος των πτερυγίων, ειδικά με τα φτερά αναρρόφησης, και σε μια σειρά άλλων επεμβάσεων.
Σελίδα 93 από 175
Μεταμόσχευση δέρματος με τοπικούς ιστούς
Ενδείξεις. Δερματικά ελαττώματα μετά από εκτομή ουλώδους ιστού, πτυχώσεις, εάν υπάρχει παροχή μάλλον κινητού δέρματος στην περιφέρεια (πρόσωπο, λαιμός, κορμός).
Αντενδείξεις. Εκτεταμένο δερματικό ελάττωμα, κοκκώδεις πληγές.
Τεχνική λειτουργίας. Με μικρά ελαττώματα, το τραύμα κλείνει ξεφλουδίζοντας και φέρνοντας τις άκρες του πιο κοντά μεταξύ τους. Εάν δεν είναι δυνατό να ράψετε το τραύμα φέρνοντας απλώς τις άκρες μεταξύ τους ή προκύψει τάση, τότε γίνονται πρόσθετες τομές παράλληλα με τις άκρες του τραύματος, υποχωρώντας μια ορισμένη απόσταση, με τη μορφή δύο γραμμικών τομών στις πλευρές του η γραμμή ραφής ή πολλές κοντές εγκοπές σε μοτίβο σκακιέρας.
Η κύρια μέθοδος της τοπικής πλαστικής χειρουργικής είναι η χρήση αντίθετων δερματικών πτερυγίων με τη μορφή διαφόρων ψηφίων και η χρήση μαθηματικών υπολογισμών. Η πιο συχνά χρησιμοποιούμενη αντίστροφη ανταλλαγή τριγωνικών δερματικών πτερυγίων.
Η κύρια τομή γίνεται κατά μήκος της κορυφογραμμής του κορδονιού της ουλής με εκτομή ουλώδους ιστού. Σε γωνία προς αυτό, το δέρμα κόβεται με δύο επιπλέον τομές. Το μήκος των κοπών πρέπει να είναι το ίδιο. Τα τριγωνικά πτερύγια σχηματίζονται σε πλήρες πάχος μαζί με τον υποδόριο ιστό, που τους επιτρέπει να μετακινούνται προς οποιαδήποτε κατεύθυνση χωρίς να διαταράσσεται η κυκλοφορία του αίματος. Οι ραφές εφαρμόζονται με νάιλον ή μετάξι (Νο 3/0). Το σχήμα εφαρμογής διαφόρων μορφών τριγωνικών μπαλωμάτων φαίνεται στο σχ. 90.
Πλαστική χειρουργική με δερματικό πτερύγιο σε πόδι σίτισης από ξεχωριστά μέρη του σώματος
Μέθοδος Tychinkin. Αυτή η μέθοδος χρησιμοποιείται για ελαττώματα στο δέρμα των άκρων. Για να αντικατασταθεί ένα ελάττωμα στο άπω κάτω άκρο, κόβεται ένα δερματικό πτερύγιο στον μηρό ή στο κάτω πόδι του άλλου ποδιού (Εικ. 91). Για να κλείσετε ένα ελάττωμα στο δέρμα του άνω άκρου (στο αντιβράχιο ή στο πίσω μέρος του χεριού), το πτερύγιο κόβεται στην κοιλιά· εάν το ελάττωμα βρίσκεται στην παλάμη, το πτερύγιο κόβεται στην πλάτη για ευκολία ; για να αντικατασταθεί το ελάττωμα στα δάχτυλα, το πτερύγιο λαμβάνεται στο διπλανό δάκτυλο ή στην παλάμη του τραυματισμένου χεριού.
Τεχνική λειτουργίας. Πρώτο στάδιο. Ένα πτερύγιο κόβεται κάνοντας μια τομή μέσω του δέρματος, του υποδόριου λιπώδους ιστού, της περιτονίας και αποκολλάται από τους υποκείμενους μύες. Η εκτεθειμένη επιφάνεια και εν μέρει η βάση του κρημνού κλείνουν με ένα δερματωματικό πτερύγιο, το οποίο ράβεται με catgut στις άκρες της περιτονίας του σχηματιζόμενου ελαττώματος. Ο κρημνός δέρματος-περιτονίας επιστρέφει και πάλι στη θέση του, καλύπτοντας το δερματικό μόσχευμα, ραμμένο στις άκρες του τραύματος. Κατά την αποκοπή του πτερυγίου, είναι απαραίτητο να ληφθεί υπόψη η δυνατότητα μιας πιο βολικής προσέγγισης του ελαττώματος, χωρίς να λυγίζετε το πόδι τροφοδοσίας, με το ελεύθερο άκρο προς την κατεύθυνση του ελαττώματος. το μήκος του πτερυγίου δεν πρέπει να υπερβαίνει το πλάτος της βάσης του περισσότερο από δύο φορές.
Δεύτερη φάση. Μετά από 10-14 ημέρες, το πτερύγιο κόβεται ξανά κατά μήκος μιας νέας ουλής. Οι άκρες ενός καλά εγκατεστημένου ελεύθερου μοσχεύματος ανανεώνονται και το τραύμα που παραμένει μεταξύ των άκρων του ελαττώματος του δότη και του μοσχεύματος συρράπτεται με catgut. Με μια λαβή νυστέρι ή τη σπάτουλα του Buyalsky, αφαιρείται ένα ομοιόμορφο στρώμα κοκκοποίησης από την επιφάνεια του ελαττώματος. Το άκρο με το ελάττωμα φέρεται στο προετοιμασμένο πτερύγιο έτσι ώστε ολόκληρη η επιφάνεια του τραύματος του πτερυγίου ή το μεγαλύτερο μέρος του να έρχεται σε επαφή με το κάτω μέρος του ελαττώματος. Το πτερύγιο ράβεται με μετάξι στις άκρες του ελαττώματος κατά μήκος της ελεύθερης άκρης. Η αναγκαστική θέση του άκρου στερεώνεται με γύψο και πρέπει να εξασφαλίζει την απόλυτη ακινησία του τροφοδοτικού σκέλους του πτερυγίου.
Τρίτο στάδιο. Μετά από 2-3 εβδομάδες, η βάση του κρημνού κόβεται μετά την αφαίρεση του γύψου και την προσεκτική επίδεση του μοσχεύματος. Οι άκρες του μοσχεύματος και του ελαττώματος ράβονται με μετάξι και εφαρμόζονται επίσης ράμματα στην περιοχή του τραύματος του δότη.
Ρύζι. 90. Κλείσιμο ελαττωμάτων του τραύματος του δέρματος.
α - ένα σχέδιο για την αποκοπή συμμετρικών (1) και ασύμμετρων (2) σχημάτων απέναντι τριγωνικών πτερυγίων με αύξηση του μήκους και μείωση του πλάτους κάθε πλευράς των κινούμενων δερματικών πτερυγίων. β - σχέδιο για το κλείσιμο των ελαττωμάτων του τραύματος μετακινώντας τις φιγούρες των κομμένων τριγωνικών πτερυγίων. 3, 4 - σε σχήμα επιμήκους διαμαντιού, 5 - στρογγυλεμένο.
Πλαστικό με πτερύγιο με μίσχο σύμφωνα με τον V.P. Filatov. Αυτή η επέμβαση χρησιμοποιείται για μακροχρόνιες μη επουλωτικές πληγές και τροφικά έλκη, τραύματα μετά από εκτομή οσφυϊκών συσπάσεων, ειδικά στην περιοχή των αρθρώσεων με επιφανειακή εμφάνιση του οστού. στο σχηματισμό χαμένων ή υπανάπτυκτων οργάνων (μύτη, αυτιά, γεννητικά όργανα κ.λπ.).
Τεχνική λειτουργίας. Το πρώτο στάδιο είναι ο σχηματισμός και η προετοιμασία του στελέχους. Κατά το σχηματισμό του στελέχους, υπολογίζεται ότι το μήκος της ταινίας δέρματος του στελέχους δεν υπερβαίνει το πλάτος περισσότερο από 3 φορές. Όταν προσβάλλεται το άνω άκρο, το στέλεχος συγκομίζεται στο στήθος ή στο στομάχι, το κάτω συλλέγεται στο μηρό του άλλου ποδιού ή στο στομάχι. 
Το μπλε του μεθυλενίου σηματοδοτεί τις γραμμές των τομών σύμφωνα με το σχήμα (Εικ. 92), κατά μήκος των οποίων γίνεται ανατομή του δέρματος, του υποδόριου λιπώδους ιστού στην περιτονία. Η κομμένη ταινία και τα τριγωνικά πτερύγια ξεφλουδίζονται ευρέως από την περιτονία. Πρώτα απ 'όλα, οι άκρες των πληγών που σχηματίζονται κατά την αποκοπή τριγωνικών πτερυγίων είναι ραμμένες μεταξύ τους. Η ταινία του δέρματος μετατρέπεται σε στέλεχος με τρία προσωρινά ράμματα-στήριγμα, που συνδέει τις άκρες της ταινίας στα άκρα των παράλληλων τομών και στο μεσαίο τρίτο. Στη συνέχεια ράβονται οι άκρες του ελαττώματος του δέρματος, τοποθετούνται ράμματα από τις άκρες του ελαττώματος σε απόσταση ίση με την πλευρά του τριγωνικού κρημνού και συρράπτονται τα τριγωνικά πτερύγια. Το στέλεχος είναι γυρισμένο προς τα μέσα από τις λαβές, οι άκρες του δέρματος είναι ραμμένες με μετάξι. Τα ράμματα αφαιρούνται μετά από 10-12 ημέρες.

Ρύζι. 91. Σχέδιο πλαστικής δέρματος κατά Tychinkina. Εξήγηση στο κείμενο.

Ρύζι. 92. Σχέδιο σχηματισμού του στελέχους Filatov. α, β, γ - στάδια της λειτουργίας.
Η «εκπαίδευση» του στελέχους ξεκινά μετά την αφαίρεση των ραμμάτων. Το πόδι που πρόκειται να αποκοπεί σφίγγεται με μαλακό εντερικό πολτό τις πρώτες ημέρες για 5 λεπτά, στη συνέχεια για 10-15 λεπτά και φέρεται σε 2 ώρες
ημέρα. Εάν ταυτόχρονα το στέλεχος διατηρεί ένα ροζ χρώμα, δεν χλωμό, τότε μπορεί να θεωρηθεί έτοιμο για μεταμόσχευση.
Δεύτερη φάση. Το εκπαιδευμένο πόδι στελέχους κόβεται, ισοπεδώνεται και ράβεται στην άκρη του ελαττώματος του προσβεβλημένου άκρου. Στην πλαστική χειρουργική για την παραμόρφωση του ποδιού, γίνεται μια τομή για ράψιμο στο στέλεχος στο ίδιο το όριο μεταξύ των ουλών και του αναλλοίωτου δέρματος, αφού μετά την εκτομή των ουλών, αυτό το αναλλοίωτο δέρμα θα είναι το όριο του ελαττώματος.
Προκειμένου να δημιουργηθούν ευνοϊκές συνθήκες για εμφύτευση και να αποτραπεί πιθανή αποκόλληση του μοσχεύματος μετά την επέμβαση, εφαρμόζεται επίδεσμος στερέωσης.
Με μεγάλη απόσταση μεταξύ του δερματικού ελαττώματος και του μοσχεύματος στελέχους, το τελευταίο μετακινείται σε διάφορα στάδια (βάδισμα ή δευτερεύον στέλεχος). Μετά από 10-12 ημέρες αφαιρούνται τα ράμματα και αρχίζει η εκπαίδευση του απέναντι ποδιού του στελέχους.
Τρίτο στάδιο. Μετά από 3-4 εβδομάδες, το δεύτερο πόδι κόβεται, τυλίγεται σε στεγνή χαρτοπετσέτα και αφήνεται στην άκρη. Η πληγή στο σημείο του κομμένου ποδιού ράβεται. Οι ουλές που αφαιρούνται, εξαλείφουν την παραμόρφωση του άκρου και τελικά καθορίζουν το μέγεθος του ελαττώματος του δέρματος. Μια διαμήκης ουλή αφαιρείται από το στέλεχος, ο υποδόριος ιστός αποκόπτεται και αποκόπτεται μερικώς (αν, σύμφωνα με τις ανατομικές συνθήκες, αυτή η περιοχή δεν πρέπει να περιέχει μεγάλη ποσότητα λιπώδους ιστού). Οι άκρες του πτερυγίου ράβονται προσεκτικά στις άκρες του ελαττώματος του τραύματος και το πάχος του πτερυγίου πρέπει να αντιστοιχεί στο πάχος της ακμής του δέρματος του ελαττώματος. Μετά την επέμβαση το άκρο στερεώνεται με γύψινο νάρθηκα.
Τα τελευταία χρόνια, για το κλείσιμο των ελαττωμάτων των μαλακών ιστών, έχει χρησιμοποιηθεί πλαστική με δερματικό-περιτονιακό-μυϊκό πτερύγιο σε αγγειακό μίσχο χρησιμοποιώντας μικροχειρουργικές τεχνικές.
Πλαστικό δέρμα σύμφωνα με τον Krasovitov
Ενδείξεις. Η παρουσία δερματικών πτερυγίων αποκομμένων ή τριχωτού της κεφαλής σε μεγάλο βαθμό με υποδόριο λιπώδη ιστό, τα οποία χρησιμοποιούνται ως μόσχευμα κατά τη διάρκεια της επέμβασης.
Η επαναμεταμόσχευση, ή επαναφύτευση, του δέρματος προτάθηκε για πρώτη φορά από τον V.K. Krasovitov το 1935.
Τεχνική λειτουργίας. Τα σκισμένα πτερύγια με τραύματα με τριχωτό λιπαίνονται από όλες τις πλευρές με βάμμα ιωδίου 3% (τα πλήρως σκισμένα πτερύγια πλένονται πρώτα με σαπούνι και νερό από ορατή μόλυνση), απλώνονται σε γάζα και αφαιρούνται πλήρως όλος ο λιπώδης ιστός, καθώς και οι περιοχές θρυμματισμένων ιστών. Στη συνέχεια, το πτερύγιο πλένεται σε ένα αποστειρωμένο φυσιολογικό διάλυμα χλωριούχου νατρίου, σκουπίζεται με χαρτοπετσέτες βρεγμένες με φυσιολογικό ορό με αντισηπτικό ή κατά το ήμισυ με αιθυλική αλκοόλη. Στο προετοιμασμένο πτερύγιο, γίνονται διαμπερείς εγκοπές σε σχέδιο σκακιέρας 0,3 cm για την εκροή υγρού ιστού και αίματος. Μετά από αυτό, το πτερύγιο μεταφέρεται στην επιφάνεια του τραύματος που έχει υποστεί επεξεργασία και καθαρίζεται από ακαθαρσίες και στερεώνεται με σπάνια μεταξωτά ράμματα. Δεν συνιστάται στους πτυχιούχους η ένεση κάτω από τον επαναφυτευμένο δερματικό πτερύγιο, καθώς αυτό μπορεί να διαταράξει τη θρέψη του κρημνού και να οδηγήσει στον θάνατό του. Ένας ξηρός ασηπτικός επίδεσμος εφαρμόζεται στο πτερύγιο. Η πρώτη αλλαγή επιδέσμου γίνεται την 7-10η ημέρα.