Рак шейки матки (РШМ) или цервикальная карцинома (МКБ 10 – С53) представляет собой опухоль злокачественного характера, образующуюся в области шейки матки. Почему развивается эта болезнь и каковы ее последствия? Сегодня эти вопросы волнуют почти всех женщин планеты, поскольку это заболевание стало очень распространенным – занимает 2-ое место по частоте злокачественного образования после рака груди и наблюдается у каждой 10 женщины из расчета на 100 тысяч случаев.
Ежегодно, рак шейки матки диагностируется у 600 тыс. представительниц женского пола, при этом риск возникновения болезни у женщин латиноамериканского происхождения намного выше, чем у европеек. Согласно статистике, вероятность столкнуться с цервикальной карциномой у пациенток, которым больше 40 лет в 20 раз выше – в 65% случаях от 40 до 60 лет, в 25% от 60 до 70 лет.
Многие задаются вопросом, сколько живут, если болезнь выявлена на 1 стадии? В случае если патология обнаружена в возрастном диапазоне от 25 до 45 лет, то заболевание вполне можно вылечить (90%). Ранние стадии такой болезни диагностируются в России у 15% женщин, поздние – у 40% больных.
Предвестником данной злокачественной неоплазии является процесс трансформации структуры шейки матки, приводящей в итоге к дисплазии верхних слоев ее эпителий. В условиях отсутствия лечения, болезнь начинает прогрессировать поначалу в неинвазивную стадию, а уже позднее в инвазивную опухоль (определение стадий приведено ниже ).
В Российской Федерации неинвазивная форма РШМ диагностируется в 4 раза чаще. При этом с помощью новых методик распознавания этой болезни на ранних стадиях (скрининг-тесты) удалось существенно сократить смертность пациенток по причине данной патологии.
Что такое шейка матки?
 Шейка матки – является нижней и самой узкой частью матки (орган, состоящий из гладкой мышечной мускулатуры, и предназначенный для вынашивания плода). По виду выглядит как цилиндр, пропускающий через себя цервикальный канал, по структуре состоит из ткани, обогащенной коллагеном и мышечными волокнами.
Шейка матки – является нижней и самой узкой частью матки (орган, состоящий из гладкой мышечной мускулатуры, и предназначенный для вынашивания плода). По виду выглядит как цилиндр, пропускающий через себя цервикальный канал, по структуре состоит из ткани, обогащенной коллагеном и мышечными волокнами.
Ведущие клиники в Израиле
Шейка матки делится на 2 отдела:
- область над влагалищем;
- влагалищная часть (1/3 шейки матки).
В стенках маточного перешейка находятся трубчатые железы, которые выделяют слизеобразное вещество, не позволяющее вредоносным микроорганизмам проникнуть из влагалища в матку. Аналогичную функцию внутри канала выполняют гребни и складки. Размер шейки матки в длину не более трех сантиметров, в ширину 2,5 сантиметра. В зависимости от менструального цикла ее размеры и структура подвергаются изменениям.
Факторы заболевания
Рассматривая основные причины способствующие развитию рака шейки матки, медики пришли к заключению, что существенную роль в данном процессе играет наличие ВПЧ (вирус папилломы человека). Способом передачи вируса выступает половая связь (даже защищенная) с зараженным человеком, либо контакт через кожу и слизистые оболочки. В результате ВПЧ внедряет в ДНК эпителиальных клеток свой код, что приводит к их неспособности осуществлять здоровые функции.
Следствием этого становится образование на месте клеток злокачественного образования (), которое со временем начинает прорастать в соседние органы и метастазировать по всему организму.
При этом, онкогенными ВПЧ высокого риска являются тип вирус папилломы человека 16 и 18 (в 70% случаях).
Другими этиологическими факторами, вызывающими рак шейки матки, являются:

В группу риска также входят женщины, работающие с канцерогенными веществами.
Симптомы рака шейки матки
Какая клиническая картина при раке шейки матки? Особенность симптоматики РШМ заключается в том, что вначале своего развития болезнь практически никак себя не проявляет. Это является весьма неблагоприятным фактом, так как именно своевременная и ранняя диагностика и лечение данного заболевания позволяет спасти жизнь больной.
Основными признаками данной патологии в зачаточной стадии являются:
- постоянные мажущиеся выделения, в том числе кровяные в период между менструальными циклами, после спринцеваний и похода к гинекологу;
- беспричинное повышение температуры тела выше 37 градусов;
- специфические выделения коричневого или розового цвета, появляющиеся после сексуального контакта;
- расстройства менструального цикла;
- боли внизу живота, особенно после половой близости;
- длительные кровотечения во время месячных.
Симптомы рака шейки матки на относительно поздней стадии сопровождаются такими явлениями как:

РШМ часто возникает тяжелое нарушение функций почек, когда на фоне их неспособности обеспечивать отток мочи происходит прогрессирующее расширение почечных лоханок и атрофия тканей отвечающей за накопление мочи (гидронефроз).
Видео по теме (с 30:40)
Механизм разрастания рака шейки матки
Как быстро развивается болезнь? Физиологический процесс озлокачествления (малигнизация) заболевания характеризуется следующими этапами:
- клетки эпителия начинают реагировать на повреждение и активно делиться в целях восстановления ткани;
- начинается процесс трансформации путем нарушения структуры пластов эпителия, так называемая дисплазия;
- по прошествии времени внутри клеток появляются образования злокачественного характера, которые запускают механизм бесконтрольного деления эпителия, знаменующий наступление стадии преинвазивного или неинвазивного рака шейки матки (рак in situ или «рак на месте»);
- злокачественная неоплазия разрастается в подлежащую ткань шейки матки. В случае если ее размер менее трех миллиметров она считается микроинвазивной карциномой (первая стадия инвазивного образования);
- достижение размера опухоли в более 3 мм, порождающее развитие инвазивной формы рака шейки матки. Преимущественная часть больных сталкивается с клиническими симптомами болезни именно на этом этапе.
Классификация рака шейки матки
В зависимости от внутренней и внешней трансформации эпителия, которые в конечном счете образует ту или иную разновидность злокачественного образования, принято выделять следующие формы рака шейки матки:
- плоскоклеточная злокачественная онкология с ороговением (от 83 до 97% случаев);
- плоскоклеточная без ороговения (от 60 до 65% случаев);
- низкодифференцированная (от 20 до 25% случаев);
- или железистая форма РШМ (от 4 до 16% случаев);
- другие менее распространённые формы: мукоэпидермоидный, мелкоклеточный и светлоклеточный (от одного до двух процентов случаев).
Исходя из степени и направления развития карциномы выделяются такие виды как:
- преинвазивная или внутриэпителиальная;
- неинвазивная (медленное разрастание патологических клеток исключительно в области шейки матки, поддающееся лечению);
- микроинвазивная (низкая вероятность метастазов);
- экзофитная (образование разрастается внутрь влагалища, матки и придатков). Самая распространенная форма, диагностирующаяся на самой ранней стадии;
- эндофитная (онконеоплазия, образующаяся внутри цервикального канала). По внешнему виду выглядит как язва, которая кровит при любом контакте. Разрастание происходит в маточное тело.
Стадии рака шейки матки

Переход предракового состояния в раковое занимает от двух до десяти лет, перерастание опухоли первой стадии в следующие длится около двух лет. Для определения степени распространенности рака, повреждения лимфоузлов и других органов используется классификация, разработанная Международной федерацией акушеров-гинекологов или FIGO.
Стадия нулевая
Онкоклетки локализуются исключительно на поверхности слизистых канала шейки матки, не проникая внутрь (цервикальная интраэпителиальная неоплазия).
При ранней диагностике прогноз выживаемости – 100%;
Первая стадия (cancer colli uteri)
Процесс патологического разрастания раковых клеток в пределах самой шейки матки. Поражения носят следующий характер:
- инвазивная опухоль диаметром от трех до пяти миллиметров, с глубиной до семи миллиметров (подстадия IA) и диаметром больше пяти миллиметров, с глубиной от семи миллиметров до четырех сантиметров (подстадия I-B). Диагностируется под микроскопом, путем взятия мазка из цервикального канала на цитологический анализ;
- видимое образование размером более четырех сантиметров (подстадия IB2).
Вторая стадия

Диагностируется данная стадия путем кольпоскопа, соскабливания верхнего эпителия, ультразвукового исследования органов малого таза, цитологического исследования или клиновидной биопсии (электрическая петля способная извлечь ткани из глубокого слоя тканей).
Третья стадия
Опухоль прорастает в область таза и влагалища. Поражает ближайшие лимфатические узлы и препятствует мочеиспусканию, при этом, не касаясь соседних органов. По размерам крупная.
- образование проникает в нижний отдел влагалища, но не затрагивает стенки таза (IIIA);
- опухоль закупоривает мочеточники, повреждает работу лимфоузлов в тазу и затрагивает стенки матки (IIIB).
Обнаружение рака происходит с помощью метода кольпоскопии, биопсии, КТ рентгеновскими лучами и МРТ (магнитно-резонансный томограф).
Хотите узнать стоимость лечения рака за рубежом?
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Четвертая стадия
Образование становится крупных размеров и разрастается вокруг маточного перешейка с одновременным повреждением соседних и дальних органов, а также системы лимфатических узлов.

Чтобы диагностировать состояние больной на данной стадии производят осмотр, процедуру эндоскопии кишечного тракта, компьютерную томографию или МРТ. В целях выявления метастаз проводится позитронно-эмиссионная компьютерная томография (ПЭТ-КТ).
Методы диагностики
Если есть подозрения на РШМ, процесс диагностирования осуществляется следующими методами:
- прохождение гинекологического осмотра с изъятием мазка на выявление микрофлоры и наличие онкоклеток;
- назначение анализов крови, выявление ВПЧ, изучение выделений из влагалища;
- осмотр с помощью кольпоскопа, рентгена, экскреторной урографии, УЗИ, МРТ и компьютерной томографии;
- цитологическое исследование.
 Наиболее признанным методом анализа считается тестирование по методу Папаниколау (пап-тест), осуществляемое при помощи изъятия выделения со слизистой матки специальным прибором. Исследование проводится в течение 7 дней. Анализ проводят на пятый день месячных и за пять дней до менструации. За один день до его сдачи запрещается вступать в сексуальный контакт и спринцеваться.
Наиболее признанным методом анализа считается тестирование по методу Папаниколау (пап-тест), осуществляемое при помощи изъятия выделения со слизистой матки специальным прибором. Исследование проводится в течение 7 дней. Анализ проводят на пятый день месячных и за пять дней до менструации. За один день до его сдачи запрещается вступать в сексуальный контакт и спринцеваться.
Способы лечения
Если задаться вопросом, лечиться ли данное заболевание, можно ли победить болезнь, то вопрос лежит в плоскости его стадий. На сегодняшний день, преимущественным методом лечения рака шейки матки является облучение либо хирургическое вмешательство, которые в равной степени дают одинаковый эффект. Для молодых девушек показана операция, которая минимизирует риск нарушения функций яичников. Разновидностями лечения на разных стадиях являются:
- операционный способ, который заключается в проведении процедуры лапароскопии, позволяющей не наносить травмы внутренним органам. Госпитализация составляет от трех до пяти дней;
- , которое осуществляется с целью уменьшения размера образования и его дальнейшей резекции. Последствиями такого вида терапии могут быть атрофия влагалища, бесплодие, приближение срока климакса, повреждение стенок влагалища и как следствие нарушение процесса мочеотделения и дефекации;
- с использованием препаратов Цисплатина с целью сокращения размеров опухоли, а порой и как самостоятельная терапия.
Модернизированные методы лечения включают в себя:

В чем опасность болезни?
Онкологи выделяют ряд последствий, которые могут быть вызваны цервикальной карциномой, среди которых:
- удаление всей матки, влагалища, кишечника и мочевого пузыря. Ключевой задачей в таком случае становится продление жизни;
- при поражении органов репродукции, осуществляется резекция матки, яичников и влагалища. При таком раскладе женщина лишается возможности стать матерью в будущем;
- удаление только матки с сохранением придатков;
- ликвидация цервикального канала;
- удаление влагалища, с последующей невозможностью заниматься сексом;
- резекция матки – в этом случае женщина никогда не сможет родить.
Профилактические меры
Упреждающими действиями по недопущению развитию РШМ являются:

Согласно рекомендациям медиков, чтобы существенно снизить риск заболевания раком шейки матки, необходимо сделать вакцину от вируса папилломы человека с применением лекарства, именуемого Гардасил – прививка на основе четырех компонентов, разработанная против типов ВПЧ, вызывающих РШМ (6,16,18,11). В Российской Федерации зарегистрирована в 2006 г. Данное лекарство включает в себя аналогичные вирусы, которые вырабатывают антитела. Срок иммунитета – 3 года. Его применение показано девочкам в возрастном диапазоне от девяти до семнадцати лет и только тем женщинам, которые еще не заражены ВПЧ.
Цена за один курс прививки составляет в районе 450$. Вакцина вводится первый раз, затем через два месяца, после через шесть месяцев и контрольная – в возрасте 26-27 лет.
Видео: Как диагностируют и лечат рак шейки матки
Рак шейки матки – злокачественная опухоль, которая развивается в области шейки матки. Эта форма рака занимает одно из первых мест среди онкологических заболеваний половых органов. Рак шейки матки чаще всего возникает в возрасте 35-55 лет. Значительно реже он встречается у молодых женщин.
Ежегодно в мире заболевает около полумиллиона женщин. Причем риск развития болезни во многом зависит от расовой принадлежности. Например, латиноамериканки болеют в 2 раза чаще, чем европейки.
Это онкологическое заболевание женских половых органов можно успешно лечить на ранних стадиях. Часто ему предшествуют предраковые состояния (эрозия , дисплазия), избавившись от которых, удается предупредить появление рака.
Важно знать, что диагноз «рак шейки матки» - не приговор. Если женщина вовремя начала лечение, то она имеет отличные шансы на выздоровление. Более 90% опухолей в ранней стадии – излечимы. Современные методы позволяют сохранить матку и яичники. Таким образом, пациентки, которые успешно справились с болезнью, сохраняют свою сексуальность и могут успешно забеременеть.
Большую роль в развитии рака шейки матки играет вирус папилломы человека (ВПЧ) из семейства Papovaviridae. Причем, вирус передается от партнера к партнеру, даже если пара пользовалась презервативом. Из-за небольшого размера возбудителя он легко проникает через поры в латексе. Кроме того, вирус может передаваться с любой инфицированной части тела (губы, кожа).
Этот вирус вносит в ДНК клеток эпителия свои гены. Со временем это приводит к перерождению клеток. Они перестают созревать, теряют способность выполнять свои функции и могут только активно делиться. Это приводит к тому, что на месте одной мутировавшей клетки возникает раковая опухоль. Постепенно она прорастает в ближайшие органы и пускает метастазы в отдаленные участки тела, что приводит к тяжелым последствиям для организма.
Кроме вируса существует еще ряд факторов, которые могут вызвать появление злокачественного новообразования в шейке матки.
- Ранее начало половой жизни у девушек.
- Наличие большого количества сексуальных партнеров.
- Курение.
- Инфекции, передающиеся половым путем.
- Чрезмерное увлечение диетами .
Анатомия матки
 Матка
– это мышечный орган, в котором вынашивается плод во время беременности. В основном матка состоит из гладкой мускулатуры. Она расположена в малом тазу. В верхнюю часть входят маточные трубы, по которым в матку из яичников попадает яйцеклетка.
Матка
– это мышечный орган, в котором вынашивается плод во время беременности. В основном матка состоит из гладкой мускулатуры. Она расположена в малом тазу. В верхнюю часть входят маточные трубы, по которым в матку из яичников попадает яйцеклетка.Спереди от матки находится мочевой пузырь, а позади ее прямая кишка. От смещения матку предохраняют эластичные связки. Они крепятся к стенкам таза или вплетаются в клетчатку.
Матка напоминает треугольник. Основание его обращено кверху, а нижняя суженая часть – шейка матки открывается во влагалище. В среднем матка имеет длину 7-8 см, ширину 3-4 см и толщину 2-3 см, полость матки 4-5 смі. У женщин до беременности матка весит 40 г, а у рожавших 80 г.
Матка имеет три слоя:
- Параметрий или околоматочная клетчатка. Это серозная оболочка, которая покрывает орган снаружи.
- Миометрий или средний мышечный слой, состоящий из переплетенных пучков гладких мышц. Имеет три слоя: наружный и внутренний – продольные и средний – круговой, в нем залегают кровеносные сосуды. Предназначение миометрия: защита плода во время беременности и сокращение матки при родах.
- Эндометрий или мукозный слой. Это внутренняя слизистая оболочка, которая густо пронизана кровеносными капиллярами. Его основная функция – обеспечить прикрепление эмбриона. Состоит из покровного и железистого эпителия, а также групп реснитчатых цилиндрических клеток. На поверхность этого слоя открываются протоки простых трубчатых желез. Эндометрий состоит из двух слоев: поверхностный функциональный отслаивается во время месячных, глубокий базальный слой отвечает за восстановление поверхностного.
Части матки

- Дно матки - верхняя выпуклая часть.
- Тело матки - средняя часть, имеет форму конуса.
- Шейка матки - нижняя, самая узкая часть.
Нижняя суженая часть матки имеет вид цилиндра, сквозь который проходит цервикальный канал. Шейка матки состоит в основном из плотной эластичной ткани, богатой коллагеном и незначительного числа гладких мышечных волокон. Шейку матки условно разделяют на два отдела.
- Надвлагалищная часть находится выше влагалища
- Влагалищная часть входит в полость влагалища. Имеет толстые края (губы), которые ограничивают наружное отверстие цервикального канала. Он ведет из влагалища в полость матки.
Шейка матки в нижней влагалищной части покрыта плоским неороговевающим эпителием. Его клетки заходят и в шеечный канал. Выше канал выстлан цилиндрическим эпителием. Такая картина наблюдается у женщин после 21-22 лет. У молодых девушек цилиндрический эпителий спускается ниже и покрывает влагалищную часть шейки матки.
Предлагаем вам ответы на вопросы относительно рака шейки матки, которые больше всего волнуют женщин.
Какие существуют стадии рака шейки матки?
Стадии рака шейки матки
 Стадия 0
Стадия 0
Раковые клетки находятся только на поверхности канала шейки матки, не образуют опухоль и не проникают вглубь тканей. Такое состояние называется цервикальной интраэпителиальной неоплазией.
Стадия I
Раковые клетки разрастаются и образуют опухоль, которая проникает вглубь тканей шейки матки. Новообразование не выходит за пределы органа, не распространяется на лимфоузлы.
Подстадия IА. Диаметр новообразования 3-5 мм, глубина до 7 мм.
Подстадия IB. Опухоль можно заметить невооруженным глазом. Проникает в соединительные ткани шейки матки на 5 мм. Диаметр составляет от 7 мм до 4 см.
Диагностируется только при микроскопическом исследовании цитологического мазка из цервикального канала. Если в этом анализе на онкоцитологию обнаруживаются атипичные (неправильные) клетки плоского эпителия, то рекомендуют произвести обследование с помощью колькоскопа. Это аппарат, который позволяет провести детальный осмотр, с выведением изображения на экран. А также тщательно обследовать шейку матки и сделать тесты на наличие рака.
Стадия II
Опухоль прорастает в тело матки и выходит за ее пределы. Она не распространяется на стенки малого таза и нижние отделы влагалища.
Подстадия IIA . Опухоль около 4-6 см в диаметре, видна при обследовании. Новообразование поражает шейку матки и верхние отделы влагалища. Не распространяется на лимфоузлы, не образовывает метастазов в отдаленных органах.
Подстадия IIВ . Новообразование распространяется на околоматочное пространство, но не затрагивает окружающие органы и лимфатические узлы.
Для диагностики назначают исследование с помощью колькоскопа, УЗИ органов малого таза. Также может потребоваться биопсия. Это взятие образца ткани с шейки матки. Эту процедуру проводят во время колькоскопии или самостоятельно. С помощью кюретки соскабливается часть эпителия из канала шейки матки. Еще один метод – клиновидная биопсия.
Выполняется с помощью электрической хирургической петли или скальпеля. Позволяет взять для анализа ткани из глубоких слоев.
Стадия III
Злокачественная опухоль распространилась на стенки малого таза и нижний отдел влагалища. Может поражать близлежащие лимфоузлы и нарушать отхождение мочи. Не затрагивает отдаленные органы. Опухоль может достигать крупных размеров.
Подстадия IIIA
Новообразование проросло в нижнюю треть влагалища, но стенки малого таза не затронуты.
Подстадия IIIВ . Опухоль вызывает закупорку мочеточников, может поражать лимфатические узлы в малом тазу и обнаруживаться на его стенках.
Для диагностики применяют кольпоскопию , биопсию, компьютерную томографию . Последний метод основан на облучении рентгеновскими лучами. С их помощью сканер делает множество снимков, которые сопоставляются в компьютере и дают целостную картину изменений. Также информативна магнитно-резонансная томография . Работа томографа основана на действии радиоволн, которые в разной степени поглощают и высвобождают разные виды тканей.
Стадия IV
Опухоль достигла значительных размеров и широко распространилась вокруг шейки матки. Поражены ближние и отдаленные органы и лимфатические узлы.
Подстадия IVA . Метастазы распространились на прямую кишку и мочевой пузырь. Лимфоузлы и отдаленные органы не затронуты.
Подстадия IVВ . Поражены отдаленные органы и лимфоузлы.
Для диагностики используют визуальный осмотр, эндоскопию кишечника, компьютерную томографию или магнитно-резонансную томографию для определения размеров новообразования. Для того чтобы выявить отдаленные метастазы назначается позитронно-эмиссионная томография. В организм вводится глюкоза с радиоактивным атомом. Он концентрируется в раковых клетках опухоли и метастазов. Такие скопления потом выявляют с помощью специальной камеры.
Каковы признаки рака шейки матки?
На ранних стадиях рака шейки матки специфических симптомов не возникает. Женщина не замечает никаких изменений или неприятных ощущений. Первые признаки появляются, когда опухоль достигает значительных размеров и поражает соседние органы. Поэтому, так важно ежегодно проходить профилактический осмотр у гинеколога, чтобы выявить рак на ранней стадии, когда его можно побороть.Симптомы рака шейки матки

- Кровотечения из влагалища.
- После начала менопаузы
- Между менструациями
- После гинекологического осмотра
- После полового акта
- После спринцевания
- Изменения характера менструаций.
- Удлинение периода кровотечений
- Изменение характера выделений
- Изменение выделений из влагалища.
- Со следами крови
- Увеличение количества белей
- На поздних стадиях распада опухоли выделения становятся зловонными и имеют вид мясных помоев
- Боль во время полового акта.
- Боли в спине и в нижней части живота.
- Отек ног
- Нарушение мочеиспускания и опорожнения кишечника.
- Снижение работоспособности, слабость.
Диагностика рака шейки матки
Что вас ожидает на приеме у врача?
 Сбор анамнеза.
Врач собирает данные о жалобах на здоровье, протекании месячных и т. п.
Сбор анамнеза.
Врач собирает данные о жалобах на здоровье, протекании месячных и т. п.Визуальный осмотр . Осмотр влагалища и нижнего отдела шейки матки с помощью гинекологических зеркал. На этом этапе врач берет мазки содержимого влагалища на микрофлору и на наличие раковых клеток (онкоцитология).
Если есть необходимость провести более тщательный осмотр, назначается кольпоскопия. Она проводится с помощью инструмента, снабженного увеличительными линзами и осветительным элементом. Процедура безболезненна и позволяет провести специальные тесты для обнаружения раковых клеток и взять образец ткани для анализа. Во время исследования врач может заметить участок слизистой, который отличается по цвету от окружающих тканей или возвышаться над ними.
Если опухоль развивается в толще стенок матки (эндофитно), то орган увеличивается в размерах и имеет бочкообразную форму. В том случае, когда рост опухоли направлен наружу (экзофитно), то при обследовании врач видит разрастания похожие на цветную капусту. Это округлые образования серо-розового цвета, которые начинают кровоточить при прикосновении. Также опухоль может иметь вид гриба на ножке или быть похожей на язву.
Какой существует анализ на рак шейки матки?
 На сегодняшний день всемирно признанный анализ для ранней диагностики рака шейки матки – это ПАП-тест или тест Паппаниколау.
На сегодняшний день всемирно признанный анализ для ранней диагностики рака шейки матки – это ПАП-тест или тест Паппаниколау.
Анализ берут шпателем или щеткой Валлаха со слизистой шейки матки. Потом материал в специальном контейнере отправляют в лабораторию. Там образец наносят на предметное стекло и проводят исследование особенностей клеток (цитологическое). Результат будет готов через 7 дней.
Анализ берут не ранее чем на пятый день с момента начала цикла и не позже, чем за 5 дней до начала менструации. За сутки перед посещением гинеколога нужно воздержаться от половых контактов и спринцевания.
Для диагностики рака шейки матки существует еще несколько анализов.
- Цитология на атипичные клетки. Это взятие образца содержимого цервикального канала. Под микроскопом определяется наличие в нем раковых клеток.
- Thin Prep-метод или жидкостная цитология. Заключается в приготовлении особых тонкослойных цитологических препаратов.
- ВПЧ-тест «двойной генной ловушки». Позволяет диагностировать не саму опухоль, а степень зараженности вирусом папилломы человека и степень риска развития рака.
Что такое плоскоклеточный рак шейки матки?
Шейку матки покрывают два вида эпителия. В зависимости от того, клетки какого из них становятся основой опухоли, разделяют 2 вида рака:
Плоскоклеточный рак шейки матки – это злокачественная опухоль, которая развивается из клеток плоского эпителия, покрывающего влагалищную часть канала шейки матки. Он составляет 80-90% всех случаев. Этот вид заболевания встречается значительно чаще, чем железистая форма рака (аденокарцинома).
К появлению этой формы рака приводит мутация в клетках плоского эпителия. К превращению нормальных клеток в раковые может привести заражение папилломавирусом человека, наличие полипов и эрозий шейки матки. Также причиной могут стать воспалительные процессы и спираль, которую используют, как средство контрацепции.
Действие этих факторов приводит к травматизации и воспалению клеток плоского эпителия. Это вызывает сбой в структуре ДНК, которая отвечает за передачу генетической информации дочерним клеткам. В результате, при делении образуется не типичная клетка плоского эпителия, которая может выполнять свои функции, а незрелая раковая. Она способна только делиться и производить подобных себе.
Плоскоклеточный рак имеет три стадии:
- низкодифференцированный плоскоклеточный рак – незрелая форма, опухоль мягкая, мясистая, активно разрастается.
- плоскоклеточный неороговевающий рак – промежуточная форма, отличается самыми разнообразными проявлениями.
- плоскоклеточный ороговевающий рак – зрелая форма с твердой плотной консистенцией, начало формирования опухоли.
Если рак удалось выявить на ранних стадиях, то он хорошо поддается лечению. Проводят операцию по удалению опухоли и курс химиотерапии для предупреждения образования новых очагов болезни. В этом случае удается сохранить матку и в будущем женщина может выносить и родить ребенка.
Если момент упущен, и опухоль проросла в ткани матки, то потребуется удалить ее и, возможно, придатки. Для закрепления результатов лечения назначают химио- и лучевую терапию. Серьезная опасность для жизни и здоровья возникает у больных с четвертой стадией рака, когда появились вторичные очаги раковой опухоли в ближних и отдаленных органах.
Какова профилактика рака шейки матки?
 Профилактика рака шейки матки во многом основана на сознательном отношении женщины к своему здоровью.
Профилактика рака шейки матки во многом основана на сознательном отношении женщины к своему здоровью.Важны регулярные визиты к гинекологу.
- 2 раза в год необходимо посещать врача. Гинеколог возьмет мазки на флору из влагалища.
- раз в год желательно пройти кольпоскопию, для тщательного исследования состояния шейки матки.
- 1 раз в 3-4 года проводится цитологическое исследование на атипические клетки. Этот РАР-тест позволяет определить предраковое состояние слизистой или наличие раковых клеток
- При необходимости врач назначит биопсию. Взятие маленького кусочка слизистой для проведения тщательного исследования.
Основные факторы риска:
- Раннее начало половой жизни и ранняя беременность. В группу риска попадают те, кто часто вступал в сексуальные контакты до 16 лет. Это связано с тем, что в юном возрасте эпителий шейки матки содержит незрелые клетки, которые легко перерождаются.
- Большое количество сексуальных партнеров на протяжении жизни. Американские исследования показали, что у женщины, которая за свою жизнь имела более 10 партнеров, риск развития опухоли возрастает в 2 раза.
- Венерические заболевания, а особенно вирус папилломы человека. Вирусные и бактериальные венерические заболевания вызывают мутации клеток.
- Длительный прием оральных противозачаточных средств вызывает гормональный сбой в организме. А нарушение баланса плохо сказывается на состоянии половых органов.
- Курение. В табачном дыму содержатся канцерогены – вещества, которые способствуют превращению здоровых клеток в раковые.
- Длительные диеты и неправильное питание. Недостаток в пище антиоксидантов и витаминов повышает вероятность мутации. В этом случае клетки страдают от атак свободных радикалов, которые считаются одной из причин рака.
Методы профилактики
- Наличие постоянного сексуального партнера и регулярная половая жизнь значительно снижают вероятность возникновения опухоли и других болезней половой сферы.
- Также очень важный момент - использование презервативов для предупреждения заражения вирусом папилломы человека (ВПЧ). Хотя эти средства не дают абсолютной гарантии, но они снижают риск заражения на 70%. Кроме того, использование презерватива защищает от венерических заболеваний. По статистике, после перенесенных венеризмов значительно чаще происходят мутации в клетках половых органов.
- Если произошел незащищенный презервативом половой контакт, то рекомендуется пользоваться средством Эпиген-интим для гигиены внутренних и наружных половых органов. Оно имеет противовирусное действие и способно предупредить заражение.
- Большую роль играет соблюдение правил личной гигиены. Для сохранения нормальной микрофлоры половых органов и поддержания местного иммунитета, желательно пользоваться интим-гелями с молочной кислотой. Это важно для девушек после наступления половой зрелости. Выбирайте средства, которые содержат минимальное количество ароматизаторов.
- Отказ от курения – важная часть профилактики. Курение вызывает сужение сосудов и нарушает кровообращение в половых органах. Кроме того в табачном дыму содержатся канцерогены – вещества, которые способствуют превращению здоровых клеток в раковые.
- Отказ от оральных контрацептивов. Длительный прием противозачаточных средств может вызвать нарушения гормонального фона у женщин. Поэтому недопустимо самостоятельно определять, какие таблетки принимать для предотвращения беременности. Это должен делать врач после обследования. Гормональные нарушения, вызванные другими факторами, также могут стать причиной опухоли. Поэтому необходимо обратиться к врачу, если вы заметили сбой менструального цикла, повышенное оволосение, после 30 появилась угревая сыпь или вы стали набирать вес.
- Некоторые исследования выявили связь рака шейки матки с травмами, которые были получены в результате гинекологических манипуляций. Сюда относят аборты, травмы при родах, постановку спирали. Иногда в результате таких травм может образоваться рубец, а его ткань склонна к перерождению и может стать причиной опухоли. Поэтому важно доверять свое здоровье только квалифицированным специалистам, а не частным врачам, в репутации которых вы сомневаетесь.
- Лечение предраковых состояний, таких как дисплазия и эрозия шейки матки, позволяют предупредить развитие опухоли.
- Правильное питание. Необходимо употреблять достаточное количество свежих овощей и фруктов, больше круп, содержащих сложные углеводы. Рекомендуется избегать продуктов, в которых содержится большое количество пищевых добавок (Е).
Эффективна ли прививка от рака шейки матки?
 Прививку от рака шейки матки делают препаратом Гардасил. Это четырехкомпонентная вакцина против самых опасных разновидностей вируса папилломы человека (ВПЧ), который является основной причиной рака шейки матки. В России она была зарегистрирована в 2006 году.
Прививку от рака шейки матки делают препаратом Гардасил. Это четырехкомпонентная вакцина против самых опасных разновидностей вируса папилломы человека (ВПЧ), который является основной причиной рака шейки матки. В России она была зарегистрирована в 2006 году.Препарат содержит похожие на вирусы частицы (белки), которые в организме человека вызывают выработку антител. В составе вакцины нет вирусов, которые могли бы размножаться и провоцировать болезнь. Средство не применяется для лечения рака шейки матки или папиллом на гениталиях, его нельзя вводить зараженным женщинам.
Гардасил призван защитить организм от вируса папилломы человека. Научно доказано, что его разновидности 6, 11,16,18 вызывают появление папиллом (бородавок) на половых органах, а также рака шейки матки и влагалища.
Прививка против рака шейки матки гарантирует иммунитет на протяжении трех лет. Она рекомендована девочкам в возрасте 9-17 лет. Это связано с тем, что по статистике, женщины у которых раковая опухоль обнаружена после 35 лет, заразились ВПЧ в возрасте 15-20 лет. А с 15 до 35 лет вирус находился в организме, постепенно вызывая превращение здоровых клеток в раковые.
Прививка делается в три этапа:
- В назначенный день
- Через 2 месяца после первой дозы
- Через 6 месяцев после первого введения
Препарат выпускается старейшей немецкой фармацевтической корпорацией Merck KGaA. И к сегодняшнему дню уже использовано более 50 млн. доз. В 20 странах эта вакцина включена в национальный календарь прививок, что говорит о ее признании в мире.
До сих пор ведутся споры по поводу безопасности этого средства и целесообразности его введения подросткам. Были описаны тяжелые случаи побочных эффектов (анафилактический шок , тромбоэмболия) и даже летальные исходы. Соотношение составляет одна смерть на миллион сделанных прививок. В то время, когда от рака шейки матки ежегодно умирает более 100 000 женщин. Исходя из этого те, кто не сделал прививку , рискуют намного больше.
Производители провели расследование, в ходе которого было доказано, что процент осложнений при прививке против рака шейки матки не превышает соответствующий показатель в других вакцинах. Разработчики заявляют, что многие случаи смерти были вызваны не самим препаратом, а пришлись на период после его введения и связаны с другими факторами.
Противники вакцинации против рака шейки матки утверждают, что нет смысла делать прививку девочкам в столь раннем возрасте. С этим доводом трудно не согласиться. В 9-13 лет девочки обычно не ведут активную сексуальную жизнь, а иммунитет сохраняется только 3 года. Поэтому имеет смысл перенести вакцинацию на более поздний срок.
Сведенья, что Гардасил плохо влияет на репродуктивную систему и является «частью теории заговора для стерилизации славян» - выдумка любителей сенсаций. Это показал многолетний опыт использования препарата в США, Нидерландах и Австралии. У женщин, которые были привиты Гардасилом, проблемы с оплодотворением возникали не чаще чем у их сверстниц.
Значительная стоимость вакцины (около 450 долларов за курс) сильно ограничивает количество женщин, которые смогут сделать прививку за свои деньги. Трудно спорить, что корпорация-производитель получает огромные прибыли. Но препарат, который действительно может защитить от развития раковой опухоли, стоит этих денег.
Подводя итоги, отметим, что Гардасил является эффективным средством профилактики появления рака шейки матки. А процент осложнений не больше, чем у вакцин против гриппа или дифтерии. Исходя из этого, можно порекомендовать проводить вакцинацию тем молодым женщинам, которые попадают в группу риска. Это необходимо делать в 16-25 лет, когда возрастает вероятность заражения ВПЧ. Вакцинацию можно проводить после тщательного медицинского обследования, если в ходе него не было обнаружено серьезных болезней.
Маточные онкологии встречаются в гинекологической практике довольно часто. Одним из распространенных поражений считается РШМ, цервикальная карцинома или рак шейки матки.
Маточная карцинома — что это такое?
Чаще всего карцинома шейки матки встречается среди пациенток 35-50-летнего возраста, а также у дам, склонных к частой смене сексуальных партнеров.
РШМ – это злокачественный опухолевый процесс, развивающийся на шеечных тканях из клеточных структур, покрывающих маточную шейку. Для подобного онкопроцесса свойственно медленное развитие, на которое может уйти десятилетие.
Фото показывает, как выглядит рак шейки матки при кольпоскопии
Еще до развития раковых клеток, структуры маточной шейки подвергаются сильнейшим изменениям, развивается эпителиальная дисплазия. Если лечение не осуществляется, то изменения прогрессируют далее, постепенно переходя сначала в неинвазивный, а затем и в инвазивный рак.
Все изменения можно проследить при проведении гистологических исследований.
Статистика в России
Неинвазивные формы РШМ встречаются среди пациентов вчетверо чаще, нежели инвазивные разновидности. Рак маточной шейки стал обнаруживаться значительно чаще, и тенденция к учащению случаев подобного .
Благодаря скрининг-тестам в последние годы возросло количество пациенток, у которых рак маточной шейки был обнаружен на ранних этапах развития. Подобный фактор привел к тому, что существенно сократилась женская смертность от подобного .
В среднем РШМ обнаруживается у 11 из 100 тыс. женщин. К сожалению, рак маточной шейки стал все чаще обнаруживаться у молодых женщин, что специалисты связывают с ранним началом постоянных сексуальных отношений.
В целом смертность от патологии сократилась втрое, однако, при чересчур позднем выявлении процент выживаемости остается на довольно-таки низком уровне.
Заболевание чаще всего поражает россиянок среднего 35-50-летнего возраста, однако, порядка 5-6% случаев данной онкологии приходится на сравнительно молодых пациенток (около 20-30 лет), а 20% составляют 65-летние женщины и старше.
Факторы риска и причины
Основополагающим ключевым фактором, провоцирующим возникновение цервикальной карциномы, является человеческий .
Практически у всех пациенток с РШМ в организме обнаруживаются следы этого вируса. Самыми считаются 8 и 16, именно эти разновидности чаще всего провоцируют злокачественные опухолевые процессы в шеечных тканях.
Передается данный вирус при сексуальном контакте, причем нередко даже барьерная контрацепция не в силах этому воспрепятствовать.
Помимо ВПЧ, причинами появления раковой опухоли в шейки матки может выступать:
- Частая смена сексуальных партнеров или их многочисленность;
- Раннее начало «взрослой» жизни с регулярными половыми отношениями;
- Эрозивные поражения шеечных тканей;
- Слабый иммунный статус;
- Наличие инфекционных патологий, передающихся посредством половой связи;
- Наличие ;
- Постоянное контактирование с веществами канцерогенного действия;
- Долговременный прием оральных контрацептивных препаратов;
- Наследственность. У дам, имеющих родственниц с подобной онкопатологией, существенно увеличивается риск формирования цервикальной карциномы.
Как проявляется рак шейки матки у женщин?
На начальных стадиях РШМ протекает скрытно, никак не проявляясь. Подобный факт читается весьма неблагоприятным, потому как именно обнаруженная на ранних этапах злокачественная опухоль шеечных тканей имеет все шансы на окончательное излечение.
Признаки заболевания на ранней стадии
 У некоторых пациенток уже на ранних этапах рака шейки матки могут возникать такие симптомы, как:
У некоторых пациенток уже на ранних этапах рака шейки матки могут возникать такие симптомы, как:
- Выделения мажущего характера, незначительны кровотечения между месячными;
- Незначительная гипертермия (37-37, 7°С);
- Необычные и нехарактерные выделения после сексуальной близости, представляющие кровянистую субстанцию от грязно-коричневого до розоватого оттенка;
- Расстройства менструального цикла;
- Болезненность в районах нижней половины живота.
Болевая симптоматика может возникать временами, особенно часто подобный признак появляется после половой близости.
Симптомы карциномы на более поздних стадиях
На этапах более позднего развития вышеуказанная симптоматика дополняется более яркими проявлениями вроде:
- Кровянистых примесей в моче;
- Хронических позывов к мочеиспусканию;
- Ректальных кровотечений безболезненного характера;
- Гиперпотливости;
- Нарушений кишечной деятельности;
- Отечности ног;
- Обильных маточных кровотечений, не связанных с месячными;
- На терминальной стадии РШМ может возникнуть гидронефроз (поражение почек, вызванное нарушениями мочеоттока и проявляющееся атрофией паренхимы почек).
Классификация
В соответствии с разновидностью эпителия, из которого происходит формирование опухолевого процесса, онкогинекологи выделяют:
- (84-96%);
- (4-16%).
В зависимости от интенсивности и направления роста, а также от характера развития опухолевого процесса выделяют РШМ:
- Преинвазивный – это онкология 0 степени, носящая внутриэпителиальный характер;
- Неинвазивный – такая форма онкологии считается первым этапом развития, когда рак отличается медленным ростом онкоклеточных структур, которые не распространяются за границы слизистых шеечных тканей;
- Микроинвазивный – такой рак носит поверхностный характер, не прорастает в подлежащие ткани глубже 5 мм. Вероятность метастазирования при подобной опухоли минимальна;
- Экзофитный – опухоль разрастается в форме цветной капусты, считается самой распространенной формой и лучше других диагностируется на ранних этапах, прорастает во влагалищный просвет;
- Эндофитный – такая опухоль формируется внутри цервикального канала и внешне напоминает язву, кровоточащую при малейшем прикосновении. Опухоль прорастает в маточное тело.
Как быстро развивается опухоль?
Рак маточной шейки может развиваться десятилетиями. Еще до формирования истинного рака начинаются диспластические изменения на поверхности слизистых шеечных тканей, которые длятся годами.
На картинке изображены степени развития рака шейки матки

Если не начать лечить дисплазию вовремя, то она прогрессирует и на третьей стадии развивается до начальных этапов внутриэпителиального рака, лечение которого уже должно проходить по онкологической линии.
Нулевая
На нулевой стадии рака шейки матки, аномальные клеточные структуры располагаются по поверхности слизистых оболочек цервикального канала. В этот период происходят процессы, которые предваряют аномальные мутации нормальных клеток в онкоклетки.
На этой стадии наблюдается 100% излечиваемость и выживаемость.
Начальная
На 1 стадии процесса наблюдается локализация онкоочага в поверхностных эпителиальных слизистых слоях шеечных тканей. Аномальные клетки не распространяются на близко расположенные органы, а опухоль носит строго ограниченный характер.
Прогнозы при подобной стадии рака весьма положительные, выживаемость достигает 98-100%. Профессионально проведенная операция дает женщине возможность в будущем самостоятельно родить ребенка.
Вторая
На 2 стадии онкопроцесса в шеечных тканях опухоль становится больше, однако, соседние и подлежащие ткани она не затрагивает. Образование может прорасти в лимфоузловые структуры регионарного значения либо в маточные стенки.
Обычно для этой стадии характерно возникновение первых признаков онкологии в маточной шейке.
На этом этапе опухоль нередко перерастает в тело матки и локализуется внутри органа. Прогностические данные заметно ухудшаются, показатели выживаемости также снижаются.
Третья
На 3 степени ракового процесса в шейки матки у пациенток наблюдается ухудшение общего самочувствия. Онкология непрерывно прогрессирует, угнетая деятельность почечной, мочеточниковой и мочевыделительной системы.
Рак метастазирует в маточные стенки, распространяется по области малого таза, проникая в органы, там расположенные. Если даже терапевтическая тактика подобрана максимально верно, то прогнозы крайне неблагоприятные, смертность пациенток составляет порядка 70%.
Четвертая
Четвертый этап РШМ считается стадией терминального характера, когда вопрос идет уже не об излечении, а о максимально возможном продлении жизни пациентки.
Поскольку лечение неэффективно, то применяется паллиативная терапия, направленная на облегчение жизни пациентки.
Опухоль на этой стадии уже проникает в мочепузырные, кишечные, костные ткани. Болезнь в этом случае носит неизлечимый характер, поэтому прогнозы неблагоприятные.
Пятилетняя продолжительность жизни при раке шейки матки редко достигает 10%.
Метастазирование
 Цервикальная карцинома может метастазировать в маточное тело, параметрий, влагалище.
Цервикальная карцинома может метастазировать в маточное тело, параметрий, влагалище.
Метастазирование происходит преимущественно лимфогенным путем через лимфоузловые структуры, располагающиеся вблизи маточного тела, шейки, через подчревные и подвздошные, прекрестцовые и пр.
Существует вероятность и гематогенного метастазирования, когда опухолевые процессы достигают обширного распространения и проникают через кровь в , либо .
Подобное распространение раковых клеток обычно происходит на 3-4 стадии онкологии.
Роль ВПЧ
Научно доказано, что определенные типы папилломавируса играют далеко не последнюю роль в формировании цервикальной карциномы.
Носительство подобного вируса повышает вероятность возникновения РШМ в 10 и даже 100 раз. Однако носительство данного вируса еще не гарантирует возникновение онкологии.
Если иммунный статус женщины достаточно силен и может противостоять папилломавирусу, то развития рака не произойдет.
РШМ и беременность
Иногда встречаются такие клинические ситуации, когда рак шейки матки сочетается с беременностью (1 случай на 2500 беременностей).
Забеременеть при шеечной злокачественной онкологии можно с вероятностью в 30%. Средний возраст онкобольных и беременных пациенток составляет порядка 27-29 лет.
Лечебные мероприятия планируются в соответствии со сроком беременности, этапом развития рака шейки, характером опухолевого образования и пр.
На 0 стадии беременность, как правило, сохраняется, а операция проводится уже после родов. Если же инвазивный цервикальный рак обнаружен на 1-2 триместре, то проводится оперативное вмешательство посредством расширенной экстирпации.
Если же опухолевый процесс находится на стадии запущенности, то удаляется плодное яйцо, а потом проводится курс лучевой терапии.
При обнаружении инвазивного РШМ на фоне жизнеспособного плода пациентке проводится кесарево сечение, а затем осуществляется расширенная экстирпация.
Если после лечения цервикальной карциномы маточное тело было полностью сохранено, то при благоприятной реакции на восстановительную терапию женщина вполне может надеяться на беременность и роды.
Чем опасна болезнь?
Опасность рака маточной шейки заключается в его весьма непростых последствиях:
- Риск удаления маточного тела, шейки, влагалища, кишечника и мочевого пузыря. В этом случае женщине обеспечена инвалидность, а основной задачей врачей является сохранение и максимально возможное продление ее жизни;
- Если поражены только репродуктивные органы, то удаление грозит только матке, шейке яичникам и влагалищу. В этом случае женщина никогда не сможет родить ребенка;
- Могут удалить лишь матку, оставив придатки. Тогда гормональные нарушения не будут носить столь явного характера, как при удалении яичников;
- Считается, что исход лечения носит благополучный характер, если удаление затронуло только цервикальный канал;
- Если женщине удалили влагалище, то о занятиях сексом ей придется забыть;
- Если матка удалена, а яичники остались, то родить, безусловно, женщина не сможет, но ее сексуальное влечение и половая жизнь сохраняются в полной мере.
Диагностика
 Диагностический процесс подразделяется на несколько этапов.
Диагностический процесс подразделяется на несколько этапов.
- На первом этапе пациентка проходит гинекологический осмотр на кресле с применением зеркал.
- Затем гинеколог назначает лабораторные исследования вроде общего и биохимического , Пап-теста, исследование влагалищных выделений бактериологического и бактериоскопического характера.
- Диагностические исследования инструментального характера, которые включают такие процедуры, как кольпоскопия, рентген, тканей маточной шейки, ультразвуковые исследования малотазовых органов, МРТ либо и пр.
Лечение
Лечение отличается максимальной эффективностью на начальных стадиях цервикальной карциномы. Применяются различные методики, но самой действенной считается хирургическое вмешательство.
В целом лечение может осуществляться:
- Оперативным;
- Лазерным;
- Радиотерапевтическим;
- Гипертермическим способом.
Нередко для повышения эффективности проводится комплексная терапия с использованием нескольких методов.
Хирургическое лечение может осуществляться несколькими способами вроде лазерной терапии, ультразвукового воздействия, криодеструкции, гипертермии.
Радиотерапия может проводиться внутриполостным либо дистанционным способом. Подобная методика предполагает уничтожение раковых клеточных структур посредством облучения.
При химиотерапевтическом воздействии применяются противоопухолевые препараты, которые вводятся внутривенно.
Подобная терапия обычно проводится пациенткам постменопаузального возраста, потому как применяемые препараты губительно воздействуют не только на онкоклетки, но и на здоровые клеточные структуры, что неблагоприятно сказывается на состоянии всего организма.
Прогноз выживаемости
Если онкопроцесс был выявлен на нулевой либо первой стадии, то прогнозы практически во всех случаях носят благоприятный характер. Чтобы избежать запущенности подобного заболевания, рекомендуется минимум раз в полгода проходить гинекологический осмотр.
При обнаружении цервикальной карциномы на 2-3 этапе онкопроцесса выживаемость падает до 30-50%, и это еще при условии адекватной противоопухолевой терапии. На последней 4 стадии РШМ показатели выживаемости не превышают 8%.
Видео о причинах и методах профилактики рака шейки матки:
Один из видов злокачественных поражений шейки матки – аденокарцинома. Она может поразить женщину в любом возрасте, однако чаще всего это случается в возрасте до сорока лет. Болезнь характерна довольно обширной классификацией по морфологии и гистологическим признакам.
Что такое аденокарцинома
Аденокарцинома – это железистая форма рака. В последние годы случаи развития такого рака у женщин значительно участились, несмотря на то, что они встречаются только 10 процентах случаев всех форм рака матки. К сожалению, аденокарцинома шейки матки может встречаться даже у молодых девушек.
Опухоль образуется из клеток железистого типа, которые покрывают изнутри цервикальный канал. Рак цервикального канала шейки матки встречается наиболее часто.
В подавляющем большинстве случаев встречается эндофитный рак. Это опухоль, локализирующаяся в перешейке матки (он ведет непосредственно к влагалищу). При осмотре врач обращает внимание, что шейка матки имеет рыхлую и неровную поверхность. Эндофитный рак трудно поддается диагностике. Это значительно осложняет лечение болезни.
А вот эндофитный рак часто можно определить на гинекологическом осмотре. Как правило, опухоль локализуется во влагалищной части. Такой рак является наиболее благоприятным с точки зрения диагностики и лечения.
Редчайшей формой железистого рака является его атипичная форма. Рак состоит из нескольких разновидностей перерожденных клеток.
Почему появляется аденокарцинома шейки матки
Врачи не могут на сегодня назвать точные причины развития такого заболевания. Однако существуют предрасполагающие факторы, которые значительно повышают вероятность развития такого заболевания у человека:
- возраст (чаще всего аденокарцинома шейки матки развивается у женщин, перешагнувших 60-летний рубеж);
- пациентки, страдающие избыточным весом (у них вероятность такой болезни повышается в несколько раз относительно тех, кто имеет нормальный вес);
- нарушения обмена веществ;
- достаточно часто болезнь наблюдают у женщин, никогда не рожавших. Вообще этот фактор существенно повышает риск развития и других онкологических патологий;
- если у женщины поздно наступила менопауза (то есть после 50 лет, то это также существенно повышает риск развития именно аденокарциномы);
- если ранее были обнаружены опухоли груди;
- если родственница у женщины когда-либо болела этим опасным заболеванием.
Какие есть стадии развития болезни
Клиническая картина аденокарциномы шейки матки существенно отличается от стадии, на которой развивается данное заболевание. Так, на первой стадии развития такой болезни раковые клетки только начали прорастать в эпителиальную ткань шейки матки. И если врачу удалось обнаружить аденокарциному именно на такой стадии, то вероятность успешного выздоровления существенно повышается.
Рак второй стадии поражает практически всю шейку матки. Однако и на этой стадии практически 70 процентов всех пациенток могут рассчитывать на успешное выздоровление.
На третьей стадии болезнь начинает запускать метастазы в близлежащие лимфатические узлы, а затем и в отдаленные. Однако и при условии того, что удается диагностировать такую болезнь и подобрать высокоэффективное лечение, более половины женщин выздоравливают.

Четвертая стадия аденокарциномы наиболее неблагоприятна в отношении лечения и прогноза. Метастазы, которые появляются не только в лимфатических узлах, но и в других органах, существенно осложняют лечение. Пятилетняя выживаемость даже при самом благоприятном стечении обстоятельств – не более 30 процетов.
Зависимость аденокарциномы от степени дифференциации
Высокодифференцированная аденокарцинома означает, что ее клетки мало отличаются от здоровых по своей структуре. Диагностировать такую опухоль бывает достаточно трудно. Однако, несмотря на это, у пациентки все же есть сравнительно высокие шансы на выздоровление. Риск серьезных осложнений в организме, как правило, минимальный.
Умеренно дифференцированная аденокарцинома имеет значительно большую степень полиморфизма. Хотя симптомы такой формы аденокарциномы иногда не отличаются в значительной степени от высоко дифференцированной карциномы.
Все же она имеет высокую степень опасности. Она заключается в том, что если ее не обнаружить на ранних стадиях, то существует высокая опасность появления разного рода осложнений которые не всегда будут благоприятными для жизни. Есть также высокий риск образования метастазов.
Низко дифференцированная аденокарцинома является наиболее неблагоприятной в плане лечения и диагностики. Все ее клетки имеют неправильную форму. Много из них имеют атипичную структуру. Такое образование характерно очень быстрым ростом и высокой степенью агрессивности. К сожалению, болезнь часто имеет неутешительный прогноз.
Характерные симптомы рака
Женщинам надо быть особенно внимательным и стараться обратиться к врачу как можно раньше. Дело в том, что иногда опухоль может достигать очень больших размеров. А симптомы на ранних стадиях злокачественного поражения, как правило, отсутствуют. Они становятся выраженными только тогда, когда опухоль достигает значительных размеров.

Зачастую при этом в организме уже присутствуют метастазы, причем не только в близлежащих лимфоузлах, но и в отдаленных органах человеческого тела. Прогноз же в таком случае чаще неблагоприятный. Характерные же признаки аденокарциноидного рака шейки матки такие:
- Внезапно появляются кровотечения из половых органов, которые не зависят от цикла. То есть они появляются в какое угодно время. Должно насторожить их появление в постменопаузный период. Это должно вынудить женщину немедленно обратиться к гинекологу, а еще лучше – к онкологу. Кровотечения могут быть разной интенсивности – от мажущих до весьма обильных.
- Женщину начинают беспокоить патологические бели. И к ним начинает присоединяться неприятный запах. Из-за того, что в выделениях есть небольшое количество крови, они бели могут быть розовыми, коричневатыми, желтоватыми, красными. Запах обычно зловонный, что должно наводить на мысль, что в организме развиваются злокачественные процессы.
- На поздних (!) стадиях к указанных симптомам начинает присоединяться боль.
- Если опухоль достигает больших размеров, то она начинает сдавливать соседние органы – в частности, мочевой пузырь и кишечник. Это, в свою очередь, приводит к нарушениям мочеиспускания и запорам. Женщина может свести такие симптомы на простуду или же пищевое отравление. А вот о том, что у нее развивается аденокарциноидная форма рака, она может и не догадываться.
Существуют и неспецифические симптомы, которые бывают и при других заболеваниях. Врач должен непременно принимать их во внимание, так как анализ анамнеза и жалоб больной помогает установить точный диагноз. Это такие признаки:
- повышение температуры тела до субфебрильных значений;
- тошнота, иногда и рвота;
- прогрессирующая слабость;
- головокружение;
- утрата аппетита, что приводит к падению веса;
- нарастающие признаки анемии из-за того, что организм больной теряет большие количества крови.
Особенности прогноза
Аденокарцинома шейки матки имеет менее благоприятный прогноз. Особенно это касается низкодифференцированной ее разновидности. Неблагоприятный прогноз связывается с быстрым и непредсказуемым делением атипичных клеток. Иногда опухоль может распространяться практически мгновенно, что значительно усложняет лечение.

Очень большой проблемой для современной медицины является несвоевременная диагностика такого рака. И это связано с тем, что обычные кольпоскопии на ранних стадиях являются малоинформативными. Врач, таким образом, не может поставить точный диагноз и назначить необходимое для пациентки лечение.
Bногда бывает изолированная локализация такого образования, из-за чего его диагностика существенно усложняется.
К неблагоприятным прогностическим признаками относят распространение онкологических клеток в тазовые лимфатические узлы. Не менее важные факторы, усложняющие прогноз, такие:
- тотальное поражение матки, когда опухоль распространяется на все ее ткани, а не только на эпителий;
- глубокое распространение опухоли;
- низкая дифференциация;
- большое количество атипичных клеток;
- быстрый рост метастазов.
Улучшает диагностический прогноз раннее обнаружение аденокарциномы шейки матки. Высокотехнологическая профессиональная диагностика такого заболевания приносит несравненно более точные результаты.
Способы диагностики аденокарциномы шейки матки

Применение современных способов диагностики повышает шансы на успешное лечение. Чаще всего специалисты рекомендуют своим пациенткам такие способы диагностики опасной патологии:
- выскабливание с целью получить фрагмент ткани матки для дальнейшего микроскопического исследования;
- гистероскопия;
- эндометрическая биопсия.
Как лечится такое заболевание
Врач подходит к каждому случают лечения аденокарциномы шейки матки индивидуально. И первое, что принимается во внимание – это стадия заболевания. Чем на более ранней стадии развития находится болезнь, тем больше шансов на успешное выздоровление.

В настоящее время применяются такие способы лечения аденокарциномы.
- Хирургическое лечение. Обычно при этом удаляются яичники, фаллопиевы трубы и вся матка.
- Радиотерапия подразумевает использование для лечения определенных доз ионизирующего излучения. При этом большая часть патологических клеток погибает.
- Химическая терапия также направлена на то, чтобы погубить как можно большее количество атипичных клеток. И хотя она обладает значительными побочными явлениями, все же ее применяют многие врачи как средство, способствующее избавлению от аденокарциноидного рака.
Помните, что вылечить такое заболевание вполне возможно. И только если женщина будет предельно внимательной к своему здоровью, то риск появления неблагоприятных осложнений будет минимальным, а терапия – наиболее успешной.
Содержание
Регулярные осмотры гинекологом должны стать привычкой для женщины, чей организм дал знать о готовности к деторождению, поскольку состояние репродуктивной системы носит не меньшую важность, чем состояние остальных органов. Распространенным заболеванием является рак шейки матки – патология с ярко выраженными симптомами, которую важно выявить на ранней стадии, поскольку неблагоприятный исход в случае поздней диагностики не исключен. Почему появляется недоброкачественное образование в этой области и можно ли вылечиться?
Что такое рак шейки матки
Термин «рак» врачи применяют для новообразований недоброкачественного типа – опухолей, которые могут нести угрозу для жизни человека. Ключевой их нюанс это быстрое деление клеток, и последующее их оседание на прилегающих к очагу патологии тканях. После не исключено появление метастазов в находящихся рядом органах. Если появление раковых клеток наблюдается в зоне совмещения матки с влагалищем или в ее нижней трети, врачи говорят о злокачественных опухолях маточной шейки.
Несколько моментов такого рака:
- Со слов гинекологов, основную группу риска составляют женщины, находящиеся в предклимактерическом периоде – возраст от 45 лет и старше. Верхней возрастной планкой является 55 лет, но около 20% пациенток с онкологией старше 65 лет.
- Онкология шейки матки – самый распространенный вид новообразований на органах женской репродуктивной системы, а в текущем столетии показатель в сравнении с предыдущим вырос на 37%.
Код по МКБ-10
В международной классификации болезней, разработанной Всемирной Организацией Здравоохранения и с 2007 года принятой за основную среди врачей, недоброкачественную патологию относят к классу II – новообразования. Данному заболеванию присвоен код С53, но в нем существует еще 4 подкатегории с дополнительными маркировками:
- С53.0 говорит о злокачественных образованиях, появившихся во внутренней части.
- С53.1 присвоено опухоли на внешней стороне.
- С53.8 – это опухоль, которая находится вне указанных областей.
- С53.9 встречается редко, поскольку говорит о невозможности конкретизировать локализацию новообразования.
Симптомы
Даже в случае регулярных осмотров у гинеколога есть риск пропустить начало развития болезни, поскольку характерных признаков, которые помогли бы его отделить от иных заболеваний оболочки половых органов, он лишен. Женщина может сталкиваться с повышение температуры тела, но в пределах субфебрильной, что будет списано на переохлаждение, стресс и т.д. Усталость и слабость тоже преимущественно объясняются внешними факторами. Однако стоит насторожиться, если будут возникать:
- частые обмороки;
- головокружения;
- исчезновение аппетита;
- снижение массы тела.
Выделения
Специфические признаки онкологии женских органов – это кровянистые выделения, не связанные с менструальным циклом. Ряд женщин сталкивается с ними после полового акта, но в большинстве ситуаций их сложно связать с чем-либо. Характер выделений тоже может различаться: от слабых, мажущих, до обильных, как во время менструации. При раке эндометрия они не имеют запаха, но если опухоль прошла по слизистой цервикального канала вниз во влагалище, они характеризуются резким ароматом.
Боли
Среди характерных признаков наличия злокачественной опухоли в маточной шейке гинекологи выделяют и болевые ощущения, преимущественно локализованные в зоне малого таза. Они могут:
- проявляться после полового акта;
- быть внезапными;
- сопровождать менструальный цикл.
Признаки на ранней стадии
Самостоятельно определить данную патологию в момент появления и роста злокачественных клеток трудно: вы можете заметить только ряд мелких проблем, которые присущи не только онкологии, но и еще ряду заболеваний половых органов. Проявляться данная патология может:
- ощущением постоянного дискомфорта в зоне влагалища и половых губ;
- водянистыми вагинальными выделениями;
- нарушениями менструального цикла.
Поздние симптомы
По мере развития раковая опухоль на маточной шейке начинает затрагивать прилегающие органы, а клетки – распадаться, что приводит к появлению дополнительных симптомов, которые уже легче связать с данной патологией:
- проблемы с мочеиспусканием ввиду давления на мочевой пузырь;
- появление гноя в кровянистых выделениях;
- боли в области крестца;
- лимфостаз;
- увеличение лимфатических узлов;
- анемия.

Причины
Согласно данным гинекологов и исследованиям, которые проводились в прошлом столетии, существует крепкая взаимосвязь между новообразованиями в/на маточной шейке и активностью сексуальной жизни женщины. При частой смене половых партнеров риск появления новообразования повышается. Однако это не единственная причина – патология зачастую развивается на фоне следующих предраковых заболеваний:
- дисплазия эпителия;
- неоплазия эпителия.
Данные же болезни тоже не возникают на пустом месте – преимущественно их провоцируют вирусы ВПЧ (только штампы под номерами 16 и 18). Однако врачи отмечают еще целый список факторов, которые представляют собой второстепенные причины опухоли – они повышают риск возникновения онкологии. Среди них:
- несколько перенесенных абортов;
- раннее начало половой жизни и беременность (до 16-ти лет);
- врожденные патологии матки и иных органов репродуктивной системы;
- инфекции, занесенные в половые органы;
- травмирование маточной шейки во время родов;
- длительное использование гормональных препаратов;
- эрозия;
- злоупотребление никотином;
- радиационное облучение.
Как быстро развивается
Первичные слабые признаки могут беспокоить женщину долго, поскольку скорость роста злокачественных клеток в маточной шейке низкая. Длительность распространения опухоли по матке и вниз на слизистую влагалища может составить 20 лет. Однако количество влияющих на этот показатель факторов велико: внешние предпосылки, тип опухоли – ключевые, но не единственные. Минимальный же срок перехода одной стадии в другую составляет 2 года.
Чем опасен
Страшных последствий у этой патологии немало: гистерэктомия или ампутация матки, что приводит к невозможности женщины родить ребенка, но полностью тело удаляют только в крайних случаях, особенно если имеют дело с пациенткой, которая не рожала. Если же не рассматривать хирургическое вмешательство, главная проблема онкологии – непредсказуемость: в худшем случае возможен летальный исход.
Виды
В гинекологии выделяют всего 2 формы данной онкологии, которые основаны на зоне поражения:
- Если опухоль распространяется со дна матки, это плоскоклеточный рак. По симптоматике он может выглядеть почти так же, как цервикальный. В большинстве случаев у больных наблюдаются полиморфные изменения клеток.
- Если затрагиваются клетки, покрывшие канал шейки, врачи говорят о цервикальной карциноме. На начальных стадиях явных признаков нет, что приводит к позднему диагностированию патологии.

Стадии
Онкология не может сразу проявиться в тяжелой форме. Если она затрагивает нижний сектор матки, врачи выделяют 4 этапа развития, между которыми может проходить несколько лет:
- Преинвазивный рак (внутриэпителиальный) – ранняя стадия, на которой опухоль поражает только верхний слой эпителия. Если распознать патологию в этот момент, придется удалить только маленькую пораженную область.
- Неинвазивный – опухоль распространяется вглубь железистого эпителия, но остается внутри матки.
- Инвазивный – затрагивает уже полость влагалища (верхняя часть, граничащая с шейкой), размеры опухоли серьезно увеличиваются. Дополнительно может быть поражено тело матки, параметрий. У больных этой формой шансы на успешное излечение равны 50%.
- Последняя стадия затрагивает и нижнюю влагалищную зону. Не исключено образование раковых опухолей на органах малого таза, распространения метастаз на лимфатических узлах в этой области.
Диагностика
Все обследования начинаются с классического осмотра у гинеколога, который может заметить даже самые слабые отклонения от нормы и отправить на дополнительные проверки. Нулевой стадии изменения нижней части влагалища не характерны, поэтому для выявления рака придется пройти еще ряд процедур:
- Кольпоскопия – основной метод изучения стенок влагалища и входа в шейку.
- На ранних стадиях назначают и цитологическую диагностику.Если нужен дополнительный осмотр слизистых шейки, проводятся специальные тесты с использованием медикаментов или зонда.
- Биопсия ткани совершается при подозрении на атипичные клетки и сосуды.
- Выскабливание цервикального канала помогает изучить состояние эндометрия.
- Ректороманоскопия – будет проводиться только при подтверждении диагноза, представляет собой изучение слизистых прямой кишки.
На основе цитологического мазка, первичном обследовании при помощи пальпации, использования гинекологических зеркал и кольпоскопа, врач делает заключение, после чего может дать направление еще на несколько проверок:
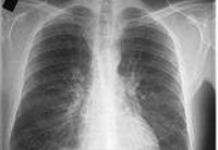
- Рентген грудной клетки (чтобы исключить риск обнаружения метастазов в легких);
Анализ на раковые клетки
Основным лабораторным исследованием при онкологическом заболевании маточной шейки гинекологи называют цитологическую диагностику, при которой на полученный мазок воздействуют красителем, чтобы проявить пораженные клетки. Однако это не единственный анализ, который нужно сдать женщине, чтобы поспособствовать раннему выявлению рака: потребуется и изучить состав крови на наличие вирусов.

Лечится ли рак шейки матки
Если удалось заметить первые моменты, когда патология начала проявляться, и обратиться к врачу на ранней стадии, шансы на излечение и остановку распространения раковых клеток высоки. Участок слизистой, который уже подвергся заражению, будет удален, а после понадобится длительный прием препаратов, чтобы не допустить образования нового очага опухоли. Однако не каждый случай рака решается так просто.
Лечение
При обнаружении предракового состояния можно ограничиться криохирургией – зараженные клетки будут заморожены и удалены. После же лечение ракового заболевания уже более сложное и преимущественно подразумевает хирургическое вмешательство. Основные способы борьбы с онкологией:
- Если рак плоскоклеточный, врач посоветует лучевую терапию: она будет проводиться наружно и внутренне (во влагалище и матку). Длительность курса – до 2-х месяцев.
- Конизация шейки – заключается в хирургическом удалении тканей цервикального канала и матки.
- Лучевая терапия и химиотерапия применяются совместно, если до стенок таза опухоль не дошла. На 3-ей стадии и дальше такая комбинация менее эффективна.
- Сольно химиотерапия рекомендована на 4-ой стадии рака, когда были обнаружены поражения лимфатических узлов и затронуты придатки.
- Иммунотерапия – новый метод, который нацелен на то, чтобы избежать удаления матки, но она должна дополнять лучевую терапию.
- Трахелэктомия – удаление только шейки, которое практикуется на 1-ой стадии цервикальной карциномы.
- Экстирпация матки – ампутация шейки и тела. Если же опухоль распространилась активно, может потребоваться расширенная экстирпация с придатками при злокачественных новообразованиях на них, с удалением лимфатических узлов, но без удаления яичников.
Прогноз
Гинекологи утверждают – онкология маточной шейки в большинстве случаев излечима: даже на поздней стадии шанс выжить у больных раком составляет более 70%, однако такого мнения придерживаются не все врачи. Ряд из них склонен считать, что на последней стадии только 7,8% случаев рака не окончатся смертью, на более ранних ситуация выглядит менее страшно. Даже после лечения возможны рецидивы.
Рак шейки матки и беременность
Лечиться женщине, которая вынашивает ребенка, любой врач предложит так же, как и не беременной, но с обязательным постоянным наблюдением в клинике. В 1-м триместре возможно врачебное прерывание беременности, после – ожидание родоразрешения. Спустя 2 месяца можно будет проводить иссечение тканей матки и иные хирургические вмешательства. После устранения рака планировать беременность можно только через 2 года.
Профилактика
Главная мера защиты – регулярные визиты к гинекологу: даже на начальных стадиях цервикальный рак хорошо видно при классическом осмотре. Дополнительно требуются:
- защита при половом акте;
- скриннинговые обследования;
- лечение дисплазии при выявлении.
Эффективна ли прививка
Основной причиной данной онкологии является вирус папилломы, от которого врачи рекомендуют делать прививку, желательно в подростковом возрасте, поскольку ранние половые связи – ключевой фактор риска. Однако эффективность вакцинации составляет всего 70%, а при чувствительности организма к составляющим вакцины прививка может стать опасной для здоровья.
Фото

Видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!